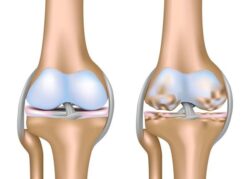
Киста Бейкера — это новообразование в подколенной ямке, которое возникает вследствие вытекания синовиальной жидкости, заполняющей полость сустава. Киста Бейкера может бессимптомно развиваться годами.
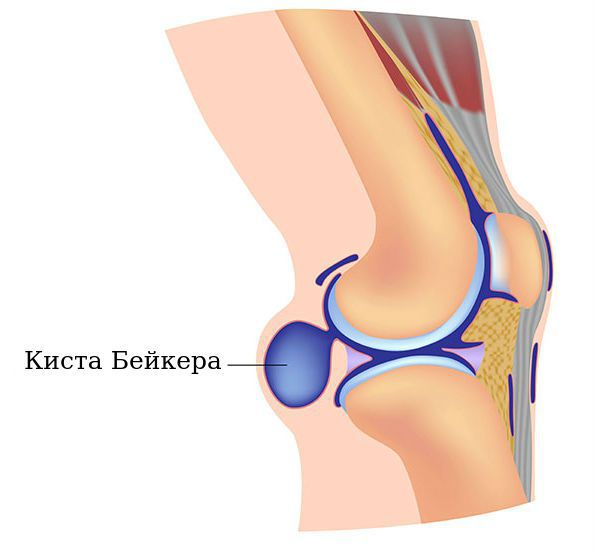
Новообразование в подколенной ямке
Подколенные синовиальные кисты, также известные как кисты Бейкера, обычно встречаются при внутрисуставном заболевании колена, например при остеоартрите. Они могут быть источником боли в задней области колена, болевые ощущения иногда сохраняются даже после хирургического лечения. Размер кисты может быть от 2 мм и достигать 3-6 см и более.
Киста Бейкера может возникнуть в любом возрасте. Реже встречается у детей, которые в раннем возрасте активно занимаются спортом. В таких случаях киста может появиться из-за травмы и анатомической особенности строения коленного сустава.
Киста Бейкера названа в честь британского хирурга Уильяма Моранта Бейкера, который описал 8 случаев подколенных кист. Он пришёл к выводу, что кисты были результатом выпота (скопления жидкости) от остеоартрита. Они напрямую связываются с коленным суставом, и жидкость может течь из сустава в кисту, но не наоборот. Несмотря на одноимённое название, несколько других хирургов описали подколенные кисты до Бейкера. Например, Роберт Адамс в 1840 году описал увеличение бурсы под медиальной (расположенной ближе к внутренней части голени) головкой икроножной мышцы, которая сообщалась с коленом через клапанное отверстие. Он сделал вывод, что это результат артрита.
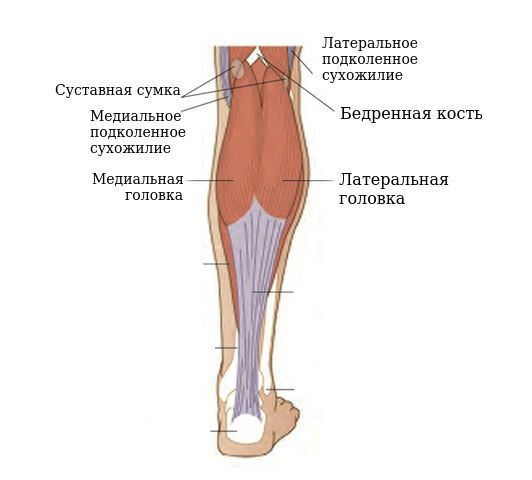
Расположение медиальной и латеральной головки икроножной мышцы
Подколенные кисты обычно встречаются в практике врача травматолога-ортопеда. В 38 % случаев они обнаруживаются по результатам магнитно-резонансной томографии (МРТ) коленного сустава .
До 94 % случаев образования подколенной кисты у взрослых встречается в связи с внутрисуставными поражениями :
- ревматоидным артритом (системное заболевание соединительной ткани, проявляющееся главным образом хроническим воспалением суставов);
- остеоартритом (воспалительное заболевание суставов, затрагивающее ткани внутри сустава: капсулу, синовиальную оболочку, связки);
- остеоартрозом (также известен как «отложение солей»);
- пателлофеморальным артрозом (возникает при изнашивании пателлофеморального сустава, который формируется суставной поверхностью надколенника);
- хроническим синовитом (воспаление оболочки сустава, сопровождающееся образованием жидкости);
- травмами коленного сустава;
- разрывом мениска;
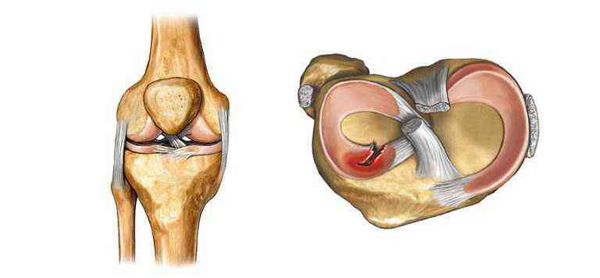
Разрыв мениска
- повреждениями суставного хряща;
- воспалительным артритом;
- разрывом передней крестообразной связки.
Иногда выявить причину кисты Бейкера невозможно . Развитию кисты может способствовать сидячий образ жизни и общие физические нагрузки, но только при наличии проблем коленного сустава: чаще всего это хронический синовит (избыточное образование жидкости в суставе, вызванное асептическим воспалением) в сочетании с остеоартрозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кисты Бейкера
У пациентов обычно возникают симптомы менисковой или хондральной патологии:
- боль в колене, которая беспокоит как при физической нагрузке, так и в покое;
- боль в подколенной ямке, усиливающаяся при физической нагрузке;
- щелчки, хрусты в суставе;
- скованность в движении.
Симптомы, вызванные самой подколенной кистой, встречаются редко и, как правило, связаны с большим размером новообразования (от 3-4 см). Если симптомы кисты всё-таки проявляются, то обычно в виде боли в подколенной ямке или по задне-внутренней поверхности коленного сустава. Наиболее частые симптомы — отёк подколенной артерии (76 %) и боль в задней поверхности коленного сустава (32 %) . Пациенты также могут жаловаться на боль, возникающую при максимальном разгибании колена. Может быть утрачена функция сгибания колена, если кисты настолько велики, что механически блокируют сгибание. Обследование чаще всего выявляет патологию мениска колена и суставного хряща.
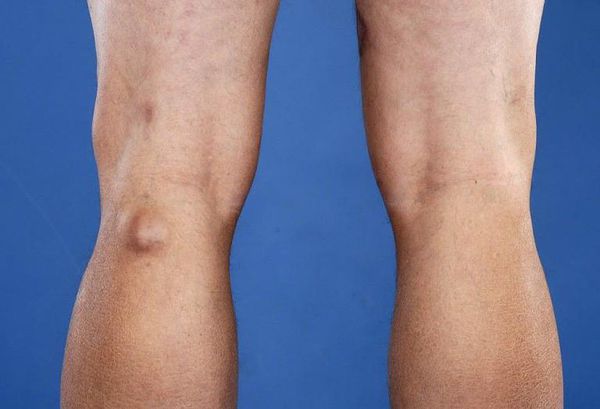
Киста Бейкера
Если киста ощутима, чаще всего она будет твёрдой при полном разгибании колена и мягкой, когда колено согнуто. Это явление, известное как «знак Фушера», наблюдается из-за сжатия кисты между медиальной головкой икроножной и полумембранозной (полуперепончатой) мышц, так как они приближаются друг к другу и к суставной капсуле во время разгибания колена. Это полезно для дифференциации кисты Бейкера от других подколенных образований, таких как аневризмы (расширения) подколенной артерии, ганглии, адвентициальные кисты и опухоли, для которых пальпация не зависит от положения колена.
У пациентов могут наблюдаться признаки или симптомы тромбофлебита, такие как боль или припухлость икроножных мышц и положительный признак Хомана (больного укладывают на спину, просят согнуть ноги в коленных суставах, а затем проводят сгибание стоп в голеностопных суставах, появление боли в икроножных мышцах указывает на тромбоз). Это состояние называют синдромом псевдотромбофлебита, чаще всего оно наблюдается при больших расслоённых или разорванных подколенных кистах .
Патогенез кисты Бейкера
Механизм развития кисты Бейкера обусловлен особенностями анатомического строения коленного сустава и подколенной ямки. Согласно исследованиям, у 40-54 % здоровых людей есть межсухожильные слизистые сумки, расположенные между сухожилиями полумембранозной (полуперепончатой) и икроножной мышц. Это не патология, а вариант нормы, анатомическая особенность.
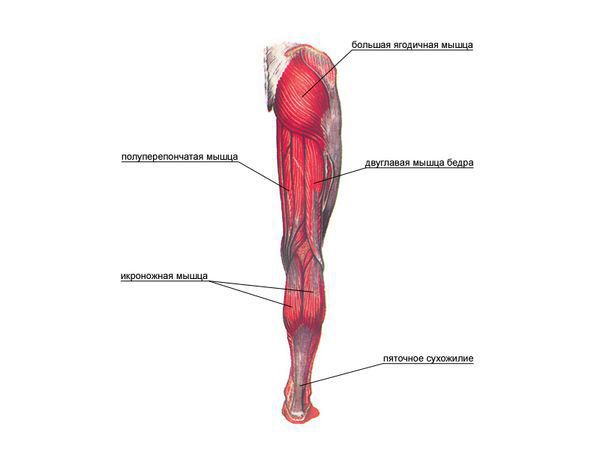
Полумембранозная (полуперепончатая) и икроножная мышцы
При развитии воспалительного процесса в коленном суставе ответной реакцией организма является образование избыточного количества жидкости. Это защитная реакция организма от дальнейших возможных повреждений, которые человек может причинить себе в процессе жизнедеятельности.
Скопление жидкости в большом количестве приводит к её просачиванию в межсухожильную сумку через клапанный механизм, за счёт чего сумка увеличивается в размерах.
При обследовании с введением рентгеноконтрастного препарата в подколенную кисту было подтверждено, что благодаря клапанному механизму поток жидкости идёт от коленного сустава в кисту, в то время как обратный поток невозможен.
Поскольку выпот (жидкость) часто присутствует при внутрисуставной патологии, возможно, что киста Бейкера оказывает защитное действие на колено, снижая гидравлическое давление в колене с помощью этого одностороннего клапана. Такой аргумент подтверждается тем фактом, что объём подколенных кист связан с размером выпотов коленного сустава. Это клапанное отверстие позволяет жидкости течь во время сгибания коленного сустава, но во время разгибания колена клапан сжимается из-за напряжения в полумембранозной мышце и медиальной головке икроножной мышцы.
Гистологически стенки кисты напоминают синовиальную ткань с явным фиброзом, может присутствовать хроническое неспецифическое воспаление. Жидкость кисты может быть сгущена присутствием фибрина. Это значит, что процесс давний и мог быть вызван травмой сустава: повреждением связки или мениска и образованием крови в суставе.
Гистологическое исследование проявляющихся симптомами и бессимптомных кист не выявило каких-либо различий под микроскопом .
Классификация и стадии развития кисты Бейкера
Кисты Бейкера различаются по расположению их в подколенной ямке: выделяют типичные и нетипичные кисты.
К типичным относятся подколенные кисты между медиальной головкой икроножной и полумембранозной мышц, так как они обнаруживаются чаще всего.
К нетипичным относится заднелатеральная киста. В случае её обнаружения следует провести дальнейшую оценку, чтобы исключить менисковую кисту или опухоль мягких тканей, поскольку латеральное расположение подколенных кист необычно .
Согласно классификации профессора W. Rauschning , киста Бейкера бывает двух форм:
- симптоматическая — киста как один из симптомов заболевания коленного сустава;
- идиопатическая — киста, при которой не выявлено никаких патологий сустава.
Осложнения кисты Бейкера
Осложнения, связанные с наличием подколенных кист, включают:
- инфекцию;
- разрыв;
- сосудисто-нервную компрессию.
Известно также о гнойных подколенных кистах, которые являются осложнением гнойного артрита. Они возникают из обычных кист в результате нагноения, вызванного бактериями. Микроорганизмы могут попасть в коленный сустав как гематогенным путём (через кровь), так и экзогенным путём (из внешней среды), когда делают внутрисуставные манипуляции на коленном суставе, либо пункцию кисты.
Ревматологи даже описали пациента с ревматоидным артритом, у которого был постоянный гнойный артрит коленного сустава, несмотря на два последовательных артроскопических вмешательства в область коленного сустава и лечение соответствующими антибиотиками. После удаления такой кисты улучшение было быстрым.
Пациентам с гнойным артритом, с подколенной кистой или ревматоидным артритом в анамнезе рекомендовано сделать ультразвуковое исследование, компьютерную томографию или МРТ. Если при гнойном артрите состояние пациента не улучшается после стандартного лечения, необходимо провести обследование, чтобы исключить наличие подколенной кисты, которая может быть причиной локализованной гнойной инфекции.
Подколенные кисты могут вызывать компрессию сосудисто-нервного пучка, что приводит к тромбофлебиту, синдрому компартмента (увеличению давления между мягкими тканями, которое может привести к нарушению кровотока и омертвению тканей) и компрессионным невропатиям.
Тромбофлебит может быть восходящим, в этом случае тромб из большой подкожной вены переходит от низкорасположенных отделов вены на голени вверх, до паховой складки. При этой форме есть угроза перехода тромбоза на глубокие вены. Если есть сомнения в диагнозе или возникло подозрение на тромбоз глубоких вен, следует провести УЗИ.
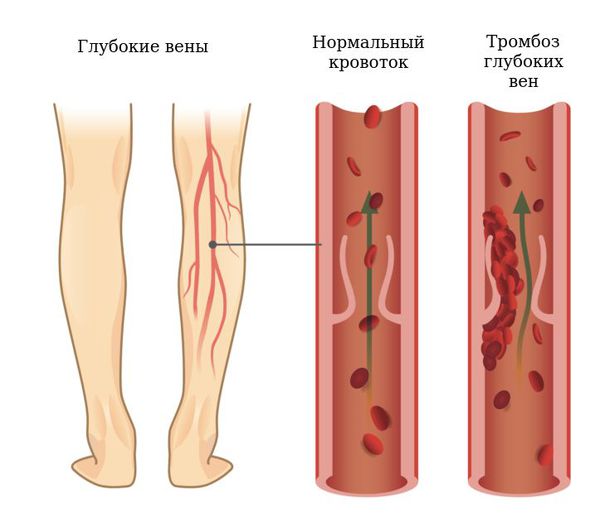
Тромбоз глубоких вен
Иногда из-за наличия подколенной кисты может возникнуть компрессия подколенной вены или артерии, приводящая к стенозу или тромбозу. Если присутствует сосудистая компрессия, показано оперативное вмешательство в срочном порядке.
Внутреннее кровотечение после разрыва подколенной кисты может привести к синдрому компартмента. Из-за риска тромбообразования (вследствие сдавления кровеносных сосудов), пациентам с кистой Бейкера часто назначают антитромботические препараты, которые делают кровь более жидкой. По этой причине кровотечения могут быть более обильными и долго не останавливаться, что приводит к увеличению давления между мягкими тканями и нарушению кровоснабжения тканей. При разрыве кисты возможно появление усиливающейся боли или отёка, что должно вызвать подозрение на синдром сдавления. Боль с пассивным растяжением икроножных мышц (признак Хомана) может быть положительной как для тромбоза глубоких вен, так и для синдрома компартмента, в связи с этим диагностика может быть затруднена.
Компрессионные невропатии чаще всего связаны со сдавлением большеберцового нерва, редко может быть задействован и малоберцовый нерв.
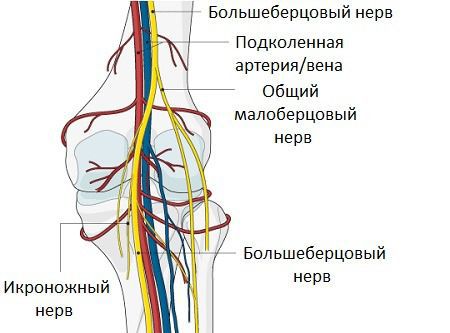
Расположение большеберцового и малоберцового нерва
Открытое иссечение является предпочтительным методом лечения этих сжимающих кист, чтобы предотвратить дальнейшее повреждение нерва . Как правило, хирургическое иссечение рекомендовано только в тех случаях, когда консервативные вмешательства не дали результатов и где имеются значительные функциональные нарушения, которые можно отнести к кистам.
Ишемия нижних конечностей может быть вызвана сдавлением подколенной артерии. В отличие от бессимптомных кист, случаев с невропатией или тромбозом глубоких вен, при ишемии нижних конечностей могут быть некоторые особенности, связанные с компрессией подколенной артерии. Во-первых, киста Бейкера может быть расположена в нетипичном месте. Она может находиться непосредственно под подколенной артерией. Во-вторых, её строение может быть поликистозным, тогда как обычное проявление — это единичная киста. Находясь между несколькими окружающими кистами, основная киста может расширяться в задне-верхнем направлении и сжимать подколенную артерию, несмотря на свои скромные размеры. Кроме того, поликистозная природа может привести к ограниченной эффективности такого метода лечения, как пункция с аспирацией содержимого кисты. В этом случае хирургическая резекция кисты неизбежна, так как необходимо облегчить боль и избежать тяжёлой ишемии конечности .
Диагностика кисты Бейкера
Дифференциальный диагноз кисты Бейкера включает аневризму подколенной артерии, опухоли мягких тканей, кисту мениска, гематому, тромбоэмболию и серому (скопление серозной жидкости в области операционной раны).
Визуализация коленных суставов с подозрением на подколенные кисты может включать простые рентгенограммы, артрографию, ультразвук и МРТ.
Рентгенографию нужно выполнять на ранней стадии оценки, поскольку они полезны для выявления других состояний, обычно встречающихся в связи с подколенными кистами: остеоартрита, воспалительного артрита и свободных хондромных (хрящевых или костных) тел, которые появляются вследствие хрящевого перерождения синовиальной оболочки.
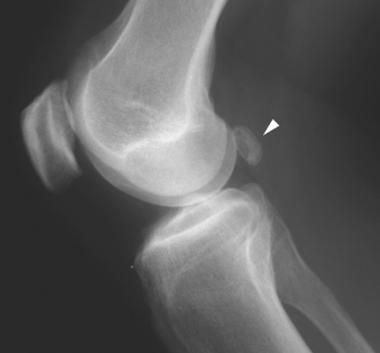
Киста Бейкера на рентгенограмме
До появления МРТ прямая артрография широко использовалась для выявления подколенных кист. Данный метод включает в себя внутрисуставную инъекцию коленного сустава газом либо йодированной контрастной средой с последующей мобилизацией сустава для усиления контраста (или газа). После этого на рентгенограммах или при рентгеноскопии можно обнаружить наличие контраста (или газа) в кистах. Недостатком артрографии считается использование ионизирующего излучения и инвазивных методов (пункция) для введения контраста
Ультразвук в значительной степени заменил артрографию как метод предварительной диагностики кист Бейкера. Преимущества метода включают его низкую стоимость, неинвазивное применение и отсутствие излучения, но есть и недостатки: ультразвуку не хватает специфичности, чтобы отличать кисту Бейкера от других состояний, таких как менисковые кисты или менискоидные опухоли. Кроме того, УЗИ не позволяет адекватно визуализировать другие состояния в колене, которые часто сопутствуют подколенным кистам, например разрывы мениска. При ультразвуковом исследовании кисты кажутся безэховыми (выглядят чёрными), что указывает на наличие в них жидкости. Иногда в подколенной кисте могут наблюдаться эхогенные (светлые) участки, представляющие собой свободные тела (элементы хряща, кости или менисков).
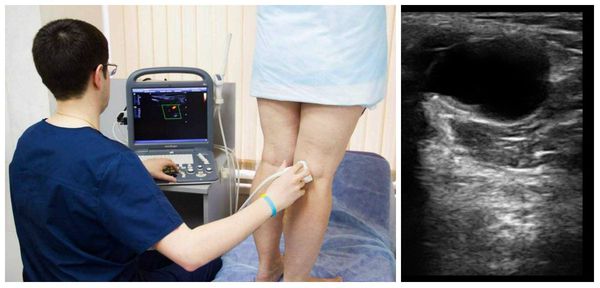
Киста Бейкера при УЗИ
Магнитно-резонансная томография остаётся основным методом диагностики кист Бейкера и дифференцирования их от других состояний. МРТ позволяет оценить весь спектр патологий, связанных с кистой Бейкера, таких как разрыв мениска, хондральные дефекты, свободные тела, синовит, остеоартрит и разрывы связок. Менисковые кисты легче отличить от кист Бейкера с помощью МРТ, чем с помощью ультразвука. Его основным недостатком является высокая стоимость, поэтому ультразвук следует рассматривать как метод скрининга (первичного обследования), если нет необходимости в оценке внутрисуставных структур. Киста на снимках выглядит как скопление жидкости с интенсивностью воды: низкая интенсивность сигнала (тёмное изображение) на T1-взвешенных изображениях и высокая интенсивность сигнала (яркое изображение) на T2-взвешенных изображениях.
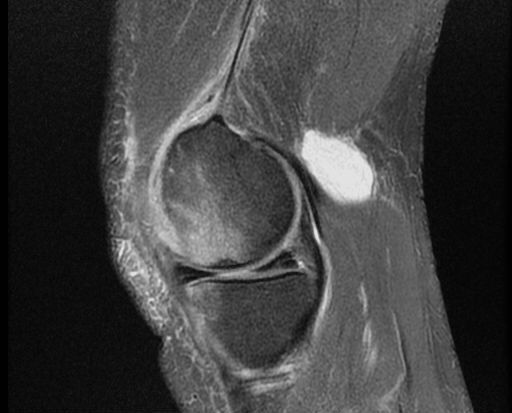
Киста Бейкера на снимке МРТ
Кисты в большинстве случаев маленькие и одноцветные, но спектр изображений широк. Спектр включает данные о перегородке, множественности, размерах, участках растяжения, свободных телах, обломках и разрыве. Перегородка обычно встречается в более мелких кистах, отделяя семимембранозные и икроножные компоненты, которые часто являются тонкими и хрупкими и могут действовать как односторонний клапан. Большинство кист однокамерные, это может вызвать затруднения при дифференцировке кисты Бейкера от других типов подколенных кист. Ключ к их распознаванию заключается в том, что характерный эпицентр находится в месте расположения медиальной икроножной семимембранозной бурсы. Иногда эти кисты настолько велики, что даже их происхождение определить сложно. Поскольку такие кисты связаны с внутрисуставным повреждением коленного сустава, свободные тела (например хрящи) могут проходить через односторонний клапан в кисту. Эти тела будут рассматриваться как гетерогенный (неоднородный) сигнал на УЗИ и МРТ .
Лечение кисты Бейкера
Первоначальное лечение симптоматических подколенных кист не проводится, по крайней мере, в течение первых 6 недель. Если нет сосудистой или нервной компрессии, есть шанс, что они сами исчезнут. В течение этого времени следует делать упор на реабилитацию, направленную на поддержание гибкости колена. Это необходимо, чтобы избежать скованности, которая может развиться от боли, возникающей при терминальном сгибании и разгибании.
Внутрисуставные инъекции кортикостероидов уменьшают размер и симптомы кист, поэтому их применение может рассматриваться при консервативном лечении. Если при таком подходе боль не проходит спустя 2 месяца, то хирургическое лечение должно быть направлено на внутрисуставную причину образования жидкости в суставе, а не на подколенную кисту, кроме тех случаев, когда киста слишком большая и сопровождается осложнениями.
Есть сведения о хирургическом удалении кисты Бейкера без лечения каких-либо внутрисуставных поражений, однако результаты оказались неутешительными из-за частых рецидивов . Считается, что высокая частота рецидивов является результатом постоянного присутствия внутрисуставной патологии и связанных с ней рецидивов выпота. Врачи Rauschning W. и Lindgren P.G. из Каролинского университетского госпиталя (Швеция) сообщили о 46 выполненных иссечениях: 63 % случаев рецидивировали, а 33 % пациентов имели осложнения с раной или перенесли псевдотромбофлебит . Эти и другие авторы предложили хирургическое лечение внутрисуставного поражения в качестве основы лечения подколенных кист, так как они почти всегда обнаруживаются в связи с внутрисуставным поражением. Сообщения о ведении симптоматических подколенных кист путём коррекции внутрисуставных поражений были ограничены.
Другие авторы оценивали результаты артроскопического лечения внутрисуставных расстройств у 16 пациентов с подколенными кистами. 11 кист сохранились, 9 из которых остались без изменений, а 2 стали больше, что обнаружилось при ультразвуковом исследовании через 1 год после операции . Хондральные поражения были наиболее важным прогностическим фактором.
Подколенные кисты также часто обнаруживаются в связи с остеоартритом во время тотальной артропластики коленного сустава (замены сустава на эндопротез). Клапанное отверстие может быть идентифицировано, когда задний сустав обнажается с помощью расширителя пластинки для удаления остеофитов (наростов из костной ткани) в области мыщелков бедренной кости. Затем это отверстие может быть расширено с использованием изогнутой кюретки, чтобы способствовать двухстороннему потоку жидкости с последующей электрокоагуляцией механизма клапана с целью устранить эффект клапана и односторонний поток жидкости в межсухожильную сумку . Эта техника не была изучена, но обычно используется во время тотальной артропластики коленного сустава .
Прогноз. Профилактика
Киста Бейкера может существовать как несколько месяцев, так и всю жизнь. Обратное развитие (рассасывание жидкости) характерно для кист, сформировавшихся недавно, обычно после чрезмерных механических перегрузок коленных суставов во время занятий спортом и напряжённого физического труда.
Межсухожильные слизистые сумки являются нормальным анатомическим вариантом. Считается, что они могут привести к образованию подколенной кисты при наличии хронического скопления жидкости в коленном суставе в результате внутрисуставной патологии. Поэтому необходимо эффективно лечить остеоартрит и синовит, выполнять ЛФК, направленную на сохранение функции коленного сустава. Это позволит в будущем избежать такого осложнения, как киста Бейкера .
Список литературы
- Acebes J.C., Sanchez-Pernaute O., Diaz-Oca A., Herrero-Beaumont G. Ultrasonographic assessment of Baker’s cysts after intra-articular corticosteroid injection in knee osteoarthritis // J Clin Ultrasound. — 2006; 34: 113-117.ссылка
- Adams R. Chronic rheumatic arthritis of the knee joint // Dublin J Med Sci. — 1840; 17: 520-522.
- Baker W.M. On the formation of synovial cysts in the leg in connection with disease of the knee joint. 1877 // Clin Orthop Relat Res. — 1994; 299: 2-10.
- Bryan R.S., DiMichele J.D., Ford G.L., Jr. Popliteal cysts. Arthrography as an aid to diagnosis and treatment // Clin Orthop Relat Res. — 1967; 50: 203-208.
- Calvisi V., Lupparelli S., Giuliani P. Arthroscopic all-inside suture of symptomatic Baker’s cysts: a technical option for surgical treatment in adults // Knee Surg Sports Traumatol Arthrosc. — 2007; 15: 1452-1460.ссылка
- Canoso J.J., Goldsmith M.R., Gerzof S.G., Wohlgethan J.R. Foucher’s sign of the Baker’s cyst // Ann Rheum Dis. — 1987; 46: 228-232.ссылка
- Childress H.M. Popliteal cysts associated with undiagnosed posterior lesions of the medial meniscus. The significance of age in diagnosis and treatment // J Bone Joint Surg Am. — 1970; 52: 1487-1492.
- Corten K., Vandenneucker H., Reynders P., Nijs S., Pittevils T., Bellemans J. A pyogenic, ruptured Baker’s cyst induced by arthroscopic pressure pump irrigation // Knee Surg Sports Traumatol Arthrosc. — 2009; 17: 266-269.ссылка
- DiRisio D., Lazaro R., Popp AJ. Nerve entrapment and calf atrophy caused by a Baker’s cyst: case report // Neurosurgery. — 1994; 35: 333-334.ссылка
- Dunlop D., Parker P.J., Keating J.F. Ruptured Baker’s cyst causing posterior compartment syndrome // Injury. — 1997; 28: 561-562.
- Eichinger J.K., Bluman E.M., Sides S.D., Arrington E.D. Surgical management of septic arthritis of the knee with a coexistent popliteal cyst // Arthroscopy. — 2009; 25: 696-700.ссылка
- Foucher E. Memoire sur les kystes de la region poplitee // Arch Gen Med. — 1856; 2: 313.
- Haggart G.E. Synovial cysts of the popliteal space: clinical significance and treatment // Ann Surg. — 1943; 118: 438-444.
- Handy J.R. Popliteal cysts in adults: a review // Semin Arthritis Rheum. — 2001; 31: 108-118.ссылка
- Hill C.L., Gale D.G., Chaisson C.E., et al. Knee effusions, popliteal cysts, and synovial thickening: association with knee pain in osteoarthritis // J Rheumatol. — 2001; 28: 1330-1337. ссылка
- Baker W.M. On the formation of synovial cysts in the leg in connection with disease of the knee-joint. 1877 // Clin Orthop Relat Res. — 1994; 299: 2–10.
- Herman A., Marzo J. Popliteal cysts: a current review // Orthopedics. — 2014; 37: 678–684.ссылка
- Sanchez J.E., Conkling N., Labropoulos N. Compression syndromes of the popliteal neurovascular bundle due to Baker cyst // J Vasc Surg. — 2011; 54: 1821–1829.ссылка
- Adiyeke L., Bılgın E., Duymus T.M., Ketencı İ.E., Ugurlar M. Giant Baker’s cyst associated with rheumatoid arthritis // Case Rep Orthop. — 2017; 14: 1–4.
- Jamshed S., Snyder L.M. An intact dissecting Baker’s cyst mimicking recurrent deep vein thrombosis // J Investig Med High Impact Case Rep. — 2016; 4: 1–4.ссылка
- Leib A.D., Roshan A., Foris L.A., Varacallo M. Baker’s Cyst // StatPearls. — 2019.
- Daneyemez M., Baysefer A., Acka G., et al. Nerve entrapment by a firmly wrapped Baker cyst // Minim. Invasive Neurosurg. — 1998; 41 (3): 172-174.ссылка
- Olcott C.I.V., Mehigan J.T. Popliteal artery stenosis caused by a Baker’s cyst // J Vasc Surg. — 1986; 4: 403–405.ссылка