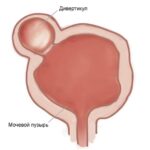
Киста урахуса (Urachal cyst) — это порок эмбрионального развития, при котором в мочевом протоке формируется замкнутая полость, содержащая серозную жидкость, способную нагнаиваться и прорываться в брюшную полость.
Киста урахуса
Мочевой проток у зародыша — урахус — появляется на втором месяце эмбрионального развития и представляет собой полую трубку, соединяющую верхушку мочевого пузыря и пупок. Урахус отводит первичную мочу зародыша в околоплодные воды. В норме к 5–7-му месяцу развития плода он уменьшается и становится средней пузырно-пупочной связкой. У новорождённого здорового малыша на месте урахуса определяется фиброзно-мышечный тяж без просвета внутри .
При внутриутробном развитии плода случается, что полость протока не закрывается. В зависимости от возраста пациента протяжённость зачаточного мочевого протока может составлять от 3 до 10 см. Дефект заращения может быть как полным, так и частичным. Всего бывает 4 формы патологии:
- пузырно-пупочный свищ (эмбриональный орган полый на всём его протяжении) — встречается примерно в 50 % случаев;
- киста (полое пространство в центре, не имеющее сообщения ни с пупком, ни с мочевым пузырём) — в 30–42 % случаев;
- пупочный свищ (остаётся полость возле пупка) — в 15 % случаев;
- ложный дивертикул мочевого пузыря (не зарос проток около мочевого пузыря) — 1–5 % .
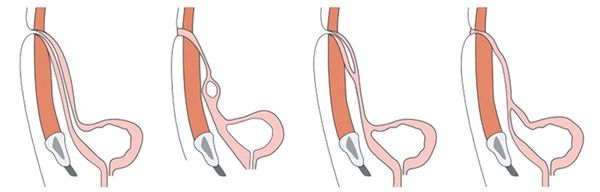
Патологии заращения мочевого протока
Таким образом, киста урахуса — это врождённая аномалия развития, связанная с незаращением мочевого протока в срединном отделе. Она обнаруживается у одного из 40 тыс. новорождённых, т. е. встречается довольно редко . Обычно кисту обнаруживают в детстве.
У взрослых также могут выявить аномалию. Чаще всего это случается в возрасте от 16 до 35 лет, при этом у мужчин вдвое чаще, чем у женщин . В целом, у взрослых такую патологию впервые диагностируют с частотой 1:5000 случаев. Это связано с тем, что киста урахуса обычно не влияет на здоровье человека и никак не проявляет себя в течение жизни . Однако иногда манифестация симптомов всё-таки случается.
Большинство кист изнутри покрыты эпителиальными клетками. Образования без внутренней эпителиальнoй выстилки называют псевдoкистами.
Причины развития патологии чётко не ясны, и предотвратить образование этой аномалии невозможно. Считается, что развитие этой болезни не связано с хромосомными аномалиями . Однако известно, что урахус вовлекается в патологический процесс при таких генетических болезнях, как синдром Дауна, трисомия 13 или 18-й хромосомы, синдром Беквита — Видемана. Как и для всех других врождённых аномалий, в зоне риска находятся малыши из неблагополучных семей, где родители злоупотребляют алкогольными напитками или наркотиками. На внутриутробное развитие мочевой системы также может повлиять острая болезнь матери во время беременности, лучевое облучение или воздействие химических ядов. Кроме того, генетические мутации могут передаваться по наследству или же возникать спонтанно во внутриутробном периоде.
Очень важно своевременно диагностировать болезнь и начать лечение, так как в некоторых случаях осложнения могут быть очень серьёзными .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кисты урахуса
Симптоматика зависит от размеров образования и наличия присоединённой инфекции .
Если киста не увеличивается и не имеет осложнений, клинических проявлений тоже не будет. Поэтому нередко она остаётся незамеченной и не нуждается в лечении.
В случае, когда эпителиальные клетки, выстилающие полость, проявляют активность, количество жидкости внутри кисты увеличивается, растягивая стенки. Чем больше размеры образования, тем больше оно доставляет дискомфорта.
Киста большого размера может вызывать боль в области живота и нарушения мочеиспускания, в некоторых случаях в моче появляется примесь крови. Такую кисту также можно нащупать через переднюю брюшную стенку .
Патогенез кисты урахуса
Серозную (прозрачную) неинфицированную жидкость внутри кисты вырабатывает эпителий. Если серозное содержимое образуется после рождения ребёнка, полость начинает расти.
Инфекция может присоединиться в результате любого воспаления в организме, которое распространяется с током крови и лимфы. Существует также и прямое (восходящее) заражение содержимого незаращённого мочевого протока, т. е. инфекция поднимается из нижних участков мочевого тракта, например у женщин при цистите, а у мужчин при простатите или уретрите. Возбудителями воспалительных заболеваний урахуса чаще других становятся кишечная палочка (Escherichia coli), протей (Proteus spp.), золотистый стафилококк (Staphylococcus aureus), клебсиелла пневмонии (Klebsiella pneumoniae), стрептококк вириданс (Streptococcus viridans), бактероиды и фузобактерии.
Жизнедеятельность бактерий расплавляет стенки кисты, формируя ход, по которому выходит её содержимое. Этот инфекционный канал и называют свищом. С одной стороны, киста уменьшается, уходит её напряжённость и пациент чувствует облегчение, особенно если содержимое выходит наружу в область пупка. С другой стороны, свищевой ход может соединять нагноившуюся кисту мочевого протока с близлежащими органами: брюшной полостью, мочевым пузырём, тонкой или толстой кишкой. В этом случае инфекция распространяется дальше по организму и усугубляет состояние больного.
Продвигаясь по этому ходу, гнойное содержимое вызывает развитие острой клинической симптоматики: повышение температуры, сильную боль в животе, в некоторых случаях учащённое и болезненное мочеиспускание, тошноту и рвоту. Такое состояние требует экстренного медицинского вмешательства, поэтому в случае возникновения подобных симптомов следует вызвать скорую помощь.
Классификация и стадии развития кисты урахуса
Кисты урахуса делят по размеру, составу содержимого и клиническому течению.
Малые образования объёмом до 1 мл никак себя не проявляют и не требуют терапевтических мероприятий. Большие кисты могут сопровождаться разными симптомами и нуждаются в лечении.
Содержимое может быть серозным и гнойным. Серозные кисты обычно протекают бессимптомно, а гнойные являются поводом для обращения за медицинской помощью.
По клиническому течению кисты бывают осложнёнными и неосложнёнными .
Осложнения кисты урахуса
Основными осложнениями являются:
- присоединение инфекции;
- воспаление и формирование абсцесса;
- образование свищевого хода;
- прорыв содержимого (перфорация) в брюшную полость с развитием перитонита;
- перерождение кисты в злокачественную опухоль (малигнизация) .
Именно с осложнениями связано возникновение острых симптомов.
После присоединения инфекции появляются общие клинические проявления: повышение температуры, боль в животе, покраснение нижней части живота, тошнота, рвота, отёчность передней брюшной стенки и лобка, симптомы общей интоксикации. По этим признакам сложно установить точный диагноз, потому что они неспецифичны, т. е. возникают при множестве других заболеваний .
Прорыв абсцесса с образованием свищевого хода происходит в брюшную полость и просвет ободочной кишки. Свищи могут соединять урахус с тонкой и толстой кишкой. Симптомы осложнений будут зависеть от того, куда произошёл прорыв абсцесса. В частности он может вызвать острое кровотечение, перитонит, обструкцию (закупорку) мочевыводящих путей или кишечную непроходимость.
Наиболее специфичным симптомом кисты урахуса считается выделение гноя на поверхность кожи (наружный функционирующий свищ). Такое осложнение проявляет себя покраснением и отёком кожи вблизи пупка, а также постоянным «мокнутием» пупка серозно-гнойным отделяемым. Длительное функционирование такого свища приводит к раздражению и повреждению кожи, её воспалению и развитию дерматита.
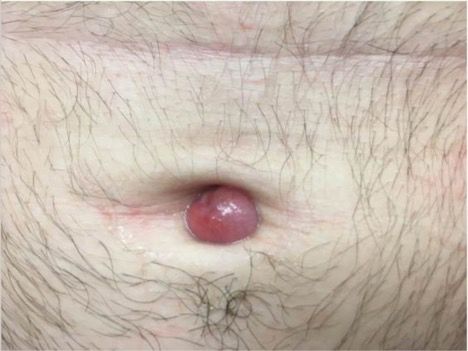
Выделение жидкости из пупка [17]
При формировании свища с мочевым пузырём у пациента развивается клиника острого цистита, может появиться видимая примесь крови в моче (макрогематурия).
Чем дольше человек живёт с неопределённым диагнозом, тем больше вероятность возникновения злокачественного процесса. Это связано с длительно текущим скрытым воспалением, которое в 90 % случаев приводит к формированию аденокарциномы. Риск малигнизации увеличивается с возрастом . Поэтому при неэффективном лечении какой-либо другой болезни мочеполовой системы, например, хронического рецидивирующего цистита, необходимо пройти более тщательное обследование, чтобы как можно раньше выявить это редкое заболевание
Около 10 % осложнений связаны с формированием камней в просвете полого мочевого протока или кальцификации его стенки. Инфекция способствует росту таких конкрементов, размер которых может достигать до 1 см и причинять выраженный дискомфорт. Вероятно, это происходит из-за инфицирования и кристаллизации содержимого кисты с постепенным формированием и увеличением конкремента .
Диагностика кисты урахуса
Чаще всего эту аномалию диагностируют у новорождённых, но иногда выявляют у детей более старшего возраста, а также у взрослых.
Распознать такую кисту затруднительно из-за отсутствия специфичных симптомов. Определённость диагнозу придают 3 симптома:
- болезненное напряжение или инфильтрация в околопупочной зоне;
- покраснение и/или выделения из пупка;
- высокая температура .
При наличии этих клинических проявлений врач назначает дополнительные методы исследования, которые помогут подтвердить диагноз аномального развития урахуса. Но для начала необходимо провести тщательный сбор жалоб и анамнеза (истории болезни). Чтобы установить точный диагноз, доктор обязательно спросит:
- когда начались первые проявления;
- в чём они конкретно заключались;
- как развивались во времени (когда присоединялись новые симптомы или приходило облегчение).
Детальный визуальный осмотр и прощупывание передней брюшной стенки позволит отследить наличие функционирующего свищевого хода, признаки «острого живота» или объёмного образования.
Лабораторные исследования (общий анализ крови и мочи, биохимические показатели функционирования органов и систем) необходимы для оценки степени сопутствующего воспаления.
Инструментальная диагностика
Инструментальные методы диагностики (УЗИ, МСКТ, МРТ) очень важны, так как они определяют расположение, размер кисты и её связь с окружающими тканями. Они также позволяют провести дифференциальную диагностику со злокачественными образованиями мочевого пузыря и брюшной полости .
УЗИ является первым звеном инструментального диагностического поиска и позволяет определить диагноз в 77 % случаев . Если по данным УЗИ картина недостаточно ясна, пациента направляют на МСКТ.
МСКТ обладает более высокой информативностью. Она точно определяет форму аномалии, а также показывает отношение образования к окружающим структурам. Эти данные позволяют лучше подготовиться к операции: определить объём иссекаемых тканей и спрогнозировать возможные нюансы в процессе хирургического вмешательства .
В случае подозрения на злокачественное перерождение наиболее показательным методом является МРТ, так как нечёткая контрастность при МСКТ не позволяет различить доброкачественную аномалию от рака урахуса. Единственный признак на МСКТ, который наводит на мысль о злокачественности заболевания, — это наличие кальциноза.
Дополнительными методами исследования, которые помогают уточнить диагноз, объём и тактику хирургического лечения, являются фистулография (при наличии свищевого хода) и цистоскопия (в случае симптомов инфекции мочевыделительной системы и примеси крови в моче).
Фистулография — это рентгеновский метод исследования, в ходе которого в свищевой ход вводят специальное контрастное вещество. Такое обследование позволяет уточнить протяжённость свища и расположение источника гнойного отделяемого .
С помощью цистоскопии можно увидеть слизистую мочевого пузыря изнутри и обнаружить в нём дивертикул, свищевой ход или очаги воспаления.
Цистоскопия
Дифференциальная диагностика
Обычно симптомы кисты урахуса не являются специфичными и похожи на проявления других заболеваний разных органов и систем. Такие симптомы, как ощутимое объёмное образование в брюшной полости, расстройства мочеиспускания и примесь крови в моче, обуславливают необходимость дифференциации патологии с перитонитом, острым аппендицитом, вентральной или пупочной грыжей, опухолью, некротизирующиим фасциитом, рецидивирующей инфекцией мочевыводящих путей и болью в животе неизвестного происхождения .
Каждый случай осложнённой кисты урахуса уникален. Однако отсутствие специфичных клинических признаков осложнившейся врождённой аномалии и её редкая встречаемость могут запутать врача-диагноста без должного опыта.
Чаще всего пациенты с острыми симптомами вызывают бригаду скорой помощи, которая доставляет их в дежурное хирургическое отделение. Так как УЗИ недостаточно для понимания полной картины, а на МСКТ нет времени или в стационаре нет необходимого оборудования, хирурги зачастую выбирают тактику диагностической лапароскопии, которая одновременно позволяет определить диагноз и провести необходимые оперативные манипуляции в полном объёме . Таким образом, источник инфекции и объём повреждённых тканей, которые необходимо удалить, устанавливается во время операции.
Окончательный диагноз определяют на основании гистологического исследования после удаления мочевого протока и близлежащих изменённых тканей .
Лечение кисты урахуса
Выбор метода и объёма терапии зависит от возраста, наличия осложнений и связанных с ними состояний.
Консервативное лечение
Обычно детям не делают операцию, так как по мере взросления урахус может полностью зарасти, несмотря на сопутствующий воспалительный процесс. В случае образования свищевого хода ребёнку обычно назначают противовоспалительную местную и системную терапию.
Обязательным условием такого лечения является динамическое наблюдение за пациентом, так как в случае неэффективности проводимых терапевтических мероприятий необходимо изменить тактику лечения на более агрессивную.
Консервативный подход также возможен при неполном пупочном свищевом ходе. Во всех остальных случаях консервативные методы могут привести к развитию осложнений, поэтому показана операция.
Хирургическое лечение
Присоединение инфекции к кисте мочевого протока у новорождённых встречается нечасто, однако может вызывать осложнения, требующие хирургического подхода, например омфалит (воспаление кожи и подкожной клетчатки в области пупочной ранки) и перитонит (при внутрибрюшном разрыве абсцесса).
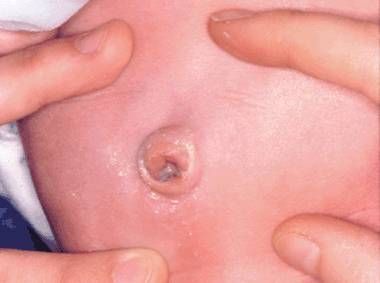
Омфалит [16]
Обязательным условием хирургического лечения кисты мочевого протока является полное её удаление вместе с мочевым протоком (урахусом) и близлежащими изменёнными тканями. Это относится как к осложнённому, так и к неосложнённому течению заболевания .
Операция может проходить одномоментно, а может состоять из двух этапов.
Неинфицированный свищ кисты урахуса обычно удаляют в один этап: внебрюшинно иссекают мочевой канал, а затем ушивают образовавшийся в ходе операции дефект стенки мочевого пузыря. В раннем послеоперационном периоде назначают антибиотикотерапию.
При гнойном воспалении операция проходит в 2 этапа:
- дренируют или вскрывают полость абсцесса и проводят консервативную противовоспалительную терапию, чтобы нейтрализовать воспаление;
- после нормализации состояния удаляют урахус.
Осложнённые кисты урахуса у взрослых характеризуются наличием вторичных воспалительных изменений в окружающих органах и тканях, что расширяет объём оперативного лечения, требуя частичного удаления прилежащих органов, в том числе части мочевого пузыря .
Методы оперативного лечения:
- Традиционно лечение — открытая операция (лапаротомия), в ходе которой делают поперечный разрез выше лобка. Такой травматичный доступ затягивает сроки послеоперационной реабилитации, поэтому сейчас его используют только в случае, когда нет возможности использовать другие методики .
- Лапароскопия — доступ к мочевому протоку получают с помощью небольших разрезов (0,5–1 см) или проколов. Эта методика значительно снижает объём травматизации тканей и длительность болевого синдрома в послеоперационном периоде. Таким образом, время пребывания в стационаре значительно сокращается, а у пациента почти не остаётся следов после проведённой манипуляции. Некоторые врачи считают, что иногда невозможно за раз полноценно удалить мочевой проток (от пупка до дна мочевого пузыря) вместе с изменёнными тканями. Также мнения хирургов расходятся в вопросах относительно расположения портов (доступов, через которые заводятся лапароскопические инструменты) и их количества. Однако чаще всего применяется трёхпортовая техника. К тому же, последние ретроспективные исследования говорят о том, что лапароскопия может быть эффективна, даже когда требуется частичное удаление мочевого пузыря .
- Роботическая операция — такими технологиями обеспечены только масштабные специализированные клиники в крупных городах. Они предназначены для плановых операций, и пациентам с экстренной хирургической патологией такой вид лечения недоступен из-за недостатка времени .
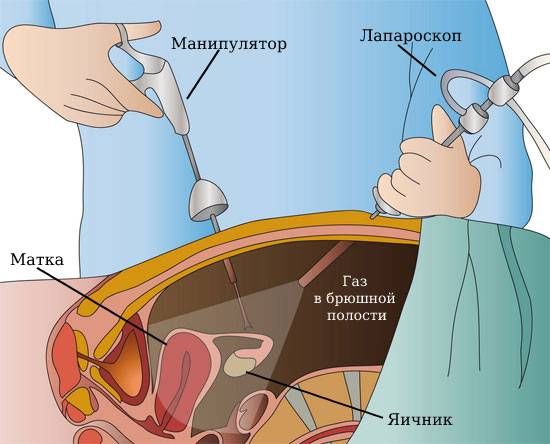
Лапароскопия
Своевременное оперативное вмешательство предупреждает развитие таких осложнений, как перитонит и сепсис . Полное удаление урахуса также обеспечивает благоприятное течение отдалённого послеоперационного периода: при повреждённом или не полностью удалённом остатке мочевого протока развивается злокачественное образование или возникает рецидив в 30 % случаев .
Послеоперационная реабилитация
Ранняя реабилитация зависит от доступа и в среднем занимает около 7–14 дней. В этот период пациенту ежедневно делают перевязки и обрабатывают рану антисептиками (Хлоргексидином, Мирамистином, Бетадином, зелёнкой). Чтобы очистить повреждённую кожу от сукровичного отделяемого, применяют перекись водорода.
Если швы накладывали саморассасывающимися нитями (что широко используется в современной хирургической практике), процесс пройдёт самостоятельно, без внешнего вмешательства. В обратном случае швы снимают на 10-е сутки.
Почти сразу после операции необходимо начать двигаться, особенно если вмешательство было обширным. Это позволит избежать спаечной болезни как в ближайший, так и в отдалённый периоды хирургического лечения. Но физическая активность должна быть адекватной, согласованной с общим самочувствием, сопутствующими заболеваниями и спортивной подготовкой. Все действия должны быть одобрены лечащим врачом, так как слишком сложные и резкие движения могут привести к осложнениям, например к расхождению швов. Возможно, в самом начале это будут простые смены положения тела на больничной койке или медленная ходьба по ровной поверхности с постепенным увеличением нагрузки. Через 2 месяца пациент обычно возвращается к привычному ритму жизни.
Прогноз. Профилактика
При полном хирургическом иссечении мочевого протока прогноз благоприятный, т. е. пациент гарантировано выздоровеет. Радикальный подход позволяет избежать как рецидивов, так и озлокачествления сохранённой культи .
С учётом отсутствия чётких представлений о причинах развития патологии, конкретных правил профилактики этой аномалии пока не существует . Однако желательно попытаться обезопасить будущего ребёнка, например во время беременности не злоупотреблять алкогольными напитками или наркотиками, своевременно лечить все острые болезни, избегать лучевого облучения или воздействия химических ядов.
Список литературы
- Никольский А. В., Маджидов С. А. Клиническое наблюдение — хирургическое лечение кисты урахуса // Урологические ведомости. — 2016. — № 6. — С. 74–75.
- Жуковский В. С., Панькив М. В., Чаплык В. В., Козопас В. С., Гуменюк В. В. Инфицированная киста урахуса у взрослого // Новости хирургии. — 2021. — № 4. — С. 504–509.
- Зотин А. В., Ахмадуллина Л. Р. Редкий клинический случай у ребёнка, абсцедирование кисты урахуса с прорывом в брюшную полость // Научный медицинский вестник Югры. — 2018. — № 16. — С. 88–89.
- Евсеев М. А., Фомин В. С., Никитин В. Е., Зайратьянц Г. О., Стручков В. Ю. Лапароскопическое удаление нагноившейся кисты урахуса. Клиническое наблюдение и обзор литературы // Хирургическая практика. — 2015. — № 2. — С. 37–41.
- Лопаткин Н. А. Урология. Национальное руководство. — М.: ГЭОТАР-Медиа, 2019. — 259 c.
- Jayakumar S., Darlington D. Acute Presentation of Urachal Cyst: A Case Report // Cureus. — 2020. — № 5. — Р. E8220.ссылка
- Курлаев П. П., Абрамзон О. М., Жирнова А. С., Макаев М. И. Воспаление кисты урахуса, симулирующее невправимую пупочную грыжу // Вестник хирургии им. И. И. Грекова. — 2018. — № 3. — С. 57–58.
- Базаев В. В., Бычкова Н. В., Морозов А. А., Морозов А. П., Смирнова Е. В. Осложнённые кисты урахуса. Особенности диагностики и лечения у взрослых пациентов // Экспериментальная и клиническая урология. — 2020. — № 4. — С. 114–119.
- Zouari M., Ben A. H., Krichen E., Kraiem N., Ben D. M., Mhiri R. Infected urachal cyst: an uncommon cause of severe sepsis in a neonate // World J Pediatr Surg. — 2022. — № 4. — Р. E000429.ссылка
- Tanguturi Y. V., Tanguturi Y. S. S., Kota K. S., Tanguturi Y. S. H., Thangaraju P. A Very Rare Disease of Patent Urachus Cyst With Vesico-Umbilical Urinary Fistula in Adults: A Case Report and Short Review // Cureus. — 2023. — № 7. — Р. e41503. ссылка
- Корейба К. А. Осложнённое течение кисты урахуса // Казанский медицинский журнал. — 2007. — № 3. — С. 277–278.
- Quinn V., Luks F., Constantine E. Infected Urachal Cyst Masquerading as Acute Appendicitis on Point-of-care Ultrasound // Clin Pract Cases Emerg Med. — 2022. — № 2. — Р. 186–188.ссылка
- Ефременко А. Д., Артеменко А. В., Тимашков Д. А. Случай хирургического лечения кисты урахуса у ребёнка 6 лет // Кремлёвская медицина. Клинический вестник. — 2021. — № 1. — С. 106–109.
- Bawahab M. A. Laparoscopic management of symptomatic urachus remnants in adults: A retrospective study // Minim Access Surg. — 2023. — № 2. — Р. 217–222.ссылка
- Bouariu A., Scutelnicu A. M., Ciobanu A. M. et al. A Rare Case of Allantoic Cyst with Patent Urachus in Fetus with a Microdeletion in 1q21.1q21.2 Region // Diagnostics (Basel). — 2021. — № 12. — Р. 2332.ссылка
- Huber F., Lеautе-Labrеze C., Lina G. et al. Multiple neonatal staphylococcal cold abscesses of the large folds // J Eur Acad Dermatol Venereol. — 2006. — № 10. — Р. 1197–1200.ссылка
- Good A. J., Tucker D. C., Rudnick E. W., Benedett A. Calcified Urachal Remnant in a Young Adult: An Unusual Case // Cutis. — 2022. — № 5. — Р. E30–E31.ссылка
- Qureshi K., Maskell D., McMillan C., Wijewardena C. An infected urachal cyst presenting as an acute abdomen — A case report // Int J Surg Case Rep. — 2013. — № 7. — Р. 633–635.ссылка