Мастодиния (Mastodynia) — это комплекс симптомов, среди которых выделяют нагрубание, боль и выделения из молочных желёз.
Боль в груди
Мастодиния имеет свой шифр в Международной классификации болезней (МКБ) — N64.4. Если она сопровождаться стойкими патологическими изменениями в тканях молочных желёз (кистами, фиброзом, дуктэктазией и т. д.), то речь идёт о диффузной фиброзно-кистозной мастопатии (шифр в МКБ — N60).
Масталгия — это отдельный симптом. Так называют боль в области груди. Однако в данном контексте термины «масталгия» и «мастодиния» следует рассматривать как синонимы.
Мастодинию делят на 3 группы:
- циклическую — периодическая, повторяющаяся боль;
- нециклическую — постоянный дискомфорт;
- экстрамаммарную — источники боли находятся за пределами груди .
Распространённость мастодинии
По разным источникам, в течение жизни такую боль испытывают до 2/3 женщин репродуктивного возраста. Чаще всего она возникает в возрасте от 30 до 50 лет. Боль может считаться вариантом нормы, как болезненные менструации, поэтому женщины не так часто обращаются в больницу по этому поводу. Например, в США только 30 % больных обращаются за медицинской помощью .
Масталгия у пациенток старше 50 лет может свидетельствовать о заболеваниях молочных желёз, но это совершенно необязательно. Часто у них развивается нециклическая или экстраммамарная мастодиния.
Иногда мастодиния возникает у мужчин, преимущественно она носит экстраммамарный характер.
Причины развития мастодинии
На появление циклической мастодинии влияют половые гормоны (эстроген и прогестерон). По мнению некоторых авторов, циклическая боль в груди — это признак повышенной чувствительности молочной железы к эстрогенам. Такой вид мастодинии часто встречается:
- при приёме комбинированных оральных контрацептивов (КОК);
- предменструальном синдроме (ПМС);
- доброкачественной дисплазии молочных желёз (мастопатии).
Нециклическую мастодинию могут вызвать:
- аденома и фиброаденома молочной железы;
- реактивный склероз соединительной ткани молочной железы;
- липосклероз — разрастание в жировых отложениях соединительной ткани;
- лактостаз — острое состояние, вызванное застоем молока, из-за которого млечные протоки закупориваются и расширяются;
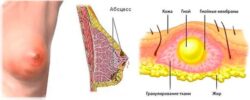
- мастит — воспалительный процесс, который развивается вследствие закупорки млечных протоков или бактериального поражения ткани (обычно золотистым стафилококком);
- склерозирующий аденоз — разрастание эпителия в терминальных протоках и дольках, которое сдавливает нервные окончания и приводит к боли;
- рак молочной железы;
- травмы груди;
- приём лекарств (некоторых антибиотиков, антидепрессантов, сердечно-сосудистых средств);
- предшествующие операции на груди .
Экстраммарная мастодиния развивается вследствие:
- травмы грудной клетки (ушибов, переломов грудины и рёбер);
- межрёберной невралгии;
- остеохондроза грудного отдела позвоночника;
- плечелопаточного периартрита;
- синдрома Титце — воспаления хрящевой ткани в области соединения рёбер и грудины .
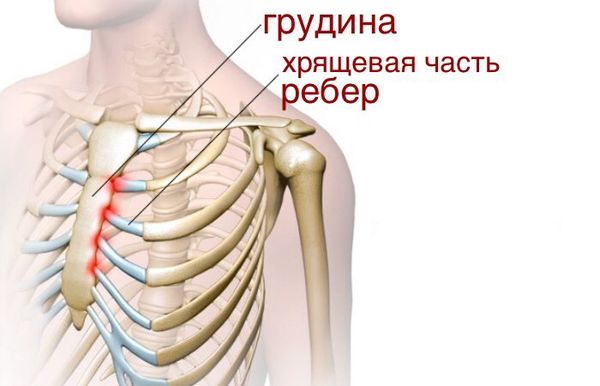
Воспаление хрящевой ткани при синдроме Титце
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы мастодинии
Циклическая боль обычно проявляется как незначительное ощущение дискомфорта в области груди. Она появляется накануне менструации, что считается нормой .
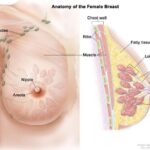
Как правило, это двусторонняя боль тянущего, ноющего характера, которая захватывает всю молочную железу. Иногда она располагается в отдельном квадранте, чаще верхне-наружном, так как там больше всего железистой ткани. Обычно острая боль появляется за неделю или несколько дней до менструации, при 28-дневном менструальном цикле — через 2 недели после овуляции. С наступлением менструации боль проходит.
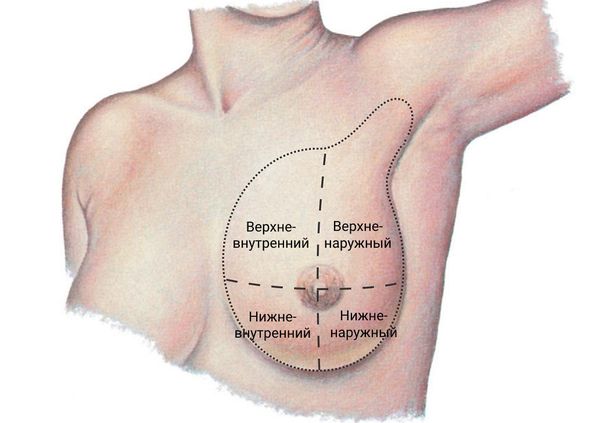
Деление груди на квадранты
При нециклической мастодинии обычно болит только одна грудь. Дискомфорт может быть как временными (перемежающимися), так и постоянными.
Экстрамаммарная боль, как правило, носит непостоянный характер и является односторонней: проявляется в наружных квадрантах либо, наоборот, ближе к грудине. Дискомфорт возникает после чрезмерной физической нагрузки и усиливается при надавливании на определённые области. Сама боль не связана с состоянием молочных желёз .
Установленных временных рамок обращения в больницу нет, т. е. женщина сама решает, когда ей необходима медицинская помощь.
Патогенез мастодинии
В патогенезе циклической мастодинии важную роль играют гормональные изменения: под действием эстрогенов увеличивается объём железистой ткани протоков, в то время как прогестерон влияет на увеличение соединительной ткани. Половые гормоны также задерживают в тканях натрий и воду, вследствие чего развивается межклеточный отёк, далее клетки набухают и сдавливают нервные окончания.
Патологические образования и отёк нервных окончаний в том числе являются причинами нециклической мастодинии.
На болевые рецепторы также воздействует повышенная выработка биологически активных веществ, таких как гистамин, серотонин, простагландины и болевые амины .
В механизме эктрамаммарной мастодинии имеет значение распространение боли на нервные окончания из патологического очага, который находится вне молочных желёз.
Классификация и стадии развития мастодинии
Как уже говорилось выше, выделают 3 типа мастодинии:
- циклическая — самый частый тип, возникает в 2/3 случаев, в основном у женщин 20–30 лет, обычно связан с гормональными нарушениями, но может быть и вариантом нормы ;
- нециклическая — на её долю приходится 25 % случаев мастодинии, часто развивается у пациенток от 40 лет, особенно при менопаузальном переходе, причины её развития довольно разнообразны ;
- экстрамаммарная — отражённая боль, так как её источник находится за пределами молочной железы (например, в грудной клетке, пищеводе, желудке или желчном пузыре) .
Также масталгия может быть одно- и двухсторонней, причём нециклическая боль чаще возникает только в одной груди .
По степени тяжести мастодиния может быть лёгкой, среднетяжёлой и тяжёлой .
Осложнения мастодинии
Мастодиния — это не самостоятельное заболевание, а проявление различных физиологических процессов и патологических состояний. Поэтому потенциальные осложнения могут быть связаны с основной болезнью. К ним также можно отнести побочные эффекты лекарств, которые пациент принимает в качестве терапии мастодинии и вызывающей её патологии. Например, есть сведения, что приём Бромокриптина и Даназола может вызвать головную боль и тошноту .
В 30 % случаев мастодиния оказывает негативное влияние на физическую активность, а в 40 % — на сексуальную .
Диагностика мастодинии
Диагностика направлена на выявление причин, вызывающих мастодинию. Исследование включает в себя беседу, осмотр и инструментальное исследование.
На приёме врач выслушивает жалобы пациента. Особое внимание он обращает на периодичность и характер боли (острая, тупая и т. д.), её распространённость (болит одна или обе молочные железы, отдаёт ли боль в другие органы), есть ли выделений из сосков и если да, то какие.
Далее доктор уточняет историю болезни, в том числе как долго длится боль и другие симптомы. Его также интересует связь с предшествующими событиями (приёмом лекарств, травмами, стрессом, родами и т. д.). Если женщина ведёт дневник, в котором будет точно описывать свои ощущения во время болезненных эпизодов, это поможет врачу быстрее оценить состояние пациентки.
Физикальное обследование включает в себя:
- осмотр молочных желёз — доктор оценивает их симметричность и контуры, состояние сосков (втянутость, наличие трещин, корочек), состояние кожи (покраснение, язвы, рубцы, синюшность, расширение подкожных вен, наличие втяжений и неровностей, отёка и т. д.);
- прощупывание всех четырёх квадрантов и области соска — помогает исследовать консистенцию ткани желёз, наличие или отсутствие болезненности и отделяемого из сосков; также прощупывают подмышечные, над- и подключичные лимфатические узлы, когда пациентка находится в разных позах (лежит, сидит с положением рук на бёдрах и за головой);
- исследование грудной клетки — исключает экстрамаммарные причины мастодинии, для этого женщину укладывают на бок, чтобы молочная железа отошла от передней стенки грудной клетки — это позволяет прощупать мышцы и связочный аппарат позадигрудной области.
Обследование рекомендуют проводить в 1-й фазе менструального цикла (на 5–11-й день при 28-дневном цикле, в случае более короткого или длинного цикла сроки смещаются). Женщины, у которых отсутствует менструация, могут обследоваться в любое время.
На основании методично собранного анамнеза и тщательно проведённого физикального обследования доктор решает, есть ли необходимость в проведении дополнительных лабораторных и инструментальных исследований.
Инструментальная диагностика
УЗИ молочных желёз и близлежащих лимфатических узлов проводят пациенткам до 40 лет. После него назначают как дополнение к рентгеновской маммографии.
УЗИ также рекомендуют проводить в 1-й фазе менструального цикла, сразу после окончания менструации, так как физиологические изменения в предменструальном периоде могут вызвать затруднения в интерпретации результатов исследования.
УЗИ проводят на ультразвуковом аппарате с использованием высокочастотного линейного датчика (7,5–15 МГц).
При исследованиях заболеваний груди часто применяют рентгеновскую маммографию, которая оценивает структуру молочных желёз. По мнению Американского колледжа радиологии, выбор между рентгеновской маммографией и УЗИ зависит от возраста пациентки:
- до 30 лет — приоритет отдаётся УЗИ, однако в случае обнаружения подозрительных находок, напоминающих онкопроцесс, пациентке рекомендуют пройти маммографию;
- 30–39 лет — предпочтение УЗИ, но рекомендуется одно- или двусторонняя маммография;
- старше 40 лет — всегда проводят и УЗИ, и маммографию .
Если молочная железа очень плотная (т. е. в ней много железистой ткани), маммография будет бесполезной независимо от возраста.
Рентгеновская маммография
Магнито-резонансная томография молочных желёз менее информативна по сравнению с рентгеновской маммографией, так как она не может определить наличие микрокальцинатов (скопления солей кальция). МРТ-томографию проводят с использованием внутривенного контрастирования. Метод имеет высокую чувствительность, но низкую специфичность, поэтому часто даёт ложноположительные результаты. В связи с этим МРТ в таких случаях используют редко.
Лечение мастодинии
Методы терапии зависят от причин мастодинии. Нельзя заниматься самолечением. Во всех случаях мастодинии следует обратиться за консультацией к профильным специалистам: акушеру-гинекологу, хирургу-маммологу или онкологу-маммологу.
Согласно проведённым исследованиям, объективная информация о том, что пациентке ничего не угрожает и у неё нет рака груди, а также регулярное медицинское наблюдение помогают устранить боль в 22–86 % случаев .
В случае лёгкой и умеренной масталгии терапию следует начинать с немедикаментозных методов. Если боль интенсивная, прибегают к медикаментозному воздействию.
Консервативное лечение
Пациенткам с мастодинией важно подобрать комфортный бюстгальтер на косточках, который будет хорошо поддерживать грудь и снизит нагрузку на связочный аппарат (связки Купера).
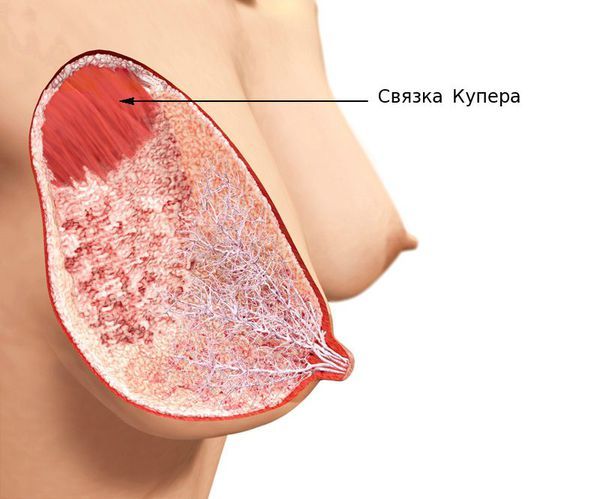
Связки Купера
Важную роль в лечении мастодинии играет диета. Считается, что кофеин и теобромин (входит в состав шоколада) способствуют развитию соединительной ткани и образованию кист в молочных железах. Поэтому следует снизить потребление кофе, шоколада, чая и некоторых безалкогольных напитков, а также добавить в рацион ненасыщенные жирные кислоты, содержащиеся в растительных маслах и жирной рыбе. Правильное питание, совмещённое с умеренными физическими нагрузками, поможет снизить чувство напряжения в груди.
В качестве дополнения к основному лечению, на своё усмотрение, врач может назначить акупунктуру, фитотерапию и другие средства (например, Мастодинон, Мастопол) .
Также применяют витамины. Они усиливают действие лекарств, ослабляют их побочные эффекты, укрепляют иммунитет и нормализуют деятельность центральной и периферической нервной системы. При лечении мастодинии обычно используют витамины А, Е и витамины группы В.
Медикаментозное лечение
Среди лекарственных средств применяют нестероидные противовоспалительные средства (НПВС) и гормональные средствами препаратами прогрестерона.
НПВС в виде таблеток и местных форм (геля или пластыря) оказывают выраженный обезболивающий эффект у 80 % женщин с мастодинией .
Гормональная терапия препаратами прогестерона достаточно быстро снижает боль (обычно уже на 2–3-й день применения) и помогает полностью избавиться от симптомов в течение месяца. Самым распространённым препаратом является гель Прожестожель. Он удобен в применении и не вызывает побочных эффектов . Также периодически используют таблетированные формы прогестерона в циклическом режиме, чтобы снизить боль при циклической мастодинии.
При неэффективности гормонотерапии препаратами прогестерона, особенно у пациенток с тяжёлой и стойкой масталгией, препаратом «второй линии» является Тамоксифен. Он блокирует рецепторы эстрогенов в органах и тканях, в том числе в молочной железе, так что гормоны не могут на них воздействовать. Однако у препарата есть ряд побочных эффектов: сухость во влагалище, ощущение приливов жара, повышение риска тромбообразования и др.
По результатам отечественных и зарубежных исследований, циклическая мастодиния в половине случаев разрешается самостоятельно и в целом легко поддаётся лечению .
Однако следует помнить, что нециклическая мастодиния может быть симптомом рака молочной железы, поэтому при появлении боли важно проходить тщательное обследование. Своевременное выявление и адекватное лечение патологии поможет быстро избавиться от болезни и не допустить развитие осложнений.
Прогноз. Профилактика
Прогноз напрямую зависит от обнаруженной болезни. В тех случаях, когда основного заболевания нет, боль обычно исчезает сама в течение 3–26 месяцев .
Нециклическая мастодиния спонтанно исчезает в 50 % случаев, циклическая — у 20–30 % женщин в течение 3 месяцев .
Профилактика мастодинии
К основным методам профилактики относятся:
- самообследование груди;
- беременность и лактация, отказ от абортов;
- регулярная половая жизнь;
- сбалансированное питание, сокращение потребления кофеина или отказ от него;
- здоровый образ жизни (физическая активность, отказ от курения и злоупотребления алкоголем, нормализация режима сна) ;
- ношение поддерживающего бюстгальтера;
- своевременное лечение заболеваний, которые могут привести к развитию мастодинии.
Список литературы
- Российское общество акушеров-гинекологов. Доброкачественная дисплазия молочной железы: клинические рекомендации. — М., 2020.
- Кулагина Н. В., Одинцов В. А. Мастодиния: патогенез, диагностика, лечение // Акушерство и гинекология. — 2022. — № 6. — С. 33–39.
- Оразов М. Р., Покуль М. А., Семенов П. А. Алгоритм клинициста при масталгии // Трудный пациент. — 2021. — Т. 19, № 1. — С. 9–13.
- Прилепская В. Н., Бебнева Т. Н. Мастодиния: возможности терапии c применением микронизированного прогестерона // Клиническая практика. — 2010. — № 3. — С. 84–90.
- A diclofenac patch (Flector) for pain // Med Lett Drugs Ther. — 2008. — № 1277. — Р. 1–2.ссылка
- Colak T., Ipek T., Kanik A., Ogetman Z., Aydin S. Efficacy of topical nonsteroidal antiinflammatory drugs in mastalgia treatment // J Am Coll Surg. — 2003. — № 4. — Р. 525–530.ссылка
- Diclofenac gel for osteoarthritis // Med Lett Drugs Ther. — 2008. — № 1284. — Р. 31–32.ссылка
- Goyal A. Breast pain // BMJ Clin Evid. — 2011. — Р. 0812.ссылка
- Grullon S., Bechmann S. Mastodynia // StatPearls. — 2020.ссылка
- Hafiz S. P., Barnes N. L. P., Kirwan C. C. Clinical management of idiopathic mastalgia: a systematic review // J Prim Health Care. — 2018. — № 4. — Р. 312–323. ссылка
- Holbrook A. I. Breast pain, a common grievance: Guidance to Radiologists // AJR Am J Roentgenol. — 2020. — № 2. — Р. 259–264.ссылка
- Hubbard T. J., Sharma A., Ferguson D. J. Breast pain: assessment, management, and referral criteria // Br J Gen Pract. — 2020. — № 697. — Р. 419–420. ссылка
- Maddox P. R., Mansel R. E. Management of breast and nodularity // World J Sung. — 1989. — № 6. — Р. 699–705.ссылка
- Olawaiye A., Withiam-Leitch M., Danakas G., Kahn K. Mastalgia: a review of management // JReprodMed. — 2005. — № 12. — Р. 933–939.ссылка
- Talimi-Schnabel J., Fink D. Mastodynie — wie soll man «Brustschmerz» abklaren und behandeln? // Praxis (Bern 1994). — 2017. — № 20. — Р. 1101–1106.ссылка
- Tahir M. T., Shamsudeen S. Mastalgia // StatPearls. — 2022.ссылка
- Ледина А. В., Прилепская В. Н. Масталгия: клиника, диагностика, лечение // Гинекология. — 2011. — № 5. — С. 66–69.
- Тихомиров А. Л., Ледина А. А. Купирование мастодинии при гормональном лечении пациенток с миомой матки // РМЖ. Мать и дитя. — 2014. — № 19. — С. 1422–1424.