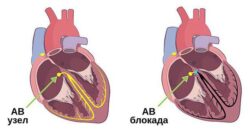
Трепетание предсердий — это нарушение сердечного ритма, при котором блокируется проведение электрического импульса по предсердиям . При таком нарушении ритма предсердия сокращаются быстро и нерегулярно: 200-350 раз в минуту вместо 60-80 раз .
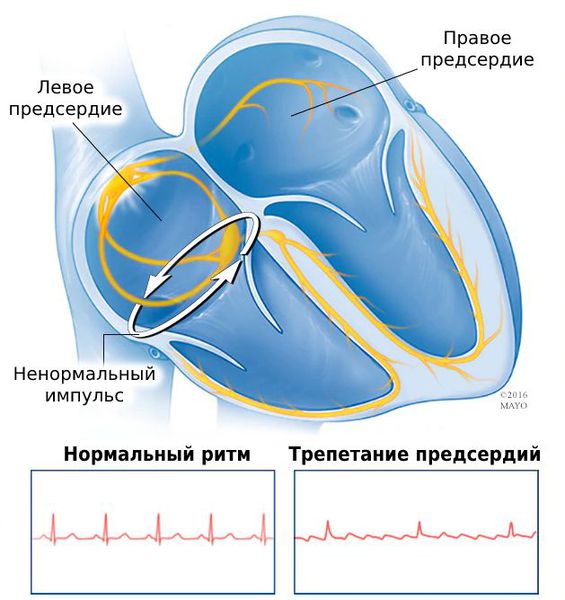
Трепетание предсердий
Чаще трепетание предсердий встречается у мужчин. Причём с возрастом риск развития такого состояния увеличивается. Это связано с развитием сопутствующих заболеваний, таких как сахарный диабет, гипертония и алкоголизм .
У части пациентов трепетание предсердий сочетается с фибрилляцией — другим нарушением ритма, при котором предсердия полностью перестают сокращаться, а желудочки сокращаются неполноценно и нерегулярно.
Такое сочетание патологий раньше называли термином «мерцание-трепетание», но сейчас его называют «фибрилляция-трепетание». По сути, мерцание, или мерцательная аритмия, — это русский перевод английского термина «atrial fibrillation», т. е. фибрилляция предсердий.
По частоте встречаемости трепетание уступает фибрилляции предсердий. Отчасти это связано с недостаточным количеством исследований по распространённости трепетания.
В чём разница между трепетанием и фибрилляцией предсердий?
Трепетание предсердий труднее поддаётся медикаментозному лечению и быстрее приводит к сердечной недостаточности, чем фибрилляция.
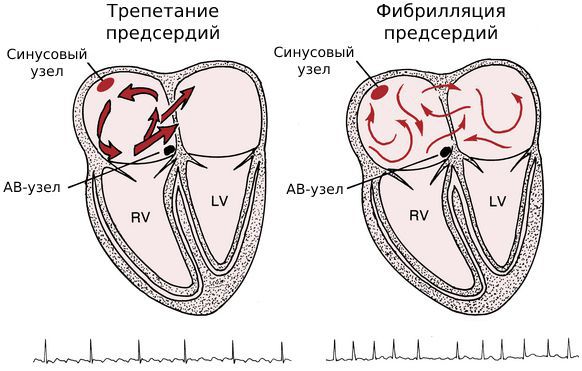
Обе патологии связаны с сердечным импульсом. Разница в том, что при трепетании нарушена его проводимость, а при фибрилляции — генерация.
None
И в том, и в другом случае сердце продолжает беспрепятственно перекачивать кровь в нижние камеры сердца — желудочки . Но иногда эти патологии сочетаются с полной поперечной АВ-блокадой. Такое сочетание называется синдромом Фредерика . При этом синдроме нарушается не только сердечный ритм, но и насосная функция сердца.
Причины и факторы риска
Причина трепетания — нарушение проведения электрических импульсов по предсердию. Из-за частых сокращений предсердий не все импульсы доходят до желудочков.
Если нарушение проводимости не меняется, т. е. импульсы проходят ритмично, такое трепетание относят к правильной форме, если неритмично — к неправильной .
Основными факторами, которые нарушают циркуляцию и проведение электрических импульсов, являются:
- различные формы ишемической болезни сердца — ИБС;
- гипертония .
Появление и прогрессирование трепетания связано с увеличением массы левого желудочка . Такое изменение миокарда называют гипертрофией левого желудочка . Чаще оно встречается у пациентов с ИБС, гипертонией и трепетанием предсердий.
Риск развития трепетания на фоне гипертрофии левого желудочка выше, чем на фоне ИБС и гипертонии без такого изменения миокарда.
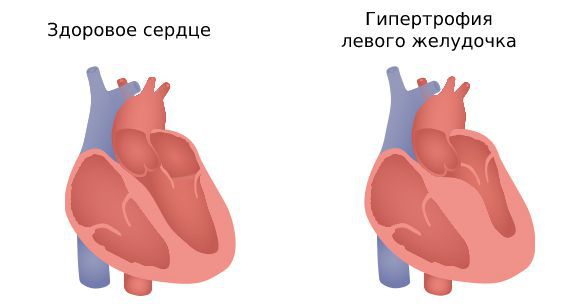
Гипертрофия левого желудочка
Трепетание предсердий часто встречается при других состояниях:
- врождённых пороках сердца и ревматизме, особенно у пациентов с поражением митрального клапана;
- подъёмах артериального давления выше 140/90 мм рт. ст.;
- низком уровне калия в крови, вызванном заболеваниями пищеварительного тракта, передозировкой мочегонными препаратами, недопоступлением калия с пищей, обезвоживанием организма и нарушением водно-солевого баланса;
- кардиомиопатиях;
- операциях на сердце;
- повышенном давлении в лёгочной артерии на фоне хронической сердечной или лёгочно-сердечной недостаточности, лёгочной эмболии и хронической ревматической болезни сердца с поражением клапанов;
- хронических заболеваниях лёгких, например лёгочной эмфиземе и ХОБЛ — хронической обструктивной болезни лёгких;
- гиперактивности щитовидной железы — гипертиреозе;
- воспалении наружной оболочки сердца — перикардите;
- дефекте межпредсердной перегородки;
- дисфункции синусового узла — чередовании учащённого сердцебиения с замедленным;
- синдроме преждевременного возбуждения желудочка, или WPW синдроме — сопровождается приступами учащённого сердцебиения, слабости и одышки .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы трепетания предсердий
Наиболее частые симптомы приступа трепетания предсердий:
- учащённое сердцебиение;
- чувство «перебоев в работе сердца»;
- волнение;
- страх;
- давление в груди;
- одышка;
- потемнение в глазах;
- головокружение;
- слабость;
- повышение артериального давления.
У некоторых пациентов трепетание никак себя не проявляет. В таких случаях аритмию обнаруживают случайно во время скрининга или медицинского обследования по другому поводу .
Патогенез трепетания предсердий
Развитие болезни связано с плохим сокращением предсердий на фоне нарушения сердечного ритма. Учащённое сердцебиение перегружает их: полость предсердий начинает увеличиваться, а объём выталкиваемой крови — уменьшаться. Эти изменения утяжеляют течение сердечной недостаточности. В итоге любая, даже небольшая физическая нагрузка, например уборка по дому, будет вызывать слабость или быстрое утомление.
Со временем из-за повторяющихся приступов трепетания предсердий начинают расширяться желудочки сердца. Миокард слабеет, мышце становится сложнее сокращаться, что ведёт к митральной регургитации, т. е. обратному выбросу крови, и прогрессированию сердечной недостаточности .
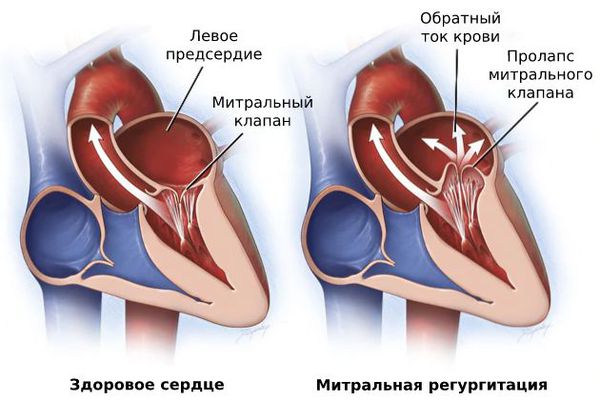
Обратный выброс крови
Из-за приступов трепетания ухудшается кровоснабжение органов и тканей. Причинами ухудшения становятся:
- нарушение кровообращения в коронарных артериях, питающих мышцы сердца, — связано с частым сокращением сердца и уменьшением времени на расслабление миокарда;
- расширение и увеличение сердца — происходит в результате нерегулярных сокращений желудочков;
- уменьшение сердечного выброса — возникает из-за неполноценного сокращения и кровенаполнения предсердий.
При трепетании предсердий на фоне ИБС сокращается время расслабления сердечной мышцы, кровь хуже поступает в коронарные артерии, в клетки миокарда поступает меньше кислорода. Эти нарушения сопровождаются чувством «давления за грудиной».
У людей с нарушением мозгового кровообращения трепетание предсердий может ухудшить память и нарушить двигательные функции .
Классификация и стадии развития трепетания предсердий
Первая классификация разделяет все случаи трепетания предсердий на две формы:
- пароксизмальную — временную;
- хроническую — постоянную.
Пароксизмальная форма возникает при заболеваниях сердца и органов грудной клетки. Для неё характерны спонтанные приступы трепетания, которые длятся от нескольких секунд до одной недели. В течение этого времени ритм сердца может временно восстанавливаться.
Пароксизмальная форма трепетания может перейти в постоянную, т. е. хроническую. Такая форма отличается своей устойчивостью: её проявления сохраняются больше недели.
Вторая классификация основана на частоте сердечных сокращений — ЧСС. В ней выделяют три формы трепетания предсердий:
- брадисистолическую, при которой ЧСС меньше 60 раз в минуту;
- нормосистолическую — ЧСС находится в пределах 60-90 сокращений в минуту;
- тахисистолическую — ЧСС больше 90 раз в минуту.
Брадисистолическая форма встречается при АВ-блокаде, передозировке сердечными гликозидами, например дигоксином, а также при постинфарктном кардиосклерозе.
Тахисистолическая форма характерна для пароксизмальных приступов трепетания предсердий. Она может возникнуть у людей с заболеваниями щитовидной железы, стенозом митрального клапана, поражением сердца из-за передозировки алкоголя, в случае дыхательной недостаточности, миокардита, повышения температуры, острого инфаркта миокарда, а также при приёме противоаритмических препаратов, таких как дизопирамид, хинидин и новокаинамид.
Третья классификация выделяет типы трепетания предсердий в зависимости от факторов, которые могли спровоцировать развитие этой аритмии. Всего их пять:
- гиперехолинергический, или вагусный тип — возникает при повышенной активности блуждающего нерва и парасимпатической нервной системы;
- гиперадренергический тип — возникает при повышенной активности симпатической нервной системы;
- гипокалиемический тип — возникает при дефиците ионов калия в организме, например при передозировке мочегонных препаратов;
- кардиодистрофический тип — возникает на фоне алкоголизма, сахарного диабета, гипер- и гипотиреоза;
- застойно-гемодинамический тип — возникает при развитии сердечной недостаточности вследствие атеросклероза, кардиомиопатии и перенесённого инфаркта миокарда .
Четвёртая классификация основана на результатах ЭФИ — электрофизиологического исследования сердца. В зависимости от циркуляции импульса трепетание бывает типичным и атипичным:
- при типичном трепетании импульс циркулирует в правом предсердии по «классическому» пути: против или по часовой стрелке вокруг трикуспидального клапана;
- при атипичном трепетании импульс циркулирует в левом предсердии или в правом, но по нетипичному пути.
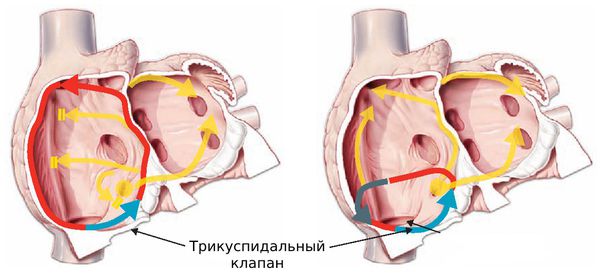
Схемы типичного трепетания предсердий
Типичное трепетание предсердий составляет не менее 90 % случаев от всех трепетаний, и обычно характеризуется движением против часовой стрелки .
Осложнения трепетания предсердий
Трепетание предсердий встречается у 25-35 % людей с фибрилляцией предсердий . В этих случаях приступы трепетания могут усугубиться симптомами острой сердечной недостаточности: резкой слабостью, потливостью, головокружением, чувством нехватки воздуха, потемнением в глазах, ощущением перебоев в работе сердца, иногда потерей сознания. Появление этих симптомов связано с частым сокращением желудочков.
Обычно предсердия и желудочки при трепетании сокращаются в соотношении 2:1. Т. е., если предсердия сокращаются 300 раз в минуту, то желудочки — 150 раз. При увеличении проводимости импульса от предсердий к желудочкам, т. е. при соотношении проводимости 1:1, развивается острая сердечная недостаточность .
Помимо прочего, трепетание предсердий сопряжено с повышенным риском тромбообразования . Не успевая прикрепиться к стенке миокарда, такие тромбы легко выбрасываются из предсердий, попадая в сосуды головного мозга, вызывая инсульт.
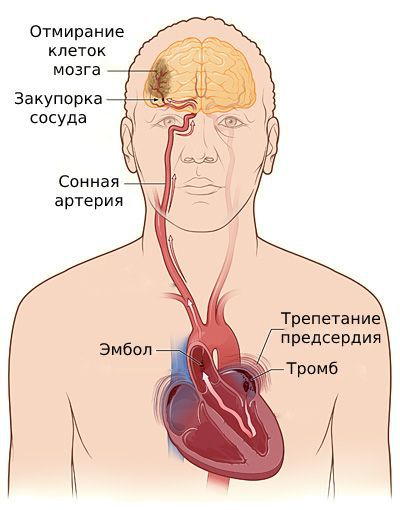
Инсульт на фоне трепетания предсердий
При попадании тромба в лёгочную артерию развиваются симптомы острой дыхательной недостаточности: выраженная одышка, боль в груди, слабость, головокружение, потеря сознания. Всё заканчивается внезапной сердечной смертью .
Диагностика трепетания предсердий
Основным методом диагностики трепетания является электрокардиография — ЭКГ. В отдельных случаях могут потребоваться:
- ЭХО-КГ для оценки состояния сердца, выявления тромба и выбора тактики лечения;
- лабораторные исследования для поиска возможной причины трепетания, например болезни щитовидной железы;
- оценка работы и состояния лёгких .
ЭКГ позволяет определить частоту сердечных сокращений, выявить нарушение сердечного ритма и проводимости импульса. Также она может показать, был ли у пациента инфаркт миокарда, увеличен ли левый желудочек.
Процедура длится 5-10 минут. К груди обследуемого прикрепляют специальные присоски или электроды. Они фиксируют импульсы сердца и передают их на электрокардиограф.
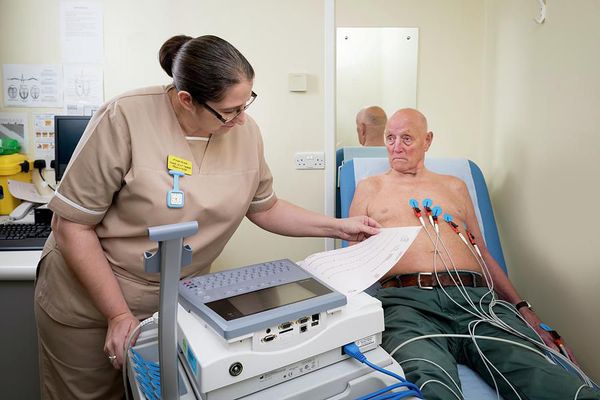
Электрокардиография (ЭКГ)
При трепетании частота предсердных волн на полученной кардиограмме обычно составляет 280-300 сокращений в минуту . Но в силу особенностей проводимости импульса от предсердий достигает желудочков только каждый 3-й, 4-й или 5-й импульс . В таких случаях речь идёт о проводимости 3:1, 4:1 или 5:1.
Ритм сокращения самих желудочков правильный. Желудочковый импульс в норме, поэтому комплекс QRS не изменён.
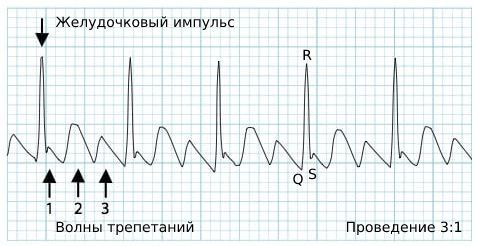
Трепетание предсердий. Проведение 3:1
Иногда при трепетании наблюдается проведение 1:1. Эта форма чаще встречается у детей и молодых людей. Такой форме болезни соответствует небольшая частота волн трепетания и не менее 220 сокращений предсердий в минуту. При этом каждый предсердный импульс доходит до желудочков. Но если частота сокращений увеличится до 300 раз в минуту, трепетание с таким проведением может привести к смерти.
Увеличение частоты сокращений при трепетании предсердий может привести к фибрилляции желудочков и остановке кровообращения. У отдельных пациентов трепетание с аналогичным проведением снижает частоту сокращений, приводит к внезапному уменьшению объёма выбрасываемой крови и потере сознания, т. е. к синдрому Морганьи — Адамса — Стокса .
Лечение трепетания предсердий
Медикаментозное лечение
Медикаментозная терапия предполагает приём препаратов, восстанавливающих синусовый ритм.
Основными антиаритмическими препаратами являются:
- амиодарон (кордарон);
- соталол (сотагексал);
- пропафенон (ритмонорм);
- верапамил;
- сердечные гликозиды.
Комбинация этих антиаритмических препаратов увеличивает эффективность лечения.
Амиодарон и соталол — антиаритмические препараты III класса.
Амиодарон наиболее эффективен в качестве профилактики развития мерцательной аритмии, а также аритмии после перенесённого инфаркта. Он доказанно повышает выживаемость пациентов с тяжёлой недостаточностью кровообращения. Может улучшить сократительную способность миокарда . Противопоказан при гипо- и гипертиреозе.
Соталол, как средство профилактики мерцательной аритмии, менее эффективен, чем амиодарон. Наиболее безопасной дозой этого антиаритмического препарата при трепетании предсердий считается 120 мг дважды в день. Но при угрожающих жизни нарушениях сердечного ритма доза соталола может достигать 640 мг в сутки. К наиболее частым побочным эффектам препарата относят симптомы расстройства пищеварительного тракта: боли в животе и диарею . Противопоказан при ХОБЛ и тяжёлой бронхиальной астме.
Пропафенон — антиаритмический препарат Ic класса. Профилактическое действие у него слабее, чем у амиодарона и соталола. Длительный приём этого препарата увеличивает риск повторных приступов аритмии. Он может привести к таким побочным эффектам, как одышка, головокружение, рвота, изменение вкуса, запоры, головные боли, боли в животе, затуманивание зрения, атаксия и диарея .
Верапамил — антиаритмический препарат IV класса. Его эффективность ниже, чем у амиодарона и соталола, а для профилактики приступов трепетания требуются достаточно высокие дозы. К побочным эффектам относят снижение сердечного ритма до 50 сокращений в минуту, гипотонию и прогрессирование сердечной недостаточности.
Среди сердечных гликозидов чаще используется дигоксин. Обычно этот препарат назначают при сочетании трепетания предсердий с недостаточностью кровообращения.
Антиаритмический эффект гликозидов развивается не сразу: примерно через две недели от начала лечения. При длительном приёме повышается риск передозировки. К другим причинам, повышающим риск передозировки, относят низкий уровень калия, магния, кислорода и высокий уровень магния в крови, почечную и печёночную недостаточность, пожилой возраст, тяжёлое общее состояние организма и приём мочегонных препаратов.
При необходимости приёма диуретиков следует отдавать предпочтение калий-сберегающим мочегонным средствам, например верошпирону. Одновременно с приёмом мочегонных препаратов нужно контролировать ритм сердца .
Учитывая, что чаще трепетания предсердий возникают на фоне низкого уровня калия в крови, к стандартной медикаментозной терапии добавляют препараты калия:
- 4 % раствор калия хлорида;
- аспаркам;
- панангин.
Помимо прочего, всем пациентам с трепетанием и фибрилляцией предсердий показан приём антикоагулянтов, препятствующих образованию тромбов .
Электроимпульсная терапия
При появлении симптомов сердечной недостаточности предпочтение отдаётся электроимпульсной терапии — ЭИТ. Её проводят с помощью специального прибора — дефибриллятора. Один из его электродов фиксируют немного кнаружи от верхушки сердца, другой — справа от грудины. При трепетании предсердий и стабильном состоянии пациента начинают с разряда в 25 Дж.
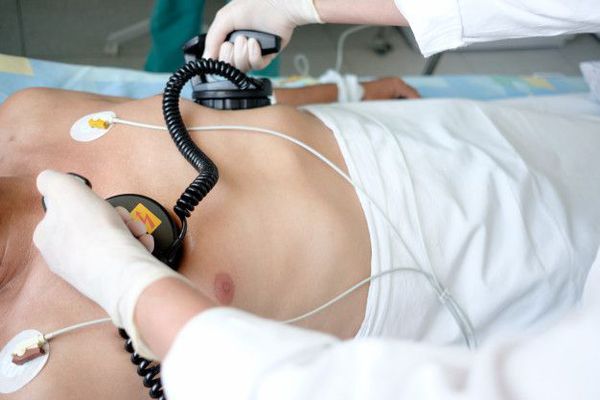
Электроимпульсная терапия
После процедуры больной должен соблюдать постельный режим в течение дня. Ему назначают антиаритмическую и антитромботическую терапию. Функция предсердий восстанавливается через несколько дней после купирования приступа трепетания.
При отсутствии осложнений пациента выписывают из стационара через 6-7 дней после ЭИТ . В редких случаях возможны осложнения: системная эмболия, желудочковая тахикардия, острая левожелудочковая недостаточность, фибрилляция желудочков, повреждение миокарда, экстрасистолия, гипертония, синусовая тахикардия и брадикардия.
При сочетании трепетания предсердий с синдромом слабости синусового узла выполняется постоянная электрокардиостимуляция. Такое воздействие на ритм предсердий значительно снижает риск развития приступов трепетания.
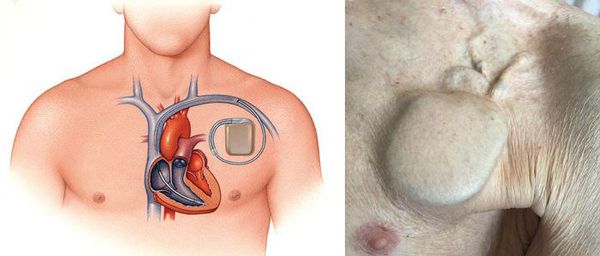
Электрокардиостимуляция
Абляция
При типичном трепетании предсердий предпочтение отдаётся абляции — разрушению патологических электрических очагов.
Абляцию, которая проводится с помощью высокочастотных токов, называют радиочастотной. Разрушение патологических очагов с помощью низких температур, до −70 °C, называют криоабляциией.
При радиочастотной абляции через общую бедренную или подключичную вену в предсердие вводят катетер. С помощью электрических сигналов, которые подаются через катетер, врач находит аритмогенную зону и начинает воздействовать на неё через электрод. После этого врач повторно проверяет электрическую активность всех камер сердца, чтобы убедиться в эффективности процедуры, и заканчивает операцию. Эффективность такого метода — 95 % .
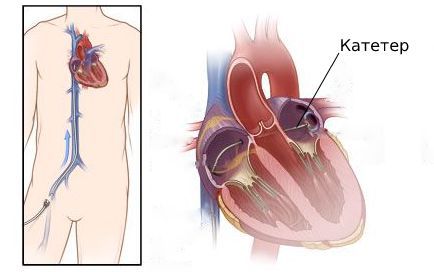
Катетерная абляция
Также возможны открытые операции на сердце, направленные на изоляцию предсердия. Однако они сложны в исполнении и не проводятся на пациентах с тяжёлой сердечной недостаточностью.
Прогноз. Профилактика
С увеличением длительности приступа трепетания прогноз ухудшается: восстановить и сохранить нормальный синусовый ритм становится всё сложнее. При появлении симптомов сердечной недостаточности в ближайшие три месяца синусовый ритм сохраняется только у 9,1 % пациентов.
Даже при тщательном подборе антиаритмических препаратов у большинства пациентов с пароксизмальной формой болезни возникает повторный приступ трепетания. В течение месяца рецидивы возможны у пациентов с кардиосклерозом и пороком сердца.
Вероятность рецидива в первую очередь связана с размерами и массой предсердий. К другим факторам, повышающим риск повторного приступа трепетания, относят:
- ИБС и гипертонию;
- увеличение левого предсердия до 60 мм и больше;
- пожилой возраст — 65 лет и старше.
Повысить эффективность антиаритмической терапии позволяет комбинирование препаратов. Такая профилактика значит не меньше, чем купирование приступа трепетания. Во-первых, такая антиаритмическая терапия воздействует на разные «мишени» патогенеза аритмии. Во-вторых, комбинированная терапия позволяет уменьшить дозировку лекарств, а значит снизить риск развития побочных эффектов .
Так как болезнь может протекать бессимптомно, людям старше 65 лет рекомендуется делать ЭКГ. Во избежание повторных приступов трепетания пациентам с ИБС показано лечение основного заболевания .
Список литературы
- Ардашев А. В. Трепетание предсердий: клиническая электрофизиология и катетерная абляция. — М.: МЕДПРАКТИКА-М, 2012. — 232 с.
- Бокерия Л. А., Ревишвили А. Ш., Ардашев А. В., Кочович Д. З. Желудочковые аритмии. Современные аспекты консервативной терапии и хирургического лечения: Монография. — М.: Медпрактика-М, 2002. — 272 с.
- Кушаковский М. С. Аритмии сердца. — СПб.: Фолиант, 2007. — 672 с.
- Мамедов М. Н., Канорский С. Г. Международные клинические исследования в кардиологии (2010-2016 годы). — М.: Кардиопрогресс, 2017. — 147с.
- Мерцательная аритмия / Под ред. С. А. Бойцова. — СПб.: ЭЛБИ-СПб, 2001. — 335 с.
- Орлов В. Н. Руководство по электрокардиографии. — 9-е изд., испр. — М.: Медицинское информационное агентство, 2017. — 560 с.
- Ревишвили А. Ш., Бойцов С. А., Давтян К. В. и др. Клинические рекомендации по проведению электрофизиологических исследований, катетерной абляции и применению имплантируемых антиаритмических устройств. — М.: Новая редакция, 2017. — 701 с.
- Циммерман Ф. Клиническая электрокардиография. — 2-е изд.— М.: Бином, 2016. — 424 с.
- Bourfiss M., Te Riele A. S., Mast T. P., et al. Influence of Genotype on Structural Atrial Abnormalities and Atrial Fibrillation or Flutter in Arrhythmogenic Right Ventricular Dysplasia/Cardiomyopathy // J Cardiovasc Electrophysiol. — 2016; 27 (12): 1420-1428.ссылка
- Gucuk Ipek E., Marine J., Yang E., et al. Predictors and Incidence of Atrial Flutter After Catheter Ablation of Atrial Fibrillation // Am J Cardiol. — 2019; 124 (11): 1690-1696.ссылка
- Lip G. Y., Hammerstingl C., Marin F., et al. Left atrial thrombus resolution in atrial fibrillation or flutter: Results of a prospective study with rivaroxaban (X-TRA) and a retrospective observational registry providing baseline data (CLOT-AF) // Am Heart J. — 2016; 178: 126-134.ссылка
- Rostock T., Konrad T., Sonnenschein S., et al. Surface ECG characteristics of right and left atrial flutter // Herzschrittmacherther Elektrophysiol. — 2015; 26 (3): 208-213.ссылка
- Wang N. C., Sather M. D., Hussain A., et al. Oral anticoagulation and left atrial thrombi resolution in nonrheumatic atrial fibrillation or flutter: A systematic review and meta-analysis // Pacing Clin Electrophysiol. — 2018; 41 (7): 767-774.ссылка
- Ziccardi M. R., Goyal A., Maani C. V. Atrial Flutter // StatPearls Publishing. — 2020.ссылка
- Blomström-Lundqvist C., Scheinman M. M., Aliot E. M., Alpert J. S., et al. ACC/AHA/ESC guidelines for the management of patients with supraventricular arrhythmias—executive summary // J Am Coll Cardiol. — 2003; 42 (8): 1493-1531.ссылка
- Medical Subject Headings. Atrial Flutter. — 1984.ссылка
- Шехян Г. Г., Ялымов А. А., Щикота А. М., Варенцов С. И. и др. Дифференциальная диагностика и лечение нарушений сердечного ритма и проводимости сердца (ЭКС + синдром Фредерика) // Русский медицинский журнал. — 2016. — № 9. — С. 594-598.
- Потапова К. В., Носов В. П., Королева Л. Ю., Аминева Н. В. Трепетание предсердий: современное состояние проблемы с клинических позиций // Кардиология. — 2020. — № 1. — С. 70-80.