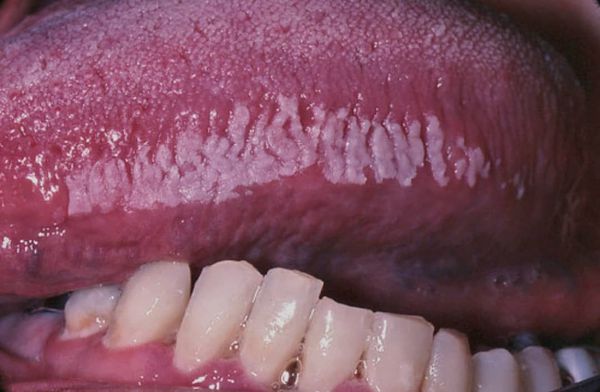
Волосатая лейкоплакия — поражение слизистой оболочки полости рта в виде нитевидных образований белого цвета. Является одной из форм лейкоплакии — ороговения слизистых оболочек.
Поражение слизистой оболочки полости рта
Патология является показателем иммуносупрессии (подавления иммунитета) и наблюдается в основном при ВИЧ-инфекции и других иммунодефицитах (например, вызванных системными заболеваниями).
Волосатая лейкоплакия — достоверный маркер ВИЧ-инфекции. Уже на ранних стадиях ВИЧ появляются первые высыпания, но в основном развитие болезни характерно для прогрессирующей стадии ВИЧ-инфекции. Очень редко волосатая лейкоплакия может сопутствовать другим заболеваниям, например, развивается на фоне приёма препаратов искусственного угнетения иммунитета при пересадке органов. Пациенты, страдающие иммунодефицитом по причине других болезней встречаются в 10 % случаев.
Волосатая лейкоплакия в основном проявляется поражениями латеральной (боковой) поверхности языка, чаще бывает односторонним, реже — двухсторонним. Иногда поражается слизистая щёк и других областей ротовой полости. Течение заболевания практически бессимптомное. При гистологическом исследовании поверхностный слой слизистой из-за паракератоза (патологического ороговения участка слизистой с появлением отдельного слоя из ороговевших клеток) имеет «волосатый» вид, с этим и связано название болезни .
Заболевание впервые описано в 1984 году у пациента со СПИДом и вирусом Эпштейна — Барр (ВЭБ). Данный вирус относится к семейству герпесвирусов (герпес 4 типа) и является одним из самых распространённых и высококонтагиозных (с большой вероятностью передачи от больных к здоровым) вирусных инфекций. Заражение ВЭБ происходит при поцелуях, воздушно-капельным или контактно-бытовым (через общие предметы обихода) путём, реже через кровь (трансмиссивным путём) и от матери к плоду.
Источником инфекции являются только люди, в основном больные со скрытой и бессимптомной формами заболевания. В организм вирус попадает через слизистую верхних дыхательных путей, далее мигрирует в лимфоидную ткань и вызывает поражения лимфатических узлов, миндалин, печени и селезёнки.
В 1999 году впервые появилось описание заболевания у ВИЧ-негативного пациента с иммуносупрессией на фоне острого лимфобластного лейкоза (злокачественного заболевания системы кроветворения). Для этой болезни характерно появление белого налёта. В основном идёт поражение боковых поверхностей языка, чаще одностороннее. Образуются бляшки с нечёткими краями. Могут возникать множественные поражения в виде белесоватых складок, затрагивающие слизистую щёк и других отделов ротовой полости .
Волосатая лейкоплакия описана также при синдроме Бехчета и язвенном колите.
Эпидемиология
Волосатая лейкоплакия относится к редко распространённым заболеваниям. Она в равной степени встречается и у мужского, и у женского пола. Типичные формы волосатой лейкоплакии чаще встречаются у мужчин до 40 лет.
Распространённость волосатой лейкоплакии по регионам напрямую зависит от количества ВИЧ-инфицированных пациентов в данном регионе.
Лечение больных СПИДом антиретровирусными препаратами уменьшает частоту встречаемости пациентов с волосатой лейкоплакией. Распространённость в разных возрастных группах и по различным расам в целом не имеет больших различий.
В анамнезе пациенты с волосатой лейкоплакией указывают, что у них есть ВИЧ-инфекция. Больные обычно жалуются на быструю потерю массы тела, на ночную потливость, лихорадку и диарею. Все пациенты указывают на раздражительность и слабость. В анамнезе часто указывается курение, что является одним из провоцирующих факторов развития заболевания .
Для возникновения волосатой лейкоплакии обязательно сочетание определённых факторов:
- Инфицирование пациента вирусом Эпштейна — Барр (ВЭБ). До 90 % населения заражены этим вирусом .
- Бесконтрольная, т. е. продуктивная репликация (размножение) ВЭБ в организме пациента.
- Экспрессия скрытых, т. е. специфических генов ВЭБ.
- Возникновение иммунодефицита. В том числе уменьшение количества Т-лимфоцитов и клеток Лангерганса (дендритных клеток), которые отвечают за призентацию антигена Т-клеткам (дендритные клетки и макрофаги захватывают антигены и представляют их Т-клеткам, таким образом стимулируя иммунный ответ со стороны системы приобретённого иммунитета).
- Генетическая эволюция ВЭБ (т. е. изменение генов ВЭБ вследствие мутаций и естественного отбора )
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы волосатой лейкоплакии
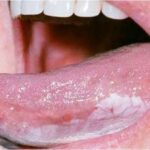
При волосатой лейкоплакии идёт, как правило, одностороннее поражение боковых поверхностей языка. Но могут поражаться обе боковые стороны и другие части языка, а также щёки, дно полости рта и нёбо.
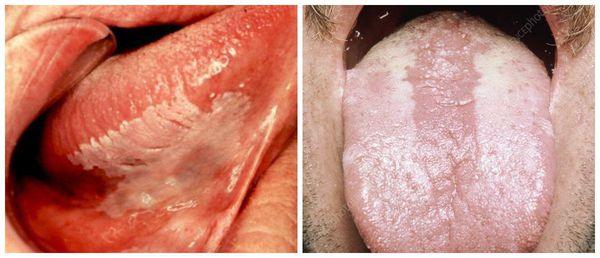
Поражение слизистых поверхностей языка
Внешний вид налёта может меняться каждый день. Обычно это возвышающиеся участки серо-белого цвета размеров до 2-3 см. Границы очага поражения чёткие, поверхность шероховатая, неровная, ворсинчатая. Поражения могут спонтанно появляться и исчезать. Субъективных ощущений у пациентов обычно не бывает, изредка больные отмечают жжение и слабую боль, изменения вкуса, дизестезию (извращение чувствительности, которое воспринимается в виде аномальных, неприятных ощущений, например, холод воспринимается как боль, а боль воспринимается как тепло).
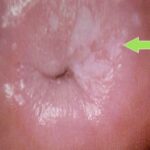
Появление жалоб, как правило, обусловлено присоединением кандидозной инфекции. При этом образуются округлые белесовато-серые, нечётко отграниченные мелкие узелки с гладкой поверхностью диаметром 2-3 мм. При усилении ороговения они приобретают опалово-белый цвет, бляшки становятся неправильной и даже причудливой формы диаметром до 3 см. Поверхность бляшки морщинистая (гофрированная), как будто покрыта волосками из-за нитевидных разрастаний эпителия. Участки ороговения могут быть на уровне слизистой оболочки, а могут и возвышаться. Слизистые влагалища и ануса не повреждаются.
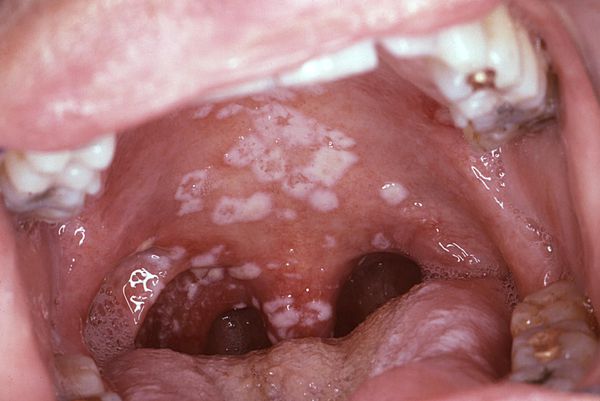
Кандидозная инфекция
По клиническим проявлениям высыпания волосатой лейкоплакии сходны с хроническим гиперпластическим кандидозом. Мягкое утолщение слизистой оболочки плотно прилежит к подлежащей основе, при поскабливании не снимается. При СПИДе на слизистой оболочке боковой поверхности языка может наблюдаться вертикальное рифление (по типу «стиральной доски») образуются мелкие папилломы в виде тонких кератиновых нитей, параллельных друг другу. При приёме антиретровирусных препаратов высыпания исчезают.
Патогенез волосатой лейкоплакии
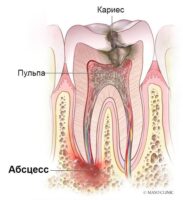
Волосатая лейкоплакия вызывается вирусом Эпштейна — Барр или папилломавирусом человека, возможно их сочетание. В очагах лейкоплакии обнаруживаются грибы рода Candida, которые постоянно присутствуют в микрофлоре полости рта. В основе развития заболевания лежит репликация (процесс внутриклеточного размножения вируса) ВЭБ в очаге поражения, что и вызывает хроническое воспаление, которое протекает с нарушением процесса ороговения. Преобладают процессы гиперкератоза (повышения ороговения участка слизистой) и паракератоза (патологического ороговения участка слизистой с появлением отдельного слоя из ороговевших клеток).
ВЭБ сначала поражает эпителиальные клетки глотки. Там начинается его репликативная фаза, которая и обуславливает высвобождение и присутствие данного вируса в слюне инфицированного человека на всём протяжении его жизни. В глотке вирус проникает в В-клетки и переходит в латентное состояние. Т-лимфоциты удерживают вирус в латентном состоянии, хотя и не могут полностью устранить его. Поэтому при иммунодефиците, когда уменьшается количество ВЭБ-специфичных Т-лимфоцитов, количество инфицированных В-клеткок увеличиваются .
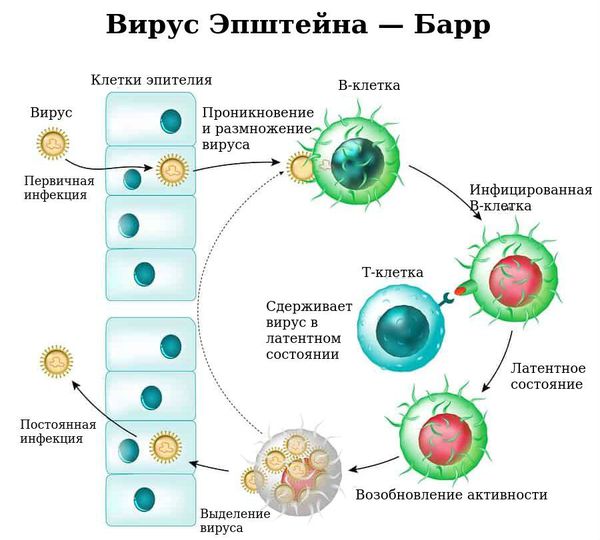
Вирус Эпштейна — Барр
Классификация и стадии развития волосатой лейкоплакии
В международной классификации болезней 10 пересмотра волосатая лейкоплакия имеет код K13.3.
Она относится к разделу K13 — «Другие болезни губ и слизистой оболочки полости рта». Этот раздел, помимо волосатой лейкоплакии, включает еще 7 заболеваний:
- K13.0 Болезни губ.
- K13.1 Прикусывание щеки и губ.
- K13.2 Лейкоплакия и другие изменения эпителия полости рта, включая язык.
- K13.3 Волосатая лейкоплакия.
- K13.4 Гранулёма и гранулёмоподобные поражения слизистой оболочки полости рта.
- K13.5 Подслизистый фиброз полости рта.
- K13.6 Гиперплазия слизистой оболочки полости рта вследствие раздражения.
- K13.7 Другие и неуточненные поражения слизистой оболочки полости рта.
Волосатая лейкоплакия также может быть обозначена кодом основного заболевания, на фоне которого она развилась (например СПИДа), так как имеется прямая этиологическая зависимость.
Волосатая лейкоплакия имеет доброкачественное течение со спонтанными ремиссиями. Подвидов у заболевания нет. Болезнь имеет первично хроническое, рецидивирующее течение с постепенным началом. Острая стадия развития отсутствует, но выделяют несколько других стадий:
- Разрастание, размножение клеток.
- Ороговение плоского эпителия.
- Склерозирование клеток (замена клеток соединительной тканью) .
Осложнения волосатой лейкоплакии
Сама по себе волосатая лейкоплакия не приводит к инвалидности и смерти. Опасность для здоровья и жизни представляют иммунодефицитные состояния, на фоне которых она развивается. Развитие волосатой лейкоплакии при иммунодефицитных состояниях не ухудшает течение основной болезни и не провоцирует возникновение осложнений, но при этом она является плохим диагностическим признаком.
У 83 % ВИЧ-инфицированных пациентов с волосатой лейкоплакией рта в течение определённого времени развивается полная картина СПИДа . Медиана выживаемости (время, к которому умирает 50 % больных) у таких пациентов после постановки диагноза «волосатая лейкоплакия» составляет около 20 месяцев. Исследования показали, что если пациенты одновременно заражены вирусом гепатита В, ранняя манифестация СПИДа в 4 раза больше. В настоящее время исследуется риск развития лимфомы (злокачественного новообразования лимфатической системы) .
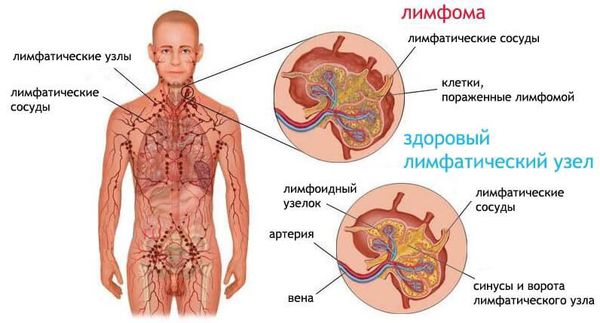
Лимфома
Диагностика волосатой лейкоплакии
Для диагностики волосатой лейкоплакии нет единого метода исследования. Результаты разных методов должны соответствовать клинической картине и дополнять друг друга.
- Гистологическая диагностика. Существует 5 гистологических признаков волосатой лейкоплакии. Наличие каждого признака по отдельности не считается диагностическим показателем.
- Гиперкератоз — патологическое ороговение верхнего эпителиального слоя вследствие избыточного содержания кератина. Характеризуется возникновением нитеподобных кератиновых образований, которые и придают «лохматый» или «волосатый» внешний вид.
- Паракератоз — нарушение процессов ороговения, при котором клетки эпидермиса теряют способность вырабатывать кератогиалин (предшественник кератина), в результате чего происходит неполное ороговение клеток эпидермиса.
- Акантоз — увеличение количества и толщины рядов шиповатого и зернистого слоёв эпителия. Также удлиняются эпидермальные отростки.
- В эпителии и субэпителиальных тканях отсутствует воспаление или оно незначительно выражено.
- В базальном слое гистологически патологий не выявляется.
- При иммуногистохимическом методе исследования должен выявляться ВЭБ.
- Обязательно проводить диагностику на ВИЧ-инфекцию, тесты в большинстве случаев положительные.
- Исследование мазков на наличие кандидоза (грибковая инфекция сопутствует в 25 % случаев).
- Исследование крови на определение Т-лимфоцитов-хелперов, функция которых усиливать иммунный ответ организма.
При волосатой лейкоплакии снижается количество Т-хелперов. Первое обнаружение волосатой лейкоплакии происходит при их абсолютном количестве 235-468 клеток/мкл (норма 600-1000 клеток/мкл). При абсолютном количестве менее 468 клеток/мкл вероятность клинических проявлений волосатой лейкоплакии до развития клиники СПИДа и проявления его маркеров очень высока.
Дифференциальная диагностика проводится с кандидозом, гипертрофией сосочков языка, кератозом слизистой, вызванным трением, а также заболеваниями, которые относятся к группе других «белых» лейкоплакий (разнообразных болезней, включая хорошо изученные самостоятельные нозологические формы, которые клинически проявляются как белые пятна или бляшки на слизистой оболочке полости рта) с остроконечными кондиломами, вызванными вирусом папилломы человека .
Лечение волосатой лейкоплакии
В первую очередь проводится немедикаментозное лечение, которое подразумевает полную санацию ротовой полости (лечение зубов, дёсен, слизистой) в клинике и нормализацию личной гигиены ротовой полости.
Пациента на уроках по гигиене обучают правильной технике чистки зубов в домашних условиях:
- Чистка зубов должна проводиться ежедневно 2 раза в день: утром после завтрака и вечером перед сном.
- Продолжительность чистки должна составлять 2-3 минуты.
- Щётку необходимо держать в руке так, чтоб щетина была направлена под углом 45° к поверхности зубов. Это позволяет улучшить качество чистки.
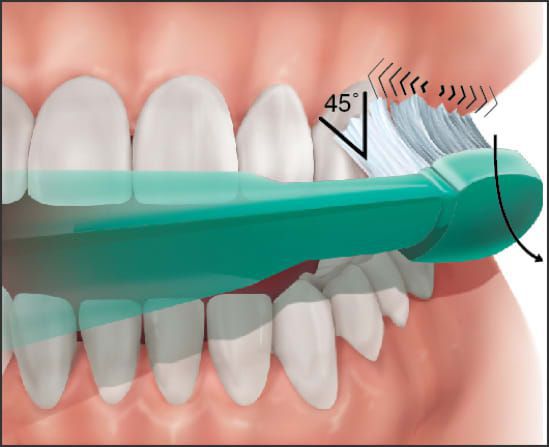
Правильное положение зубной щётки
- Щетка должна быть выбрана с атравматичной щетиной, в идеале это щетина из полиэстера.
- Зубная паста выбирается лечебная для слизистой оболочки. Она может содержать экстракты лекарственных трав и антисептики.
- Для улучшения качества чистки зубов необходимо пользоваться флосами (дентальными нитями ), зубными ёршиками и ирригаторами (аппараты, которые путём воздействия струей воды или лекарственного препарата, смывают бактерии и пищевые остатки даже из труднодоступных зон полости рта).

Ирригатор
Профессиональная санация необходима для прекращения воздействия этиологических факторов, вызывающих заболевания слизистой оболочки. Проводятся плановые осмотры для контроля состояния ротовой полости и плановые профессиональные гигиены, в процессе которых удаляются твёрдые (наддесневой и поддесневой зубной камень) и мягкие зубные отложения. Удаляется пигментированный налёт. Поверхность зубов шлифуется и полируется.
Необходимо заменить амальгамовые пломбы на композитные, так как амальгамовые пломбы содержат в своём составе тяжёлые металлы, в том числе ртуть, и могут быть дополнительным раздражающим фактором и способствовать развитию патологий слизистой. Зубы, не подлежащие лечению, необходимо удалить, так как они являются источником хронической инфекции и служат причиной ослабления общего и местного иммунитета ротовой полости. Заменить ортопедические конструкции, содержащие разные металлы, для избежания явлений гальванизма.
Гальванизм — это возникновение слабых электрических токов в ротовой полости из-за наличия в составе ортопедических конструкций или амальгамовых пломб металлов, способных взаимодействовать друг с другом. Гальванический синдром возникает при использовании конструкций из сплавов никеля, меди, цинка, золота. Сопровождается он возникновением жжения, сухости, неприятного привкуса, не связанного с употреблением продуктов питания. На фоне гальванического синдрома часто искажаются вкусы (сладкое начинает горчить, солёное кажется пресным). Появляется отёк слизистой и языка, нарушаются процессы ороговения, во рту возникает сероватый налёт. Прогрессируя, патология провоцирует появление головных болей, снижение иммунитета, повышенную утомляемость. Гальванизм может стать провоцирующим фактором возникновения волосатой лейкоплакии на фоне имеющегося иммунодефицита или отяготить его течение.
При ортопедическом лечении обязательно учитывается аллергологический статус пациента, временные коронки изготавливаются из гипоаллергенных материалов. Возникновение местных аллергических реакций приводит к постоянному раздражению слизистой и ухудшению клинической картины при волосатой лейкоплакии. Ортопедические конструкции изготавливаются из благородных металлов или биосовместимых современных материалов. Для изготовления съёмных пластиночных конструкций (протезов) используется бесцветная пластмасса. Если частично съёмная пластиночная конструкция имеет кламмеры (средства крепления съёмных протезов), их необходимо размещать с учётом расположения очага волосатой лейкоплакии во избежание травмы. Частичные съёмные и полные пластиночные протезы у больных волосатой лейкоплакией должны быть тщательно отполированы. Любая травма слизистой кламмером или острым краем протеза, особенно хроническая, способствует более яркому клиническому проявлению волосатой лейкоплакии, увеличению жалоб и утяжелению процесса. В порах плохо отполированных пластмассовых протезов фиксируются микробы и грибки, что будет способствовать присоединению микробной или грибковой патологии и осложнит течение болезни.
Необходимо проводить постоянный тщательный уход за слизистой оболочкой ротовой полости. Для полосканий используются растворы антисептиков, отвары на основе цветков ромашки и липового цвета. Для интраорального (внутриротового) местного применения назначаются ретинол (витамин А), токоферола ацетат (витамин Е). Масляные растворы этих препаратов рекомендуется удерживать несколько минут во рту до глотания. Витамины группы В (рибофлавин и др.) употреблять внутрь по 0,25 г 2 раза в день, применять общеукрепляющие средства, биогенные стимуляторы. Прижигающие средства использовать категорически запрещено, так как они раздражают слизистую оболочку рта и способствуют переходу болезни в злокачественную форму.
Лечение должно быть комплексным, необходима консультация врача-инфекциониста, онколога, эндокринолога, терапевта и гастроэнтеролога.
Медикаментозная терапия включает назначение противовирусных препаратов, которые, хоть и не устраняют вирус, зато снижают скорость продуктивной репликации ВЭБ. Препараты, которые ранее использовались, требовали более частого применения и больших дозировок, что приводило в более частым побочным эффектам со значительно выраженными клиническими картинами. Новые препараты имеют большую эффективность и, соответственно, меньшую кратность введения. Из широко назначаемых противовирусных препаратов можно отметить ацикловир, валацикловир, фамцикловир.
Хороший эффект имеет применение местных кератолитиков (препаратов, которые размягчают роговой слой и способствуют более быстрому его отторжению): «Подокон-25», «Подофин» и др. Необходимо двукратное применение этих препаратов с интервалом в неделю. Также назначают витамины, препараты, улучшающие трофику тканей. В процессе лечения у пациента могут появиться жалобы в виде местной локальной боли, ощущения дискомфорта и нарушения вкуса.
Местную терапию также проводят препаратами ретиноевой кислоты. Они регулируют процессы пролиферации (размножения), дифференцировки и функции популяций клеток-мишеней. Кроме этого, нормализуют нуклеиновый, гликопротеиновый и липидный обмены в тканях слизистой. Оказывают выраженное влияние на синтез углеводных комплексов. Таким образом положительно влияют на работу иммунной системы, на рост и созревание клеток эпителия.
При необходимости используют обезболивающие, десенсибилизирующие (снижающие чувствительность) препараты, микроэлементы.
К физиотерапевтическим методам используемым при местном лечении волосатой лейкоплакии относятся диатермокоагуляция и криодеструкция, которые проводят для удаления участков гиперкератоза.
Диатермокоагуляция проводится высокоточным электротоком, получаемым от аппаратов для диатермии. Происходит процесс прижигания патологичных тканей на значительную глубину, не вызывая кровотечения. Диатермокоагуляцию проводят прерывисто. Полное заживление раны происходит за 5-10 дней.
Криодеструкция — способ удаления изменённых, патологических тканей слизистой путём воздействия низких температур с использованием жидкого азота. При низкой температуре внутри патологических тканей образуются ледовые кристаллы, которые способствуют разрушению повреждённых тканей. У тяжелобольных с сочетанными соматическими патологиями и в труднодоступных участках слизистой, где затруднено хирургическое вмешательство — это метод выбора. Эта методика практически не имеет противопоказаний. В пределах собственно слизистой оболочки ротовой полости в течении 1.0-1.5 минут проводится контактное замораживание при температуре -160… -190 °C. 2-3 минуты требуется на оттаивание. Процесс заживления слизистой после проведения криодеструкции занимает 6-10 дней.
Криодеструкция
При лечении волосатой лейкоплакии используют также хирургические методы. Это метод иссечения, который получил широкое распространение, и метод лазерной абляции — более современный вид лечения. Сущность методики лазерной абляции заключается в использовании импульса лазера низкой мощности, под воздействием которого вещества с поверхности подвергаются испарению, либо происходит сублимация вещества (переход из твёрдого состояния сразу в газообразное). Вещество распадается на свободные атомы, молекулы или ионы.
Трудовой режим и режим отдыха для пациентов с волосатой лейкоплакией определённых особенностей и требований не имеют. Лечение и реабилитация таких больных тоже проходят по общепринятым нормам без особых отдельных требований. После окончания курса лечения минимум 2 раза в год надо проходить профессиональные осмотры ротовой полости и проводить профилактические процедуры для предупреждения рецидивов. По уходу специальных требований нет. Вспомогательные процедуры проводить таким пациентам тоже не требуется.
Пищевой рацион больных волосатой лейкоплакией не должен содержать острой, кислой и солёной пищи. Рекомендуется приготовление пищи без применения пряностей, не желательно употреблять горячую пищу, так как она вызывает ощущение боли и дискомфорта. Предпочтительнее употреблять пищевые продукты содержащие витамины А, В, С и микроэлементы .
Прогноз. Профилактика
Волосатая лейкоплакия не приводит к инвалидности и смерти. Опасность для здоровья и жизни представляют иммунодефицитные состояния, на фоне которых она развивается. У пациентов, не имеющих СПИД-индикаторные заболевания, после появления волосатой лейкоплакии при отсутствии противовирусного лечения вероятность развития СПИДа 48 % в течении 16 месяцев и около 83 % в течении 31 месяцев. К группе риска относятся пациенты с ВИЧ и СПИД, пациенты с иммунодефицитом другой этиологии, пациенты с острым лейкозом или принимающие иммуносупрессоры, гомосексуалисты с беспорядочными связями.
Для профилактики волосатой лейкоплакии у ВИЧ-позитивных лиц необходимо проводить борьбу с курением. Курение более пачки сигарет в день провоцирует развитие волосатой лейкоплакии у таких пациентов .
Список литературы
- Бернадский Ю.И. Основы челюстно-лицевой хирургии и хирургической стоматологии. — 3-е изд., перераб. и доп. — М.: Медицинская литература, 2007. — 417 с.
- Борк К. Болезни слизистой оболочки полости рта и губ. Клиника, диагностика и лечение. Атлас и руководство: пер. с нем. / Борк К., Бургдорф В., Хеде H. — М.: Мед. лит., 2011. — 448 с.
- Анисимова И.В., Недосеко В.Б., Ломиашвили Л.М. Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ: учебное пособие. — М.: Медицинская книга; Стоматология, 2008. — 194 с.
- Банченко Г.В., Рыбаков А.И. Заболевания слизистой оболочки полости рта: монография. — М.: Медицина, 1978. — 232 с.
- Боровский Е.В. Терапевтическая стоматология: учебник. — М.: МИА. — 2009. — 840 с.
- Данилевский Н.Ф., Леонтьев В.К., Несин А.Ф., Рахний Ж.И. Заболевания слизистой оболочки полости рта: учебное пособие. — М.: Стоматология, 2001. — 271 с.
- Дмитриева Л.А., Максимовский Ю.М. Терапевтическая стоматология: национальное руководство. — М.: ГЭОТАР-Медиа, 2009. – 912 с.
- Ксембаев С.С., Нестеров О.В. Предраки слизистой оболочки рта, красной каймы губ и кожи лица. — изд. 2-е доп. — Казань: Отечество», 2011. — 112 с.
- Ласкарис Д. Лечение заболеваний слизистой оболочки рта: Руководство для врачей. — М.: Медицинское информационное агентство, 2006. — 304 с.
- Гилева О.С., Смирнова Е.Н., Позднякова А.А. и др. Структура, факторы риска и клинические особенности заболеваний слизистой полости рта (по данным лечебно-консультативного приема) // Пермский медицинский журнал. — 2012. —Т. 29, № 6. — С.18-24.
- Клиника, диагностика, лечение и профилактика лейкоплакии слизистой оболочки полости рта: Метод. рекомендации / М-во здравоохранения РСФСР; [Сост. А.Л. Машкиллейсоном, М.М. Расуловым]. — М., 1978. — 11 с.
- Машкиллейсон А.Л. Совершенствование лечения лейкоплакий слизистой оболочки рта: Методические рекомендации. — М., 1985. — С. 3-6.
- Островский А.Д. Возможности оптической когерентной томографии в диагностики процесса пара- и гиперкератоза СОПР: диссертация. — 2008.
- Поддубная И.В. Онкология. Справочник практикующего врача. — М.: МЕДпресс-информ, 2009. — 768 с.
- Поражения слизистой оболочки ротовой полости белого цвета (лейкоплакия, плоский лишай): учеб.-метод. пособие / Л.Н. Дедова и др. — Минск: БГМУ, 2010. — 43 с.
- Рабинович И.М., Рабинович О.Ф., Островский А.Д., Новые возможности диагностики лейкоплакии слизистой оболочки полости рта // Стоматология. — 2007. — Спецвыпуск. — С. 37-40.
- Робустова Т.Г. Хирургическая стоматология: учебник. — 4-е изд., перераб. и доп. — М.: Медицина, 2010. — 688 с.
- Рыбаков А.И., Банченко Г.В. Заболевания слизистой оболочки полости рта. — М.: Медицина, 1978. — 232 с.
- Морозова С.И., Савельева Н.А. Заболевания слизистой оболочки рта: Атлас. — М.: МИА, 2012. — 272 с.
- Сильвермен С. Заболевания полости рта / Сол Сильвермен, Л. Рой Эверсоул, Эдмонд Л. Трулав; пер. с англ. — М.: МЕДпресс-информ, 2010. — 472 с.
- Гилева О.С., Новиков А.Ю., Белева Н.С. и др. Стоматологическая документация на специализированном приеме больных с заболеваниями слизистой оболочки полости рта: Методические рекомендации для врачей-стоматологов. — Пермь, 2008. — 18 с.