В отделение хирургии лёгких и средостения Российского научного центра хирургии имени академика Б. В. Петровского поступил 47-летний мужчина с жалобами на одышку, головную боль и периодическую боль в правой половине грудной клетки.
Жалобы
Пациент уточнил, что одышка появлялась даже в спокойном состоянии или при разговоре, иногда его тревожил шум и звон в ушах.
При физических нагрузках или когда мужчина опускал голову мягкие ткани головы, шеи и плечевого пояса начинали отекать и краснеть
Анамнез
Головная боль и отёчность мягких тканей впервые появилась в 1998 году. Мужчина пытался лечиться самостоятельно с помощью диеты и водно-питьевого режима, но это почти не помогало.
Рос и развивался нормально. Занимается тяжёлым физическим трудом.
Обследование
Пациент находился в тяжёлом состоянии. Губы синеватого оттенка. Появлялась одышка даже при незначительной физической нагрузке.
Насыщение крови кислородом (SaО2) в покое — 93 %. При нагрузке кислород снижался до 89 %, одышка становилась очень тяжёлой (4 балла по шкале MRC).
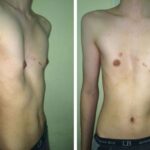
Кожа головы, шеи и плечевого пояса синюшно-багрового цвета, отёчна, подкожные вены верхней половины тела увеличены.
По результатам рентгена:
- недостаточная вентиляция в верхней доле правого лёгкого (гиповентиляция S2);
- затемнение без чётких границ в области верхней полой вены и правого трахеобронхиального угла в прямой проекции и слабая тень округлой формы в косой;
- отсутствие передаточной пульсации;
- утолщение междолевой плевры;
- смещение тени средостения вправо;
- левое лёгкое прозрачное;
- небольшое расширение корня лёгкого из-за увеличения лимфоузлов.
КТ грудной клетки показала:
- смещение средостение вправо;
- уменьшение объёма правого лёгкого;
- единичные плотные очаги;
- утолщение плевральных листков справа;
- сужение и изменение формы бронхов правого лёгкого, утолщение их стенок;
- небольшие отложения кальция (кальцинаты) в просвете правой лёгочной артерии;
- образование неправильной формы размером 53×36 мм без чётких контуров в проекции артерии;
- распространение образования на правый бронх, корень правого лёгкого и до 55 мм вверх по ходу верхней полой вены;
- резкое нитевидное сужение просвета верхней полой вены, видны кальцинаты;
- множество расширенных извитых вен в средостении и области грудной стенки.
По данным МРТ:
- образование размером 3,5×2,2×3,6 см в правой половине верхнего средостения, опухоль охватывала главный бронх;
- трахея смещена вправо, правый главный бронх — кзади.
Ангио- и венограммы выявили:
- закупорку (окклюзию) правой ветви лёгочной артерии и вены;
- сужение верхней полой вены на протяжении до 4,5 см с максимальным просветом до 4 мм (диаметр просвета выше сужения — до 2,5 см);
- диаметр правой подключичной вены — 17 мм;
- безымянной вены — 17 мм;
- ствола лёгочной артерии — 3,2 см;
- левой ветви лёгочной артерии — 3 см;
- есть обходные вены (коллатерали), которые проливаются в расширенную до 21 мм непарную вену (v.azygos).
В трахеобронхиальном дереве патологии не было.
При ангиопульмонографии выявлена закупорка правой ветви лёгочной артерии.
Диагноз
Предварительный диагноз: новообразование средостения с окклюзией правой лёгочной артерии, сдавление верхней полой вены и правой верхней лёгочной вены. Синдром верхней полой вены. Хроническая дыхательная недостаточность I степени.
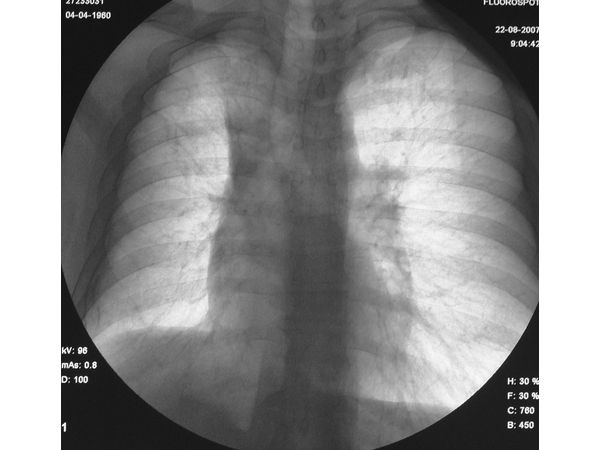
Обзорная рентгенограмма пациента до операции
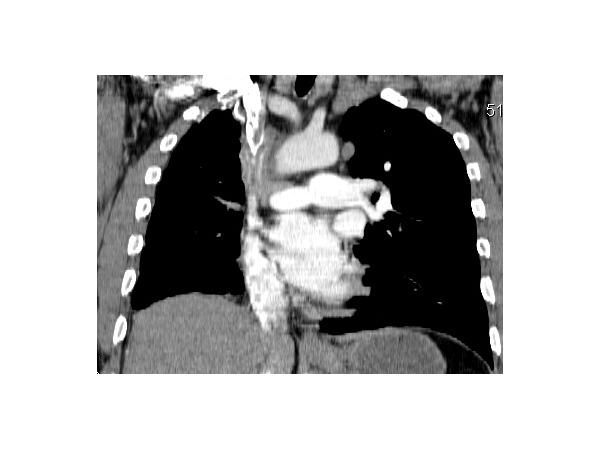
КТ грудной клетки: окклюзия правой лёгочной артерии
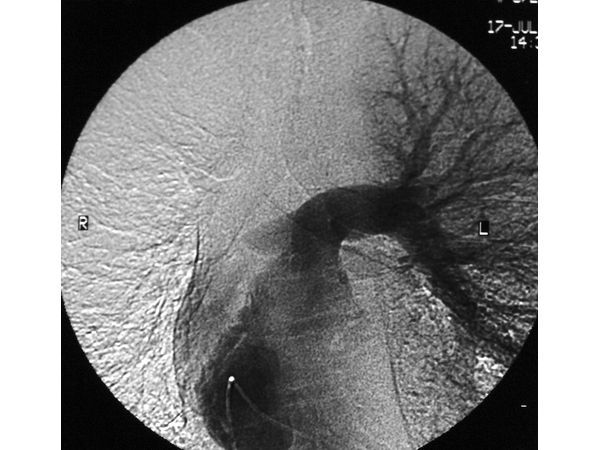
Ангиопульмонография: окклюзия правой лёгочной артерии
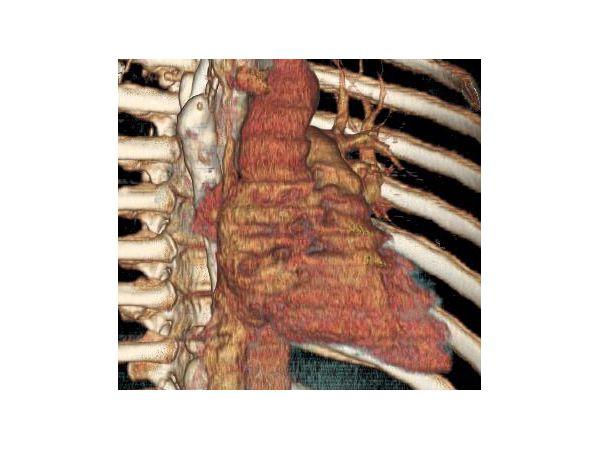
Сдавление верхней полой вены
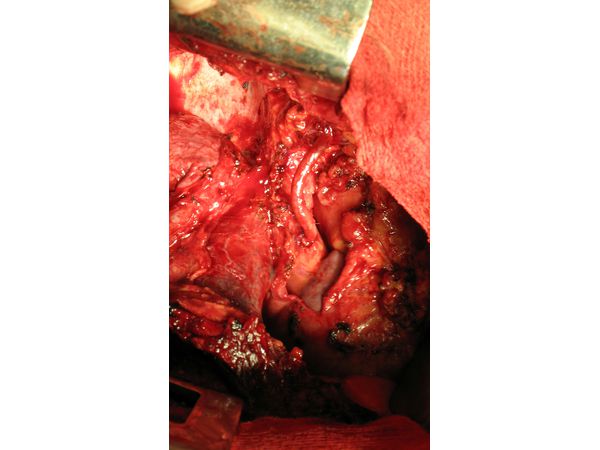
Окончательный вид реконструкции
1 / 5
Лечение
28 августа 2007 года пациенту рассекли грудную стенку по V межреберью. В плевральной полости сращений не было. В верхнем средостении выявили каменистое скопление, которое охватывало верхнюю полую вену, распространялось на корень правого лёгкого и сдавливало правую лёгочную артерию и вену. Образование плотно прилегало к стенке верхней полой вены и при отделении обильно кровоточило.
После вскрытия перикарда выяснилось, что непарная вена и ветви верхней полой вены значительно увеличены. Биопсия позволила поставить точный диагноз — идиопатический фиброматоз.
Учитывая распространённость процесса, приняли решение выполнить декомпрессию верхней полой вены с помощью шунтирования. Операция проводилась вместе с сосудистым хирургом. В качестве шунта был взят участок большой подкожной вены. Им соединили безымянную и кавальную вену ниже образовавшейся опухоли (рис. 5). После пуска кровотока шунтирующая вена хорошо заполнялась кровью. Участки соединения (анастомозы) проходимы и герметичны.
Послеоперационный период прошёл гладко. Через 12 дней кожа мужчины приобрела нормальный цвет, одышка пропала, насыщение крови кислородом в покое достигало 98 % и не снижалось при нагрузке, отёчность и покраснение кожи головы, шеи и верхнего плечевого пояса прошли, вены шеи и передней грудной стенки уменьшились.
Результаты рентгена также были в пределах нормы, и мужчину выписали.
Через 10 лет после операции пациент чувствовал себя удовлетворительно, синдром верхней полой вены отсутствовал.
Заключение
Идиопатический фиброматоз средостения — редкая патология, которая обычно проявляется сдавлением жизненно важных органов. В случае синдрома верхней полой вены тактика лечения включает протезирование, стентирование и обходное венозное шунтирование верхней полой вены.
Этот клинический случай показывает, что хирургическая декомпрессия верхней полой вены с помощью шунтирования приводит к исчезновению проявлений синдрома верхней полой вены и дыхательной недостаточности даже у пациентов с опухолями, которые нельзя удалить.