Гемосидероз лёгких (рulmonary hemosiderosis) — это избыточное отложение железосодержащего пигмента гемосидерина в лёгких из-за повторяющихся лёгочных кровотечений. Такие кровотечения часто приводят к респираторным осложнениям (трахеиту, тонзиллиту, пневмонии и др.) и необратимому повреждению лёгких.
Гемосидерин представляет собой соединение гидроокиси трёхвалентного железа с белками и липидами клетки. Он образуется при распаде гемоглобина и откладывается в цитоплазме клетки.
Причины гемосидероза лёгких
Лёгочный гемосидероз может возникать как первичное заболевание лёгких или быть вторичным, т. е. развиваться на фоне других болезней и состояний .
Причины первичного гемосидероза лёгких:
- антитела к базальной мембране лёгких и почек (синдром Гудпасчера);
- аллергия на коровье молоко (синдром Хайнера);
- неизвестная причина (идиопатический гемосидероз лёгких).
Вторичный гемосидероз развивается на фоне разных патологий и состояний:
- сердечно-лёгочных нарушений: бронхогенной кисты, врождённой артериовенозной фистулы, стеноза митрального клапана, тромбоэмболии лёгочной артерии, сердечной недостаточности;
- заболеваний крови;
- аутоиммунных болезней: системной красной волчанки, гранулематоза Вегенера, аутоиммунного гломерулонефрита;
- различных инфекций и их осложнений, например бактериальной пневмонии, сепсиса, ДВС-синдрома, абсцесса лёгкого;
- резус-конфликта;
- поражения печени;
- постоянных гемотрансфузий (переливаний крови);
- первичных опухолей в лёгких и метастазов;
- кокаиновой зависимости;
- травм;
- инородного тела в лёгких .
Идиопатический гемосидероз лёгких
Диагноз «идиопатический гемосидероз лёгких» (ИГЛ) ставится, когда не удаётся выяснить причину повторяющихся лёгочных кровотечений. Это сложное состояние, которое требует тщательного рассмотрения и исключения других причин первичного и вторичного гемосидероза лёгких. Поэтому в статье основное внимание уделяется именно ИГЛ.
Другие названия патологии: «железное лёгкое», прогрессирующая пневмогеморрагическая анемия, бурая индурация лёгких, синдром Целена — Геллерстедта. Болезнь впервые была описана немецким учёным Р. Вирховым в 1864 году и определена как «бурая индурация лёгких» . Более точную характеристику патологии дали в 1931 году по данным аутопсий (вскрытий), при которых в лёгочной ткани выявили большое содержание гемосидерина . Впервые диагноз ИГЛ при жизни был установлен в 1944 году .
Распространённость ИГЛ. Идиопатический гемосидероз лёгких — очень редкая патология, она встречается в 0,24–1,23 случаях на 1 млн населения . В 80 % случаев гемосидероз лёгких наблюдается у детей и пациентов до 30 лет, при этом взрослые мужчины болеют гемосидерозом лёгких чаще женщин .
Причина развития ИГЛ достоверно неизвестна, но есть несколько теорий развития болезни: аутоиммунная, генетическая, аллергическая, экологическая и метаболическая .
1. Аутоиммунная теория. Предполагается, что заболевание вызвано аутоиммунным повреждением капилляров альвеол, что приводит к кровотечению в альвеолярное пространство.
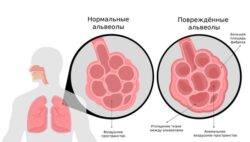
Дыхательная система. Альвеолы
Эта теория гласит, что под влиянием провоцирующего фактора вырабатываются антитела, которые атакуют компоненты альвеол и мелких сосудов, ошибочно принимая их за чужеродные вещества. Образующиеся иммунные комплексы (антитело-антиген) поражают, в первую очередь, стенки лёгочных капилляров, вызывая их разрушение и отмирание сосудистой стенки лёгких с кровоизлияниями в лёгочную ткань .
Отчасти это предположение подтверждается тем, что болезнь часто сочетается с такими аутоиммунными заболеваниями, как ревматоидный артрит, тиреотоксикоз, целиакия и аутоиммунная гемолитическая анемия . Также теорию подтверждает положительная динамика в ответ на лечение глюкокортикостероидами и иммуносупрессорами . Но роль иммунного фактора при идиопатическом гемосидерозе лёгких доказана не полностью. Возможно, он играет роль лишь пускового механизма, так как не во всех случаях удаётся выявить иммунные комплексы на базальных мембранах лёгочных сосудов .
2. Генетическая теория. Согласно этой теории, в развитии болезни имеет значение наследственная предрасположенность, так как известны случаи, когда гемосидерозом страдает несколько членов семьи . Речь идёт о врождённой неполноценности эластических волокон лёгочных сосудов, повышенной проницаемости стенки мелких лёгочных сосудов и наличии врождённых аномальных соединений между артериями бронхов и венами лёгких . Все это ведёт к расширению сосудов, замедлению кровотока и пропотеванию эритроцитов в лёгочную ткань с отложением в ней гемосидерина.
3. Аллергическая теория. У некоторых пациентов с гемосидерозом лёгких была непереносимость коровьего молока или глютена . На основании этого возникла гипотеза о системной аллергической реакции.
4. Экологическая теория. Эта теория предполагает, что ИГЛ связан с инсектицидами (препаратами, убивающими насекомых) , но это не доказано. Также есть предположение о воздействии грибков из окружающей среды. Эту связь ещё предстоит проверить.
5. Метаболическая теория. Согласно этой теории, повышенный гемолиз (разрушение) эритроцитов происходит из-за ненормальной работы селезёнки и неспособности печени «перерабатывать» железо, которое освободилось после разрушения эритроцита .
Факторы риска развития ИГЛ:
- частые переохлаждения;
- чрезмерные физические нагрузки;
- приём диуретических, противовоспалительных и антибактериальных препаратов, а также больших доз сульфаниламидов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гемосидероза лёгких
У детей заболевание в основном проявляется задержкой развития и анемией, у взрослых преобладают респираторные симптомы, например боль в горле и кашель.
Выделяют две фазы течения болезни: острую (обострение) и хроническую.
В острую фазу повышается температура тела, появляется одышка, головокружение, кровохарканье, резкая слабость, могут быть боли в груди и суставах. Кожа становится бледной или синюшной, падает артериальное давление, нарушается сердечный ритм. Обострение может длиться от нескольких часов до двух недель. В лёгких в этот период выслушиваются влажные хрипы .
В хроническую фазу симптомы медленно проходят. Может беспокоить слабость и сухой кашель . Характерна бледность кожи, снижение веса, увеличение селезёнки и печени, которое врач может заметить во время прощупывания, могут выслушиваться трескучие хрипы из-за развития пневмосклероза (разрастания соединительной ткани в лёгких). Ремиссия длится от нескольких недель до нескольких лет. В этот период жалобы у пациентов могут отсутствовать.
Повторные обострения болезни проявляются более тяжело, а беременность значительно ухудшает течение заболевания.
Патогенез гемосидероза лёгких
Все теории развития гемосидероза лёгких приходят к единому мнению о том, что альвеолярное кровоизлияние развивается из-за повреждения мембраны между альвеолой и капилляром, что является основной причиной кровоизлияния в альвеолы.
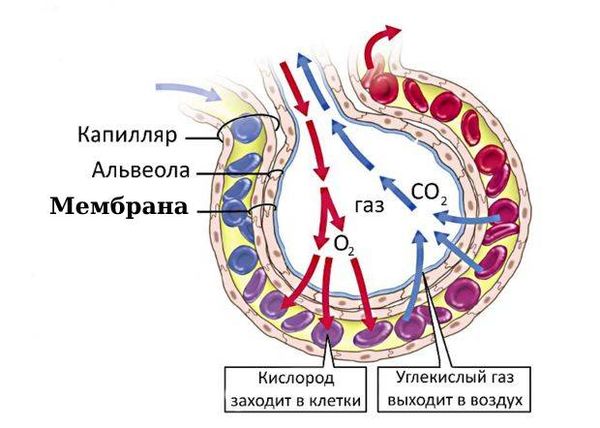
Мембрана между альвеолой и капилляром
Что происходит после кровоизлияния
После однократного кровоизлияния альвеолярные макрофаги превращают железо гемоглобина в гемосидерин в течение 48–72 часов. Гемосидерин-содержащие макрофаги (сидерофаги) находятся в ткани лёгкого до 8 недель. Железо, освободившееся в процессе распада эритроцитов, не участвует в эритропоэзе (образовании эритроцитов), а включается в состав гемосидерина, который поглощается альвеолярными макрофагами и в избытке откладывается в эпителиальных и эндотелиальных клетках, заполняя просветы альвеол, бронхов и строму лёгких .
В результате разрастается альвеолярный эпителий (слой клеток, выстилающий альвеолу изнутри), утолщаются перегородки между альвеолами. Зоны отложения гемосидерина похожи на мелкие узелки, разбросанные от центра лёгких к периферии. Из-за пропитывания солями железа стенки сосудов истончаются, эластическая ткань лёгкого разрушается.
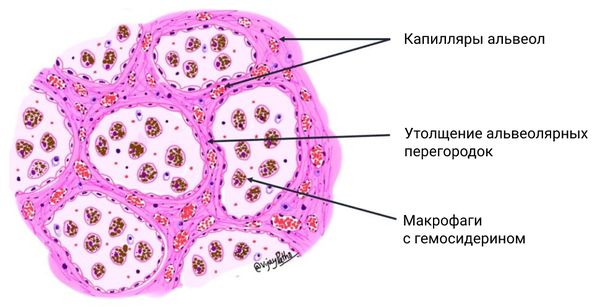
Утолщение альвеолярных перегородок
Классификация и стадии развития гемосидероза лёгких
Классификация гемосидероза лёгких по течению:
- острое — пациенты гибнут в течение нескольких месяцев;
- рецидивирующее — пациенты живут 2,5–5 лет.
Есть случаи спонтанной ремиссии .
Формы гемосидероза:
- Местный — накопление гемосидерина в коже и в лёгких. Развивается из-за внесосудистого гемолиза (распада эритроцитов), при котором гемоглобин выбрасывается в плазму крови. В этом случае гемосидерин накапливается внутри кровоизлияний с образованием гематом. Местный гемосидероз развивается при хроническом венозном застое в лёгких. Из-за застоя элементы крови просачиваются сквозь сосудистую стенку, вызывая кровоизлияние. В связи с этим в межальвеолярных перегородках, альвеолах и лимфатических узлах появляется большое число клеток, наполненных гемосидерином. При хроническом венозном застое в лёгких основным симптомом является одышка.
- Общий — накопление гемосидерина в клетках печени, селезёнки, почек, костного мозга, слюнных и потовых железах. При общих формах будут преобладать симптомы, вызванные нарушением работы поражённого органа.
Осложнения гемосидероза лёгких
Интерстициальный фиброз лёгких. Интерстиций представляет собой ткань, которая окружает альвеолы и отделяет их друг от друга.
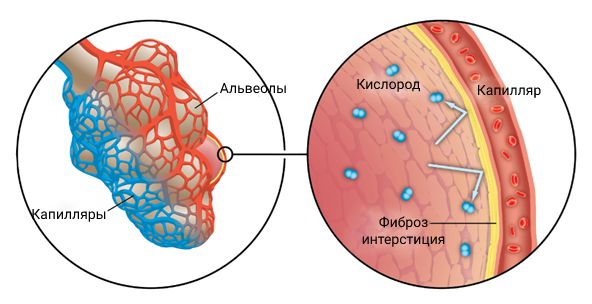
Фиброз интерстиция
Фиброз может развиваться при частых обострениях гемосидероза лёгких. При этом заболевании нормальная лёгочная ткань замещается рубцовой. Из-за рубцевания уменьшается объём здоровой ткани лёгких, а значит, уменьшается количество кислорода в крови и человек страдает от недостатка воздуха. В результате фиброз осложняется дыхательной недостаточностью, которая сопровождается появлением одышки при обычных нагрузках и длительным болезненным кашлем .
Рецидивирующий пневмоторакс. Его развитию способствует прогрессирование гемосидероза лёгких. При пневмотораксе воздух из лёгких попадает в плевральную полость, сдавливает лёгкое и вызывает его спадение. Это проявляется сильной болью и одышкой.
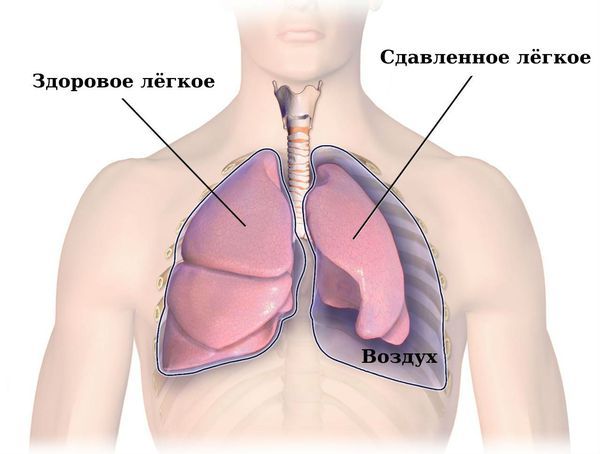
Пневмоторакс
Массивное профузное (одномоментное) лёгочное кровотечение и геморрагический шок. При этом осложнении отхаркивается большое количество крови, может появиться слабость и головокружение, учащённое и поверхностное дыхание, частый и слабый пульс. Кожа становится бледной и холодной, темнеет в глазах, при увеличении кровопотери пациент теряет сознание. Если при кровотечении и шоке пациенту вовремя не оказать помощь, он может погибнуть.
К осложнениям также относят закупорку бронхов кровью, туберкулёзную инфекцию, инфаркт-пневмонию, аспирационную пневмонию и железодефицитную анемию .
Диагностика гемосидероза лёгких
Первые признаки гемосидероза малоспецифичны, это значит, что они похожи на симптомы других болезней и по ним сложно заподозрить гемосидероз. В начале болезни могут быть частые респираторные заболевания с кашлем, например фарингит, ларингит, бронхит и другие, а также анемия. Гемосидероз лёгких часто диагностируется спустя месяцы и годы после начала, и даже не всегда прижизненно, так как первым проявлением болезни может быть тяжёлое лёгочное кровотечение, приводящее к гибели пациента.
В диагностике гемосидероза лёгких могут участвовать врачи разных специальностей: пульмонолог, гематолог, генетик, ревматолог, торакальный хирург. Доктор оценит анамнез (историю) жизни и болезни, симптомы, назначит лабораторные тесты (микроскопию мокроты, общий и биохимический анализы крови, общий анализ мочи) и инструментальные исследования (рентгенографию, фибробронхоскопию, фиброгастроскопию, спирометрию, компьютерную томографию и биопсию лёгких).
Осмотр
При осмотре пациентов выявляются бледность кожи, желтушность белков глаз, цианоз (синюшность). Печень и селезёнка могут быть увеличены, что обнаруживается при прощупывании, в лёгких возможны влажные и/или сухие хрипы.
Лабораторная диагностика
В анализах крови выявляется:
- железодефицитная анемия — низкий уровень железа и эритроцитов, что связано с распадом эритроцитов, вышедших из повреждённых капилляров ;
- нормальный или повышенный уровень ферритина;
- повышенный уровень непрямого билирубина.
Инструментальная диагностика
Фибробронхоскопия. Проводится, чтобы выявить источник кровотечения. При этой процедуре врач через нос пациента вводит бронхоскоп в дыхательные пути. Затем, продвигаясь по дыхательным путям, осматривает носоглотку, гортань, трахею и поверхность бронхов.
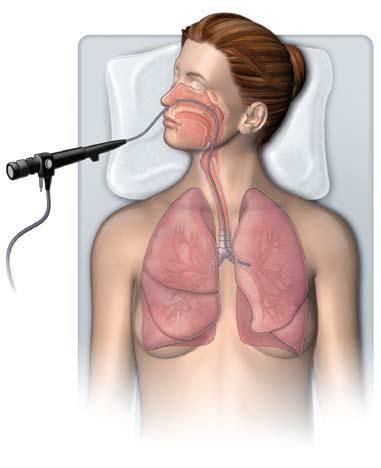
Фибробронхоскопия
В ходе процедуры иногда проводится промывание бронхов: с помощью специального канала в бронхи вводится физиологический раствор, затем его эвакуируют и отправляют на исследование в лабораторию. Если при обследовании промывных вод из бронхов выявляются признаки избытка железа и никакое другое расстройство не объясняет это, диагноз «идиопатический гемосидероз лёгких» подтверждается.
Фиброгастроскопию также проводят, чтобы исключить желудочное кровотечение. Диагностически значимым является обнаружение в мокроте или трахеальном аспирате, а также в ряде случаев в промывных водах желудка, сидерофагов и эритроцитов .
Спирометрия (исследование функции внешнего дыхания). Это функциональный метод исследования, который измеряет объёмные и скоростные показатели дыхания. С его помощью можно обнаружить нарушения вентиляции, связанные с ухудшением растяжимости лёгочной ткани из-за фиброза.
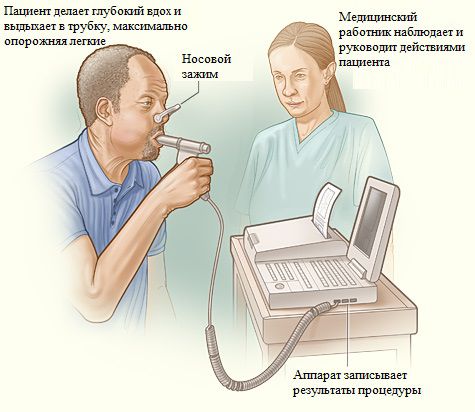
Спирометрия
Рентгенография лёгких. Признаками гемосидероза лёгких может быть понижение прозрачности лёгочных полей («эффект матового стекла»), что указывает на уплотнение ткани лёгкого, а также множественные мелкоочаговые или крупноочаговые тени.
Рентгенологические признаки гемосидероза лёгких внезапно появляются и быстро исчезают . Иногда результаты исследования могут быть ложноотрицательными .
Компьютерная томография (КТ) лёгких. Более точный метод диагностики, чем рентгенография. Он определяет расположение и выявляет признаки интерстициального фиброза. В период обострения выявляют обширные участки «матового стекла». В период ремиссии инфильтраты (скопления клеток, несвойственные для этой области) исчезают, но утолщается интерстиций, появляются мелкоузловые тени и участки фиброза. Рентгенография и КТ лёгких оказывают лучевую нагрузку на пациента, поэтому проводятся по строгим показаниям.
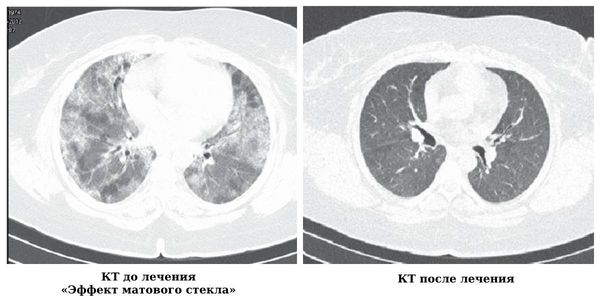
Гемосидероз лёгких на КТ [25]
Биопсия лёгких. Проводится, если после всех лабораторных и инструментальных исследований не удалось установить диагноз. При биопсии врач берёт образец лёгочной ткани. Процедура может быть пункционной (проводится во время фибробронхоскопии) и открытой (выполняется при операции). Открытую биопсию выполняют только в том случае, если по данным пункционной биопсии не удалось поставить диагноз.
Идиопатический лёгочный гемосидероз диагностируют, если в образце лёгочной ткани в 100–200 раз повышен уровень железа, обнаруживаются сидерофаги и фиброз интерстиция.
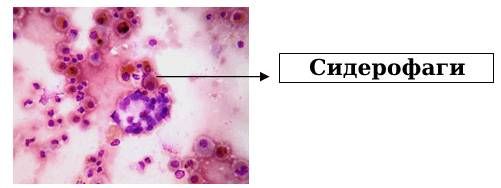
Сидерофаги в лёгких [25]
Биопсия лёгких может сопровождаться кровотечениями и повреждением диафрагмальных нервов, поэтому её нельзя проводить ослабленным больным.
Дифференциальная диагностика
Есть около 40 болезней, при которых может развиться альвеолярное кровоизлияние. Диагноз ИГЛ является диагнозом исключения, он ставится, только если не удалось установить причину гемосидероза. Его нужно отличать от гемосидероза, связанного с другими патологиями: лёгочными васкулитами, синдромом Гудпасчера, системной красной волчанкой, ревматоидным артритом, коагулопатиями, митральным стенозом, карциноматозом, вирусной и пневмоцистной пневмониями.
Лечение гемосидероза лёгких
Лечение пациентов в период обострения проходит только в стационаре. Пока не разработано стандартной схемы лечения идиопатического гемосидероза лёгких. Так как болезнь редкая, большая часть терапии и рекомендаций основана на наблюдениях и клиническом опыте врача. Также лечение зависит от течения болезни.
Пациентам с гемосидерозом лёгких назначают глюкокортикостериды и цитостатики. Эти препараты подавляют иммунную систему, что позволяет уменьшить аутоиммунное воспаление .
Установлено, что назначение кортикостероидных препаратов снижает уровень смертности. Стартовая доза Преднизолона 0,5–1,0 г на 1 кг веса. Такая доза сохраняется на протяжении месяца, затем в течение нескольких месяцев дозу снижают до 0,125 мг/кг. Если состояние пациента улучшается по данным рентгенографии или КТ, необходимо проводить поддерживающее лечение минимальной дозой гормонов . При отсутствии рецидивов в течение 18–24 месяцев врач может снова уменьшить дозу стероидов или отменить их .
Если кортикостероиды не дают эффекта, в лечение включают цитостатические препараты, такие как Азатиоприн или Циклоспорин А . Но их оптимальная дозировка пока не определена.
Также в комплекс лечебных мероприятий включаются гемосорбция (очищение крови вне организма) и плазмаферез (очищение крови путём избирательного удаления из неё плазмы).
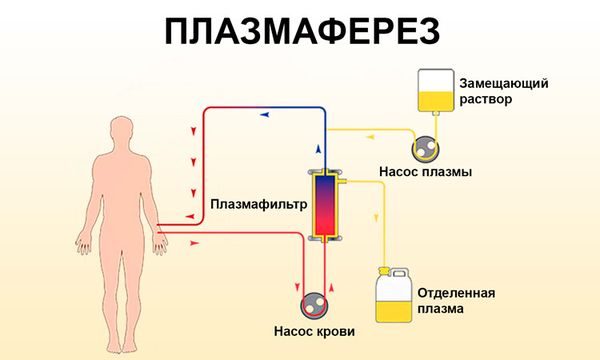
Плазмаферез
Пациенты с гемосидерозом могут попадать в отделение реанимации при лёгочном кровотечении, им также могут потребоваться искусственная вентиляция лёгких и переливание крови. При тяжёлой анемии и шоке также выполняется переливание крови .
Лечение вторичного гемосидероза направлено на лечение основного заболевания, например соблюдение безглютеновой диеты при целиакии .
Прогноз. Профилактика
Гемосидероз лёгких — заболевание с неблагоприятным прогнозом. Поскольку это редкое заболевание, его могут пропустить и не диагностировать .
Прогрессирование ведёт к развитию лёгочной гипертензии, массивных лёгочных кровотечений и тяжёлой дыхательной недостаточности. Чем тяжелее заболевание протекает в самом начале (особенно у детей), тем неутешительней будет прогноз . При каждом обострении повышается риск смертельного исхода.
Средняя продолжительность жизни больных гемосидерозом лёгких после выявления составляет 3–5 лет . Но бывали случаи, когда пациенты с этим диагнозом жили дольше. У некоторых пациентов с гемосидерозом наступает спонтанная ремиссия .
По данным некоторых авторов, наблюдавших за 17 детьми, страдающими идиопатическим гемосидерозом лёгких, пятилетняя выживаемость достигала более 80 % . Наиболее частая причина смерти — острая дыхательная недостаточность из-за диффузного альвеолярного кровоизлияния или хроническая дыхательная недостаточность из-за тяжёлого интерстициального фиброза.
Профилактика гемосидероза лёгких
Специфическая профилактика идиопатического гемосидероза не разработана.
Профилактикой вторичного гемосидероза может служить своевременное лечение сопутствующей сосудистой, сердечной, гематологической, аллергической патологии, контроль при переливании крови, приёме препаратов железа и других лекарств.
Список литературы
- Артамонов Р. Г. Идиопатический гемосидероз лёгких // Медицинский научный и учебно-методический журнал. — 2002. — № 6. — С. 189–193.
- Богорад А. Е., Розинова Н. Н., Сухоруков В. С. и др. Идиопатический гемосидероз лёгких у детей // Российский вестник перинатологии и педиатрии. — 2003. — № 4. — С. 29–35.
- Гаврисюк В. К. Редкие интерстициальные заболевания лёгких. — Киев, 2012. — 148 с.
- Давыдова В. М. Интерстициальные болезни лёгких // Практическая медицина. Педиатрия. — 2010. — № 6. — С. 22–28.
- Илькович М. М. Интерстициальные и орфанные заболевания лёгких. — М.: ГЭОТАР-Медиа, 2019. — 377 с.
- Палеев Н. Р. Болезни органов дыхания. — М.: Медицина, 2000. — 728 с.
- Фадеева М. Л., Гингольд A. M., Щеголева Т. П. и др. Идиопатический гемосидероз лёгких у детей // Вопросы охраны материнства и детства. — 1976. — № 4. — С. 37–42.
- Шмелёв Е. И. Идиопатический гемосидероз лёгких. — М.: ГЭОТАР-Медиа, 2011.
- Яценко Е. А., Плахута Т. Г., Гужеедова Е. А. Железодефицитная анемия как проявление изолированного гемосидероза лёгких // Педиатрия. — 1991. — № 6. — 87 с.
- Bronson S. M. Idiopathic pulmonary hemosiderosis in adults: report of a case and review of the literature // Am J Roentgenol Radium Ther Nucl Med. — 1960. — Vol. 83. — Р. 260–273.ссылка
- Cohen S. Idiopathic pulmonary hemosiderosis // Am J Med Sci. — 1999. — № 1 — P. 67–74.ссылка
- Heiner D. C., Sears J. W., Kniker W. T. Chronic respiratory disease associated with multiple circulating precipitins to cow’s milk // Am J Dis Child — 1960. — Vol. 100. — P. 500–502.
- Heiner D. C., Rose B. Elevated levels of YE (IgE) in conditions other than classical allergy // J Allergy. — 1970. — № 1. — P. 30–42.ссылка
- Ioachimescu O. C., Sieber S., Kotch A. Idiopathic pulmonary haemosiderosis revisited // Eur Respir J. — 2004. — № 1. — Р. 162–170.ссылка
- Kjellman В., Elinder G., Garwicz S. et. al. Idiopathic pulmonary hemosiderosis in Swedish children // Acta Pediat. Scand. — 1984. — № 5. — P. 584–588.ссылка
- Ogha S., Takahashi K., Miyazaki S. et. al. Idiopathic pulmonary hemosiderosis in Japan: 39 possible cases from a survey questionnaire // Eur. J. Pediat. — 1995. — № 12. — P. 994–995. ссылка
- Virchow R. Die krankhaften Geschwulste. — Berlin: August Hirschwald, 1864. — P. 26–240.
- Waldenstrom J. Relapsing, diffuse, pulmonary bleeding or hemosiderosis pulmonum — a new clinical diagnosis // Acta Radiol. — 1944. — № 2. — P. 33–42.
- Saeed M. M., Woo M. S., MagLaughlin E. F. et. al. Prognosis in pediatric idiopathic pulmonary hemosiderosis // Chest. — 1999. — № 3. — P. 712–725.ссылка
- Napchan G. D. Hemosiderosis // Medscape. — 2018.
- Sherani K. M., Upadhyay H. N., Sherani F. K. et al. Idiopathic pulmonary hemosiderosis presenting in an adult: A case report and review of the literature // Lung India. — 2015. — № 4. — Р. 395–397.ссылка
- LaFreniere K., Gupta V. Idiopathic Pulmonary Hemosiderosis // StatPearls Publishing. — 2022.ссылка
- Ли Д. Идиопатический лёгочный гемосидероз // Справочник MSD. — 2021.
- Kayser K., Plodziszewska M., Waitr E. et al. Diffuse pulmonary hemosiderosis after exposure to pesticides. A case report // Respiration. — 1998. — № 3. — Р. 214–218. ссылка
- Moses R. J., Sinha N., Madhusmita M. et al. Idiopathic pulmonary hemosiderosis without hemoptysis in an adult: A rare presentation // International Journal of Case Reports and Images. — 2014. — № 3. — Р. 230.
- Torres M. J., Giron M. D., Corzo J. L. et al. Release of inflammatory mediators after cow’s milk intake in a newborn with idiopathic pulmonary hemosiderosis // J Allergy Clin Immunol. — 1996. — № 6 (part 1). — Р. 1120–1123.ссылка
- Mah M. W., Priel I. E., Humen D. P., Brown N. E., Sproule B. J. Idiopathic pulmonary hemosiderosis, complete heart block and celiac disease // Can J Cardiol. — 1989. — № 4. — Р. 191–194.ссылка