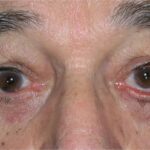
Дакриоаденит («dakryon» — слеза + «aden» — железа + «itis» — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
Дакриоаденит
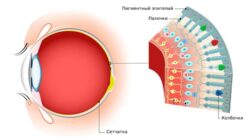
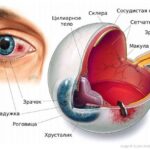
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину .
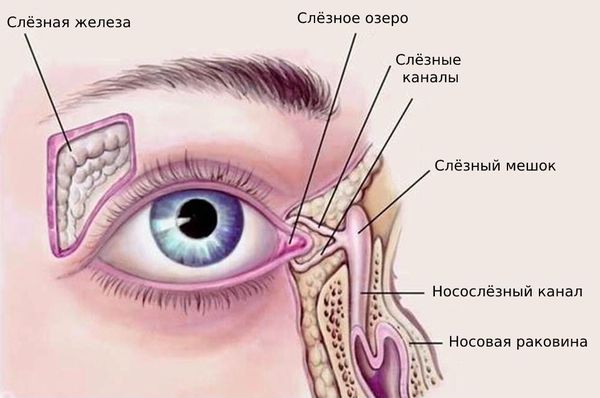
Строение слёзного аппарата
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дакриоаденита
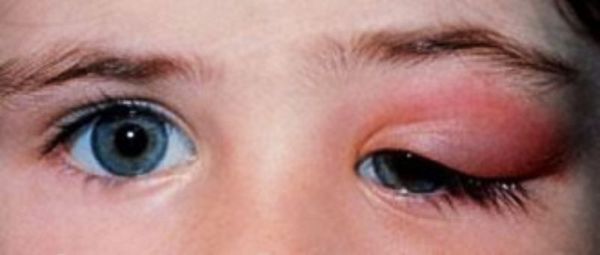
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
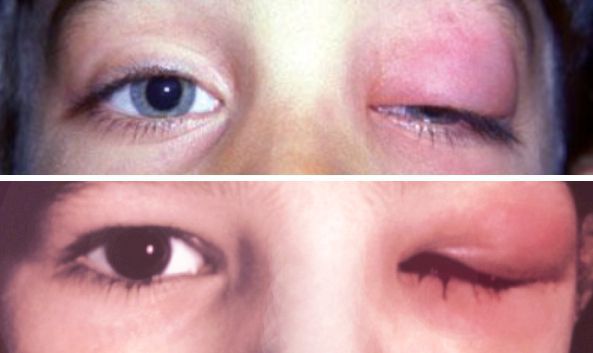
Острый дакриоаденит
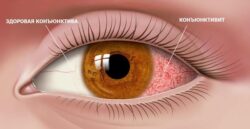
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит . Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков .
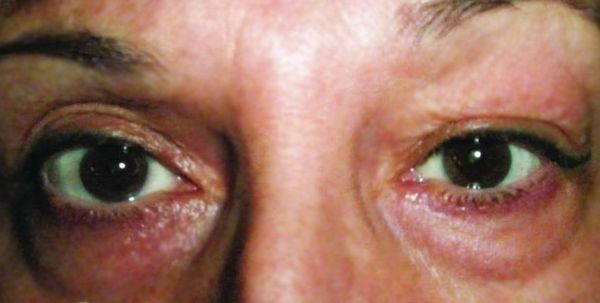
Хронический дакриоаденит
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название «псевдотумор» (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов.
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
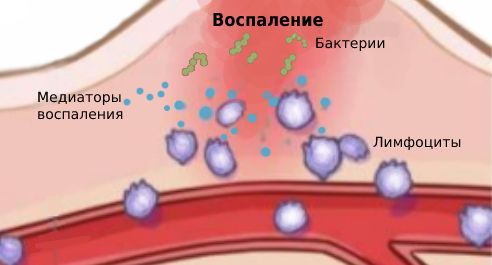
Патогенез воспалительной реакции
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
Осложнения дакриоаденита
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты .
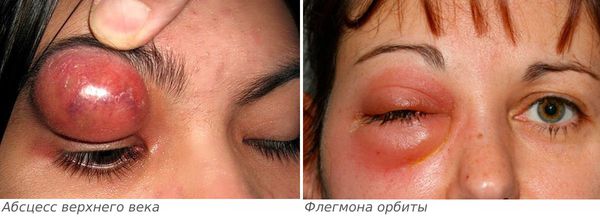
Абсцесс верхнего века и флегмона орбиты
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
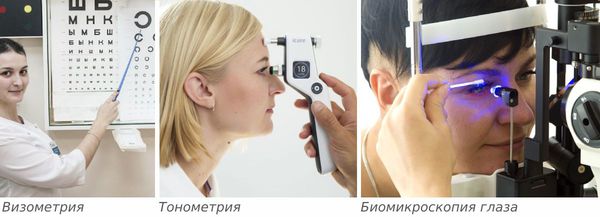
Методы диагностики острого дакриоаденита
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) .
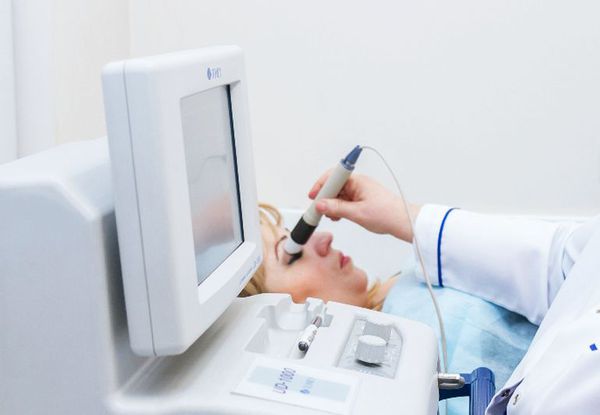
УЗИ глазных яблок
Лечение дакриоаденита
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин,мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
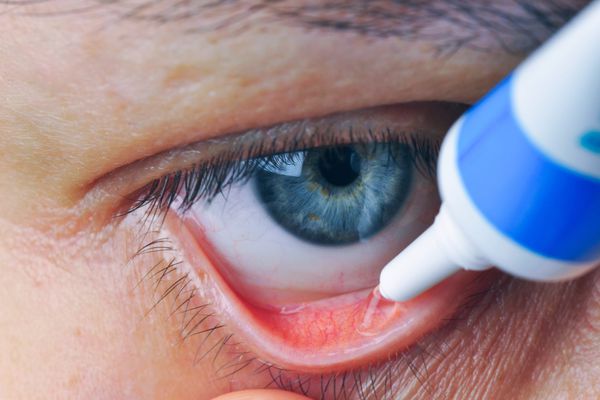
Введение препарата в конъюнктивальный мешок
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. «ПроБолезни»).
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами «искусственной слезы» .
Прогноз. Профилактика
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами .
Список литературы
- Кански Дж. Клиническая офтальмология. Систематизированный подход, 2-е изд. – Издательство: Логосфера, 2009. – 944 с.
- Федоров С. Н., Ярцева Н. С., Исманкулов А. О. Глазные болезни. Заболевания слёзных органов // Российская офтальмология онлайн, 2017.
- Бровкина А. Ф., Таджиева З. А. Клинико-эпидемиологическое изучение новообразований слезной железы // Вестник офтальмологии, 2009; 125 (3): 3–8.
- Самусев Р. П., Липченко В. Я. Атлас анатомии человека: учеб.пособие для студентов, 5-е изд., перераб. и доп. — М.: Мир и Образование, 2004. — 704 с.
- Офтальмология: национальное руководство / под ред. С. Э. Аветисова, Е. А. Егорова, В. В. Нероева, Х. П. Тахчиди. — М.: ГЭОТАР-Медиа, 2008. — 944 с.
- Неотложная офтальмология: учебное пособие / под.ред. Е.А. Егорова. — М.: ГЭОТАР-Медиа, 2007. — 184 с.
- Офтальмология: учебник для вузов / под ред. Е. А. Егорова, 2010. — 240 с.
- А. Ф. Бровкина, О. Н. Стешенко, С. Ю. Нечеснюк. Особенности слезопродукции у больных дакриоаденитом // Вестник офтальмологии. — № 4, 2014.
- Madge S. N., James C., Selva D. Bilateral dacryoadenitis: a new addition to the spectrum of reactive arthritis? // Ophthal. Plast. Reconstr. Surg, 2009; 25 (2): 152-153.
- Бровкина А. Ф., Тютюнникова A. M. О методике оценки клинического течения отечного экзофтальма и псевдотумора орбиты // Вестник офтальмологии, 1990. — № 106 (2). — С. 16-19.
- Amemiya Т., Mori H., Koizumi K. Clinical and histopathological study of chronic dacryoadenitis // Graefe’s Arch. Exp. Ophthalmol, 1983; Vol. 220, № 5. — P. 229-232.
- Черкунов Б. Ф. Болезни слезных органов: Монография. Самара: ГП Перспектива, 2001. — 296 с.
- Капаева В. Г. Глазные болезни. — М.: Медицина, 2002. – 560 с.
- Егоров Е. А. Рациональная фармакотерапия в офтальмологии, 2-е изд., испр. и доп. — М.: Литтерра, 2011. — 1072 с.
- Jelena Juri, et al. A case of lacrimal gland dirofilariasis // Ophthalmologica, 2007; 221 (3): 204-206ссылка