Глиома (Glioma) — это злокачественная, быстро прогрессирующая опухоль, которая чаще всего поражает головной мозг, но может встречаться и в других отделах центральной нервной системы.
Глиома
Глиома развивается не из самих нервных клеток, а из вспомогательных, образующих «скелет», к которому крепятся нейроны. Такие клетки называются глиальными, отсюда и название опухоли — глиома.
Глиома — это первичная опухоль, т. е. возникающая самостоятельно, а не в результате метастазирования из другого органа или ткани.
Распространённость
Первичные опухоли центральной нервной системы составляют 2 % от всех онкологических заболеваний . Глиома — это наиболее распространённая первичная опухоль мозга: на неё приходится 81 % всех злокачественных новообразований этой области .
Заболеваемость глиомами составляет около 5 случаев на 100 000 человек в год . Опухоль может развиться в любом возрасте, но чаще возникает в 30–60 лет. Мужчины болеют в 1,5 раза чаще, чем женщины, а пожилые люди — в 3,2 раза чаще, чем молодые .
Глиомы в последнее время чаще выявляют благодаря широкому проведению диспансеризации и доступности высокотехнологичного обследования, например МРТ.
Глиомы относительно редки, но часто приводят к гибели пациентов. Так, при глиобластоме — наиболее распространённой форме глиомы (примерно 45 % всех глиом), в течение 5 лет выживают только 5 % пациентов .
Причины развития глиомы
Считается, что болезнь развивается из-за мутаций в клетках нервной системы. К сожалению, до конца непонятно, почему они происходят.
Предполагаемые причины:
- увеличение продолжительности жизни с постепенным накоплением опасных мутаций, повышающих риск развития опухоли;
- ухудшение экологии;
- урбанизация, или повышение роли городов, что приводит к изменению образа жизни и характера питания: снижению подвижности, нехватке овощей и зелени в рационе, избытку обработанного мяса .
Также предполагается, что риск развития глиомы повышается при воздействии радиации и снижается при аллергии, что, вероятно, связано с циркуляцией иммунных комплексов.
Было изучено влияние профессионального облучения (например, воздействия магнитных полей на работников железных дорог) и сотовых телефонов, но связь между этими факторами и риском развития глиомы не выявлена .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы глиомы
Симптомы зависят от размеров и расположения глиомы. В начале заболевания, пока опухоль небольшого размера, пациента, как правило, ничего не беспокоит. Обычно симптомы возникают постепенно, по мере роста глиомы, хотя процесс может манифестировать и остро, например при кровоизлиянии в опухоль.
Глиома может проявляться общемозговыми и очаговыми симптомами.
Общемозговые симптомы
В начальной стадии для глиомы характерны общемозговые симптомы. К ним относится головная боль, носящая тупой, распирающий или давящий характер. Она может появляться в утренние или вечерние часы, на фоне психоэмоционального напряжения, а также усиливаться при физической нагрузке. Помимо головной боли, может беспокоить головокружение и неустойчивость при ходьбе, пациенты нередко теряют сознание и падают. По утрам после сна или при резком повороте и наклоне головы могут возникать тошнота и рвота, но эти симптомы встречаются и при полной неподвижности. Рвота, появляющаяся при сильной головной боли, часто приносит облегчение.
Помимо перечисленных симптомов, опухоль головного мозга может проявляться дискомфортом в голове, потерей аппетита, снижением веса, ухудшением зрения, эмоционально-волевыми расстройствами, проблемами с памятью, ухудшением работоспособности и умственной деятельности.
Чаще всего пациенты с глиомой обращаются к врачу со следующими симптомами:
- когнитивный дефицит (нарушение памяти, внимания, мышления);
- судороги;
- головная боль;
- головокружение;
- двигательные нарушения .
При всех видах глиом наиболее часто встречается головная боль и судороги, тогда как когнитивные расстройства характерны для более злокачественных форм опухолей. Такие симптомы, как общая слабость и утомляемость, пациенты обычно не воспринимают как повод для посещения врача и обращаются за медицинской помощью, когда появляется слабость в руках и ногах .
Очаговые симптомы
Эти симптомы зависят от расположения опухоли:
- Глиома зрительного нерва. Опухоль считается доброкачественной, растёт медленно, но часто проникает в окружающие ткани. Сначала снижается острота зрения, затем развивается экзофтальм (пучеглазие).
- Глиома ствола головного мозга. Высоко злокачественная опухоль, которая может проявляться нарушением координации и движений, появлением попёрхивания при глотании, гнусавости и чувствительных расстройств, вплоть до паралича рук и ног.
- Глиома лобной доли. Проявляется апатией, изменением психики, вспыльчивостью и резкими перепадами настроения, может нарушаться обоняние.
- Глиома височной доли. У пациентов страдает дикция, при расположении в доминантном полушарии (у правшей слева) развивается афазия — нарушается способность понимать речь, говорить, читать и писать. Также ухудшается память, могут быть слуховые галлюцинации и эпилептические припадки.
- Глиома мозжечка. Приводит к нарушению равновесия, координации движений, может возникать «пьяная» походка.
- Глиома теменной доли. Проявляется ухудшением мелкой моторики, изменяется почерк, могут быть речевые нарушения и расстройства памяти.
- Глиома четверохолмия. Вызывает зрительные и слуховые нарушения, движение глазных яблок перестаёт быть синхронным, характерно двоение в глазах.
- Глиома мозолистого тела. Сопровождается зрительными галлюцинациями, нарушениями поведения, логики, возможно изменение чувствительности и появление слабости мышц.
- Глиома, прорастающая в желудочки головного мозга. Опухоль может закупорить естественные отверстия и нарушить отток ликвора из головного мозга, что приводит к развитию гидроцефалии, что проявляется головной болью, спутанностью сознания, нарушением координации, тошнотой и рвотой.
Патогенез глиомы
Согласно теории «окон злокачественной уязвимости» (window of neoplastic vulnerability), глиомы развиваются из предшественников клеток глии — медленно пролиферирующих клеток (still-proliferating cells), подвергающихся злокачественному перерождению.
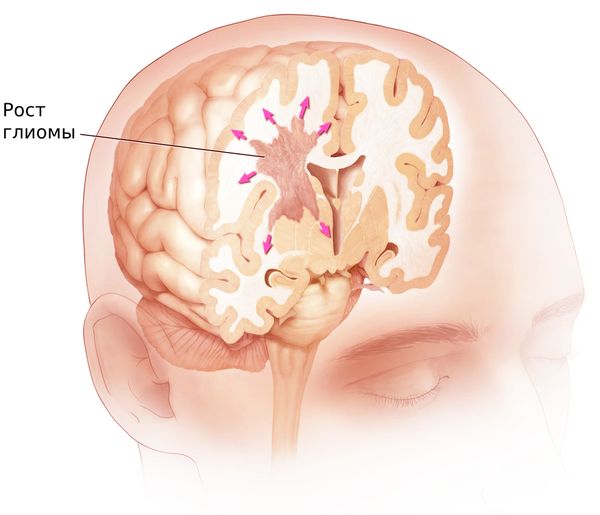
Особенностью глиом является диффузно-проникающий рост — её клетки прорастают в здоровую ткань головного мозга вдали от первичного очага. При этом определить границы опухоли не представляется возможным.
Глиальная опухоль головного мозга
Такой тип роста характерен для наиболее злокачественных, быстрорастущих глиом, имеющих неблагоприятный прогноз. При таких опухолях часто формируются новые патологические сосуды с несовершенной, хрупкой стенкой, склонной к разрывам, что приводит к тромбозам и кровоизлияниям.
Наиболее часто опухоль развивается в области перекрёста зрительных нервов (хиазмы) или мозговых желудочков. Злокачественная глиома сначала растёт медленно, но постепенно её рост ускоряется. Глиомы обычно не прорастают в оболочки головного мозга и кости черепа и не образуют метастазы.
Узловой тип роста встречается реже и характерен для условно доброкачественных глиом, имеющих более благоприятный прогноз .
Классификация и стадии развития глиомы
В зависимости от типа клеток, из которых развилась опухоль, различают три типа глиом:
- астроцитома (45 % случаев );
- олигодендроглиома (5–6 % );
- эпендимома (примерно 6 % ).
Также выделяют смешанные глиомы (олигоастроцитомы), опухоли сосудистого сплетения и нейроэпителиальные опухоли неустановленного происхождения (астробластомы).
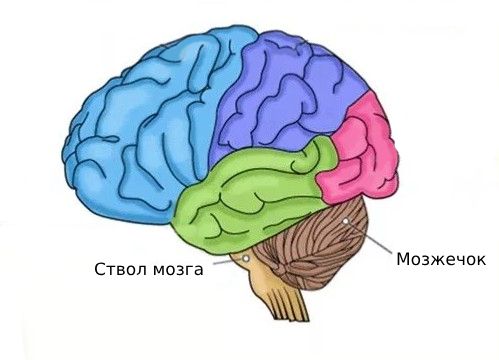
По расположению глиомы бывают супратенториальными и субтенториальными, т. е. расположенными выше или ниже соединения мозжечка и ствола головного мозга.
Мозжечок и ствол мозга
В 2021 году было опубликовано 5-е издание Классификации опухолей центральной нервной системы ВОЗ (WHO-CNS5). В основу классификации легли четыре морфологических признака:
- ядерная атипия (ядра клеток имеют неправильный размер, форму или структуру);
- митотические фигуры (специфические структуры, наблюдаемые при делении клетки на две дочерние);
- микропролиферация эндотелия (клетки, выстилающие внутреннюю поверхность сосудов, начинают неправильно делиться, что может приводить к образованию новых сосудов);
- области некрозов.
Согласно этой классификации, выделяют четыре степени злокачественности:
- I степень (доброкачественная опухоль): гигантоклеточная, пилоцитарная и ювенильная субэпендимальная астроцитома. Такие опухоли медленно растут, не имеют признаков рака, легче поддаются лечению. Прогноз относительно благоприятный: после удаления новообразования пациенты живут 10 лет и дольше.
- II степень (пограничная степень злокачественности): диффузная астроцитома (фибриллярная, протоплазматическая, гемистоцитарная). Рост медленный, клетки опухоли хорошо дифференцированы (т. е. у них сохранились черты, характерные для здоровой ткани), есть только один признак рака — атипия клеток. Опухоли могут перерождаться в рак и легко переходить на третью и четвёртую степень злокачественности. Лечение комплексное: удаление образования, радио- и химиотерапия.
- III степень (есть все признаки злокачественности, кроме некроза тканей): анапластическая астроцитома. Ткани теряют чёткую дифференциацию, опухоль растёт быстрее и проникает в близлежащую мозговую ткань. Границы опухоли нечетки, что затрудняет лечение. Продолжительность жизни зависит от объёма удалённой опухоли и стадии в начале лечения.
- IV степень (все признаки злокачественности, в том числе некрозы): мультиформная глиобластома. Самая опасная опухоль, растёт быстро, прорастает в близлежащую мозговую ткань, не имеет чётких границ. Терапия сложная, прогноз неблагоприятный.
Молекулярное тестирование, утверждённое новыми критериями ВОЗ, пока не везде используется, поэтому врачи проводят комплексную диагностику, позволяющую объединить все доступные результаты обследований .
Осложнения глиомы
У пациентов с глиомой может развиться эпилепсия, что значительно снижает качество жизни. Это осложнение встречается у 60–75 % больных с глиомами низкой степени злокачественности, поражающих поверхностные (кортикальные) отделы больших полушарий или островковые доли головного мозга . Также при глиоме может повышаться внутричерепное давление, возникать кровоизлияние в мозг и гидроцефалия — скопление жидкости в головном мозге.
Наиболее тяжёлыми осложнениями глиомы на поздних стадиях является нарушение сознания, вплоть до комы, и гибель пациента.
Диагностика глиомы
Диагностика включает сбор анамнеза (истории болезни), неврологический осмотр, инструментальные обследования и исследование тканей опухоли. Также может проводиться люмбальная пункция и электроэнцефалография.
Сбор анамнеза
Диагностика начинается с тщательного расспроса пациента, выяснения жалоб и времени их возникновения. Врач обращает внимание как на общемозговые, так и на очаговые симптомы, на основании которых можно предположить, какая область мозга поражена. Также доктор спросит, не подвергался ли человек ионизирующему облучению и не было ли у ближайших родственников онкологических заболеваний.
Неврологический осмотр
Во время неврологического осмотра врач выявляет нарушение координации, проверяет рефлексы, оценивает силу и тонус мышц. Также важно оценить когнитивный статус — способность человека воспринимать информацию, мыслить, запоминать, решать проблемы и принимать решения.
Общий статус оценивается по шкале ECOG или индексу Карновского. Этот индекс широко используется в медицинской практике, особенно в онкологии. С помощью него оценивают способность пациента выполнять ежедневные задачи и заботиться о себе. Учитываются такие факторы, как наличие симптомов и потребность в посторонней помощи и уходе (100 % — признаки болезни отсутствуют и 0 % — летальный исход).
По шкале ECOG оценивают способность выполнять ежедневные задачи и определяют степень влияния заболевания на общую активность и самочувствие человека.
Инструментальная диагностика
Наиболее информативный способ диагностики глиомы — это магнитно-резонансная томография (МРТ) головного мозга. Стандартом обследования пациентов с первичными опухолями центральной нервной системы является МРТ в режимах Т1 без контрастирования, Т2, Т2 FLAIR, Т1 с контрастированием либо в трёх проекциях, либо тонкими срезами в аксиальной проекции (в режиме SPGR). Этими методами можно наиболее точно определить расположение, размеры и структуру опухоли, а также её влияние на другие области головного мозга и магистральные сосуды .
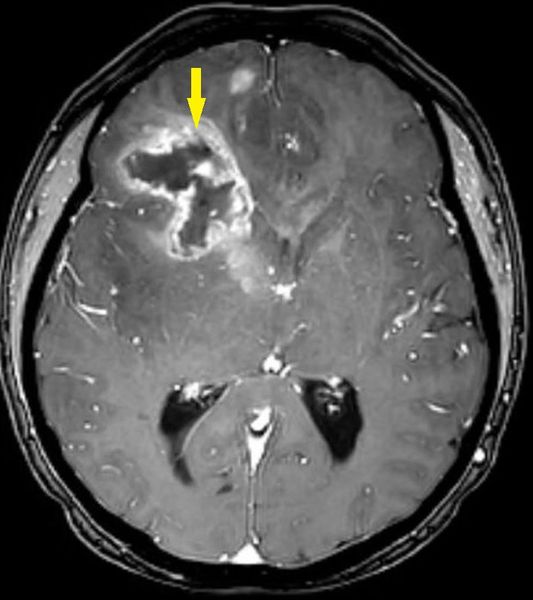
Глиобластома на МРТ головного мозга [14]
Если нет возможности провести МРТ (например, при наличии кардиостимулятора или металлических имплантатов), используют сцинтиграфию — компьютерную томографию (КТ) головного мозга с внутривенным контрастированием.
Позитронно-эмиссионная томография (ПЭТ) головного мозга с Метионином позволяет с высокой точностью различать глиомы низкой и высокой степени злокачественности, исследовать метаболизм в ткани опухоли и оценивать скорость её роста.
Люмбальная пункция
Это дополнительный метод диагностики, позволяющий выявить опухолевые клетки в ликворе — жидкости, в которой «плавает» мозг.
Люмбальная пункция
Люмбальная пункция противопоказана, если есть признаки вклинения — смещения тканей мозга относительно твёрдых структур черепа: выростов твёрдой мозговой оболочки и большого затылочного отверстия. При этом нарушается ритм дыхания, работа сердечно-сосудистой системы и пропадает реакция зрачков на свет.
Биопсия
Точный диагноз с определением вида и степени злокачественности глиомы можно поставить только после исследования тканей опухоли, полученных в результате операции или стереотаксической биопсии.
Электроэнцефалография
Чтобы назначить лечение пациентам с судорогами, может потребоваться проведение электроэнцефалографии (ЭЭГ).
Консультации других врачей
При зрительных нарушениях показана консультация офтальмолога, при расстройстве слуха — оториноларинголога, при гормональных нарушениях — эндокринолога. Также может потребоваться помощь других специалистов.
Дифференциальная диагностика
Глиому нужно отличать от гематомы и абсцесса головного мозга, инсульта, других первичных опухолей и метастазов в головной мозг.
Лечение глиомы
Стандарт лечения глиом включает максимально возможное удаление опухоли. При этом важно, чтобы не были повреждены функционально значимые зоны головного мозга, т. е. ответственные за движение, речь, зрение, слух, память и т. д. Для этой цели могут применяться методы нейромониторинга во время операции: электрокортикография либо пробуждение пациента.
Хирургическое лечение
Глиому нужно удалить как можно быстрее — оптимально в течение двух недель с момента установления диагноза.
Если опухоль находится в функционально значимых областях головного мозга и нет показаний для открытой операции, на первом этапе выбирают стереотаксическую хирургию, как более органосберегающую.
Операция противопоказана, если пациент находится в тяжёлом состоянии: прикован к постели, не может себя обслуживать, есть злокачественные новообразования других органов, глиома распространилась на оба полушария или её нельзя удалить, например при расположении в мозговом стволе.
После заживления раны и снятия швов ложе удалённой опухоли облучают и назначается химиотерапия. Такое лечение желательно провести побыстрее, до 30 дней после операции, чтобы предупредить возможный рост опухоли. При полном удалении опухоли с низкой степенью злокачественности возможно динамическое наблюдение с регулярной МРТ головного мозга.
Химио- и лучевая терапия
Глиома головного мозга чувствительна к химио- и лучевой терапии, эти методы используются перед операцией, после неё, а также в тех случаях, когда опухоль нельзя удалить.
Лучевая и химиотерапия проводятся только после того, как диагноз подтверждён результатами биопсии. В ряде случаев открытое удаление глиомы дополняется дистанционной лучевой терапией. Это может быть прицельное облучение с помощью радиохирургии (гамма-ножа), позволяющее воздействовать на остатки опухоли, минимизируя риск облучения окружающих тканей.
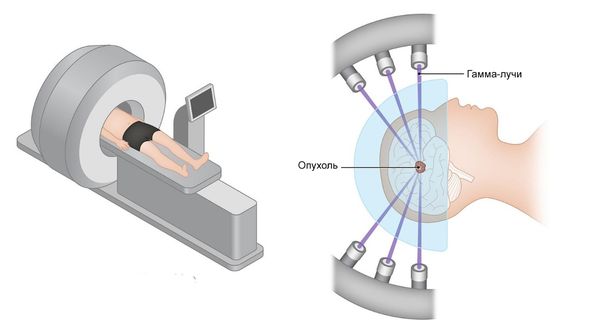
Гамма-нож
Облучение может быть как самостоятельным методом лечения, когда опухоль нельзя удалить, так и выполняться после операции. Основная цель лучевой терапии — замедлить рост опухоли. Однако ни лучевая, ни химиотерапия не заменят операцию — оба метода не могут эффективно воздействовать на центральную часть опухолевого узла, проще говоря: не могут туда проникнуть.
Симптоматическое лечение
При судорогах и эпилептических припадках назначаются противосудорожные препараты (Вальпроевая кислота, Ламотриджин, Леветирацетам).
При нарастании неврологического дефицита, что обычно вызвано усилением отёка головного мозга, применяются глюкокортикостероиды (Дексаметазон, Преднизолон), для уменьшения боли — обезболивающие средства .
Таргетная терапия
Стандартные методы лечения, такие как хирургическое удаление опухоли, химио- и лучевая терапия, при глиоме не всегда эффективны. Поэтому учёные постоянно ищут новые способы продлить жизнь таким больным. Одним из многообещающих методов стала таргетная терапия — препараты, избирательно и прицельно воздействующие на опухолевые клетки.
У этого направления существует несколько подвидов:
- терапия с помощью онколитических вирусов, которые могут разрушать клетки глиомы и высвобождать новые вирусы, помогающие уничтожить оставшиеся опухолевые клетки;
- лечение моноклональными антителами к антигенам клеток опухоли.
Таргетные препараты применяются во многих странах, в том числе и в России. Также перспективна разработка противоопухолевых вакцин. И это далеко не все открытия, которые в будущем должны помочь справиться с глиомой .
Кетогенная диета
Это направление основано на эффекте Варбурга — из-за повышенного метаболизма клетки опухоли крайне чувствительны к дефициту глюкозы. Поэтому предполагается, что воздействие на клеточный метаболизм может значительно улучшить результаты лечения опухолей. Кетогенная диета (мало углеводов, умеренно белков, много жиров), ограничение калорий и голодание вызывают метаболические изменения, в частности снижается уровень глюкозы и повышается содержание кетонов в крови. Доказано, что такие метаболические изменения улучшают выживаемость экспериментальных животных со злокачественными глиомами, усиливая противоопухолевый эффект химио- и лучевой терапии .
Важно помнить, что диета может быть только дополнительным методом лечения.
Реабилитация после удаления глиомы
Реабилитация должна начинаться как можно раньше. Важно восстановить все утраченные функции, помочь человеку адаптироваться и научиться обслуживать себя. Также важна коррекция психоэмоционального состояния, поэтому после лечения человеку может потребоваться помощь реабилитолога и психотерапевта.
Прогноз. Профилактика
Прогноз зависит от строения опухоли, возраста и состояния пациента, выраженности внутричерепной гипертензии, а также сопутствующих заболеваний.
Риск рецидива после хирургического удаления глиомы крайне высок. Опухоль часто распространяется в здоровую ткань мозга, отдалённую от основного очага, поэтому удалить глиому обычно удаётся лишь частично.
Полностью удалить возможно только глиому низкой степени злокачественности (степень I–II) на начальной стадии роста, имеющей свойства условно доброкачественной опухоли. Продолжительность жизни в таком случае относительно высока — большинство больных живут дольше 5 лет .
Продолжительность жизни больных с глиомами высокой степени злокачественности (степень III–IV) не превышает двух лет, и это при условии, что проводилось комплексное лечение: операция, дополненная химио- и лучевой терапией. Если же пациент не получал никакого лечения, то продолжительность жизни исчисляется несколькими месяцами.
Пациентам с глиомами нужно регулярно посещать врача и выполнять МРТ головного мозга с контрастированием. При глиомах I–II степени рекомендуется проводить МРТ каждые 3–6 месяцев, при III–IV степени — каждые 2–3 месяца. Для глиом высокой степени злокачественности (III–IV степень) после окончания курса лучевой терапии рекомендуется следующая периодичность МРТ головного мозга:
- первое обследование — на 4–6-й неделе;
- в течение первого года — каждые 3 месяца;
- в течение последующих 2–3 лет — раз в 3–6 месяцев.
При появлении новых неврологических симптомов необходимо сразу обратиться к врачу .
К сожалению, предсказать и предупредить возникновение первичной опухоли головного мозга практически невозможно. Рекомендуется избегать травм головы, воздействия ионизирующего излучения и токсических соединений.
Список литературы
- Ostrom Q. T., Bauchet L., Davis F. G. et al. The epidemiology of glioma in adults: a «state of the science» review // Neuro Oncol. — 2014. — № 7. — Р. 896–913. ссылка
- IJzerman-Korevaar M., Snijders T. J., de Graeff A. et al. Prevalence of symptoms in glioma patients throughout the disease trajectory: a systematic review // J Neurooncol. — 2018. — № 3. — Р. 485–496. ссылка
- Peeters M. C. M., Dirven L., Koekkoek J. A. F. et al. Prediagnostic symptoms and signs of adult glioma: the patients’ view // J Neurooncol. — 2020. — № 2. — Р. 293–301. ссылка
- Komori T. Grading of adult diffuse gliomas according to the 2021 WHO Classification of Tumors of the Central Nervous System // Lab Invest. — 2022. — № 2. — Р. 126–133. ссылка
- Figarella-Branger D., Appay R., Metais A. The 2021 WHO classification of tumours of the central nervous system // Ann Pathol. — 2022. — № 5. — Р. 367–382. ссылка
- Berger T. R., Wen P. Y., Lang-Orsini M., Chukwueke U. N. World Health Organization 2021 Classification of Central Nervous System Tumors and Implications for Therapy for Adult-Type Gliomas: A Review // JAMA Oncol. — 2022. — № 10. — Р. 1493–1501. ссылка
- Ruff M., Kizilbash S., Buckner J. Further understanding of glioma mechanisms of pathogenesis: implications for therapeutic development // Expert Rev Anticancer Ther. — 2020. — № 5. — Р. 355–363. ссылка
- Трашков А. П., Спирин А. Л., Цыган Н. В. и др. Глиальные опухоли головного мозга: общие принципы диагностики и лечения // Педиатр. — 2015. — № 4. — С. 75–84.
- Englot D. J., Chang E. F., Vecht C. J. Epilepsy and brain tumors // Handb Clin Neurol. — 2016. — Vol. 134. — P. 267–285.ссылка
- Ассоциация онкологов России. Первичные опухоли центральной нервной системы: клинические рекомендации. — М., 2022. — 80 с.
- Xu S., Tang L., Li X. et al. Immunotherapy for glioma: Current management and future application // Cancer Lett. — 2020. — Vol. 476. — P. 1–12. ссылка
- Poff A., Koutnik A. P., Egan K. M. et al. Targeting the Warburg effect for cancer treatment: Ketogenic diets for management of glioma // Semin Cancer Biol. — 2019. — Vol. 56. — P. 135–148.ссылка
- Larjavaara S., Mantyla R., Salminen T. et al. Incidence of gliomas by anatomic location // Neuro Оncol. — 2007. — № 3. — Р. 319–325. ссылка
- Shukla G., Alexander G. A., Bakas S. et al. Advanced magnetic resonance imaging in glioblastoma: a review // Chin Clin Oncol. — 2017. — № 4.ссылка
- Zhang W., Jiang J., Li X. et al. Dietary Factors and Risk of Glioma in Adults: A Systematic Review and Dose-Response Meta-Analysis of Observational Studies // Frontiers in Nutrition. — 2022. — Vol. 9. ссылка
- Glioma // Mayo Clinic. — 2023.
- Трашков А. П., Спирин А. Л., Цыган Н. В. и др. Глиальные опухоли головного мозга: общие принципы диагностики и лечения // Педиатр. — 2015. — № 4. — С. 76.
- Foss-Skiftesvik J., Mathiasen R., van Overeem Hansen T. et al. Molecular reclassification reveals low prevalence of germline predisposition in children with ependymoma // Acta Neuropathologica Communications. — 2023. — № 94.
- Oligodendroglioma // Brain Tumour Foundation of Canada. [Электронный ресурс]. Дата обращения: 20.06.2023.
- Salari N., Ghasemi H., Fatahian R. et al. The global prevalence of primary central nervous system tumors: a systematic review and meta-analysis // European Journal of Medical Research. — 2023. — № 39.ссылка
- Ассоциация онкологов России. Первичные опухоли центральной нервной системы: клинические рекомендации. — М., 2020. — С. 75.