Карциноид (карциноидная или нейроэндокринная опухоль) — медленно растущий тип злокачественных опухолей, происходящий из клеток нейроэндокринной системы.
Карциноидная опухоль
Нейроэндокринная система (НЭС) — отдел эндокринной системы, клетки которой рассеяны по всему организму и выполняют регуляторную функцию органов и систем посредством выработки гормонально-активных веществ.
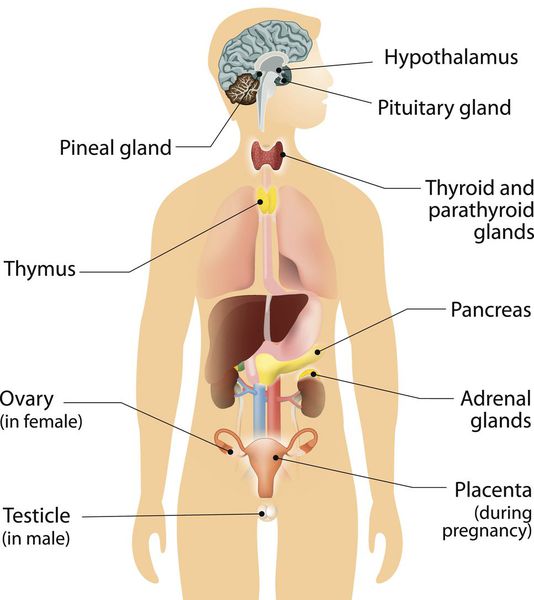
Нейроэндокринная система
Карциноидные опухоли могут развиваться в любых органах, но чаще локализуются в органах желудочно-кишечного тракта (ЖКТ — желудок, тонкий и толстый кишечник), лёгких, тимусе, поджелудочной железе и почках.
Ввиду высокой гормональной активности клеток НЭС, при развитии опухолевого процесса (неконтролируемого деления клеток), в кровь поступает большое количество гормонально-активных веществ. В медицине эта ситуация носит название “Карциноидный синдром” и может проявляться в виде:
- приливов;
- персистирующей диареи (то есть, затяжной — более 14 дней);
- фиброзного поражения правой половины сердца;
- болей в животе;
- бронхоспазма.
Точные причины, вызывающие карциноидные опухоли, не известны. Однако есть ряд факторов, предполагающих повышенный риск развития данного заболевания:
- Пол — женщины имеют более высокую вероятность развития карциноидной опухоли, чем мужчины.
- Возраст — в большинстве случаев карциноидные опухоли диагностируются в возрасте от 40 до 50 лет.
- Наследственность — наличие множественной эндокринной неоплазии (опухоли) I типа (MEN I) у ближайших родственников увеличивает риск развития карциноидных опухолей. У пациентов с MEN I происходит развитие множественных опухолей в железах эндокринной системы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы карциноида
Само по себе развитие карциноидной опухоли редко имеет клинические проявления. Все основные симптомы связаны с высвобождением большого количества гормонально-активных веществ в кровь, то есть с карциноидным синдромом.
Основными проявлениями карциноидного синдрома являются:
- приливы;
- диарея;
- боль в животе;
- одышка;
- поражение сердечных клапанов;
- кожная сыпь.
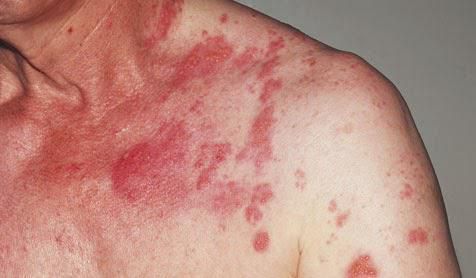
Высыпание при карциноидном синдроме
Зачастую пациентов с диагнозом «Карциноидный синдром» наблюдает невролог или психиатр. Причиной тому служит характер жалоб, свидетельствующий о нарушениях в работе центральной нервной системы.
Покраснение лица и шеи — самый частый симптом данной болезни.
Начало типичного прилива внезапное. Ему характерно:
- красное окрашивание лица и верхней части туловища;
- потливость, длящаяся несколько минут.
В течение дня приступ может возникать несколько раз. Иногда он может сопровождаться обильным слезоотделением и провоцироваться приёмом алкоголя или пищи, которая содержит тирамин (шоколад, орехи, бананы). Часто данное состояние расценивается как менопаузальные приливы и остаётся без особого внимания.
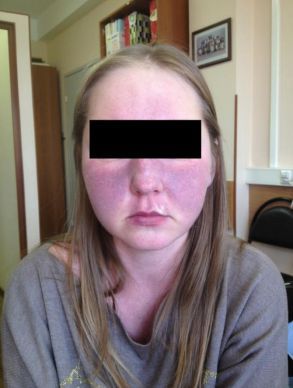
Покраснение лица и шеи при карциноидном синдроме
Иногда встречаются и редкие симптомы карциноидного синдрома, являющиеся следствием опухолей отдельных типов клеток НЭС, чётко ассоциированные с различными органами.
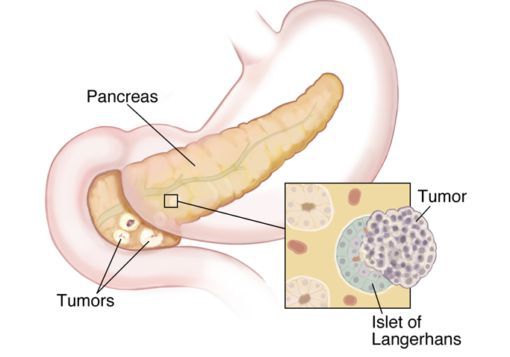
В поджелудочной железе выделяют:
- гастриномы (синдром Золлингера — Эллисона);
- инсулиномы;
- випомы (синдром Вернера — Моррисона);
- глюкагономы.
Также существует ряд опухолей, которые секретируют (вырабатывают) эктопические гормоны, то есть помимо основного органа в организме, производящего определённый гормон, в организме развивается опухоль, параллельно выделяющая тот же гормон.
Наиболее часто встречается эктопическая продукция адренокортикотропного гормона (АКТГ), вследствие чего пациенты приобретают внешний вид, характерный для больных с синдромом Иценко — Кушинга. Однако на практике данные опухоли встречаются редко и имеют специфическую клиническую картину.
Патогенез карциноида
Основное звено в патогенезе всех онкологических заболеваний — бесконтрольное деление клеток. Однако при развитии опухоли в нейроэндокринной системе основное отличие заключается в том, что клетки этой ткани имеют способность вырабатывать гормонально-активные вещества.
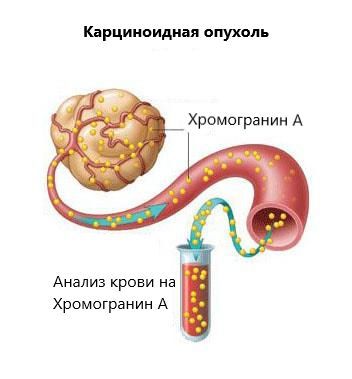
Выделение гормонально-активных веществ карциноидной опухолью
НЭС представляет собой широкую клеточную сеть, рассеянную по всему организму, которая, выделяя гормонально-активные вещества, участвует в регуляции работы органов и систем. При развитии опухоли и неконтролируемом делении данные клетки начинают продуцировать повышенное количество гормонально-активных веществ.
Основное продуцируемое вазоактивное вещество — серотонин. Однако приливы чаще происходят в результате секреции калликреина. Это фермент (ускоритель), который участвует в образовании лизил-брадикинина. Далее этот полипептид превращается в брадикинин — один из самых мощных сосудорасширяющих веществ.
Другими компонентами карциноидного синдрома являются:
- диарея (связана с повышенной продукцией серотонина, который значительно увеличивает перистальтику (сокращение полых органов), оставляя меньше времени для всасывания жидкости в кишечнике);
- фиброзное поражений сердечной мышцы (особенно правых отделов, что приводит к недостаточности клапанов сердца);
- бронхоспазм.
Патогенез поражения сердечной мышцы и бронхоспазма сложен и включает активацию рецепторов серотонина 5-НТ2В.
При нахождении первичной опухоли в ЖКТ серотонин и калликреин распадаются в печени, и проявления карциноидного синдрома не возникают до тех пор, пока в печени не появляются метастазы, или же карциноидная опухоль не сопровождается печёночной недостаточностью (циррозом).
Карциноидные новообразования бронхолёгочной локализации могут провоцировать развитие карциноидного синдрома и без метастазов в печени. Данные различия связаны с особенностью кровоснабжения, при котором отток крови от органов ЖКТ происходит через печень и фильтруется в ней, а отток крови от органов грудной клетки происходит сразу в системный кровоток.
Классификация и стадии развития карциноида
Классификация карциноидов основана на оценке различных факторов.
I. По локализации
В зависимости от расположения первичной опухоли выделяют:
- карциноидные опухоли органов грудной клетки (лёгкие, бронхи, тимус) — составляют около 25% от общего количества опухолей НЭС;
- опухоли пищеварительной системы — составляют более 60% от общего количества опухолей НЭС.
II. По степени дифференцировки и потенциала злокачественности
| Степень дифференцировки (Grade) | Число митозов (на 10 репрезентативных полей зрения) | Индекс Ki-67, % |
|---|---|---|
| G 1 | Менее 2 | 2 и менее |
| G 2 | От 2 до 20 | От 3 до 20 |
| G 3 | Более 20 | Более 20 |
Сравнение классификаций ВОЗ 1980, 2000 и 2010 гг.
| 1980 год | 2000 год | 2010 год |
|---|---|---|
| Карциноид | Высокодифференцированная эндокринная опухоль | Нейроэндокринная опухоль G1 |
| Высокодифференцированная эндокринная карцинома | Нейроэндокринная опухоль G1 | |
| Низкодифференцированная эндокринная карцинома | Нейроэндокринная опухоль G2 | |
| Смешанная экзокринно-эндокринная карцинома | Нейроэндокринная опухоль G3 | |
| Псевоопухолевые поражения | Опухолеподобные поражения | Смешанная аденно-нейроэндокринная карцинома |
Опухоли ЖКТ подразделяются на:
- высокодифференцированные образования с доброкачественным течением или неопределённой степенью злокачественности;
- высокодифференцированные опухоли НЭС с низким потенциалом злокачественности;
- низкодифференцированные новообразования с высоким потенциалом злокачественности.
Опухоли бронхолёгочной локализации подразделяются на:
- типичный карциноид (низкий потенциал злокачественности);
- атипичный карциноид (средниё потенциал злокачественности);
- крупноклеточные нейроэндокринные карциномы (высокий потенциал злокачественности);
- мелкоклеточный рак лёгкого (крайне высокий потенциал злокачественности).
III. По функциональной активности
В зависимости от функциональной активности выделяют следующие карциноиды;
- функционирующие (выделяющие гормонально-актвиные вещества);
- нефункционирующие (бессимптомные).
Стадии злокачественности
По международной классификации онкологических заболеваний TNM происходит стадирование заболевания, оцениваются следующие показатели:
- T1-4 — размер и характеристики опухоли;
- N1-2 — поражение регионарных и отдаленных лимфоузлов;
- M0-1 — наличие метастазов (вторичного поражения здоровых тканей и органов).
Осложнения карциноида
Основной причиной развития осложнений является наличие длительно персистирующего карциноидного синдрома, который может вызывать следующие осложнения:
- Поражение сердечной мышцы и повышение риска развития сердечной недостаточности. Признаки поражения сердечной мышцы включают:
- усталость;
- одышку;
- плохую переносимость физической нагрузки.
- Кишечную непроходимость. При достижении крупных размеров первичной опухоли, расположенной в просвете кишечника, или же при сдавлении извне поражёнными лимфоузлами возможно развитие кишечной непроходимости. Симптомы обструкции кишечника включают тяжёлые, схваткообразные боли в животе и рвоту. Эта ситуация требует немедленной госпитализации в хирургическое отделение.
Опухоль кишечника - Карциноидный криз. При очень высоких концентрациях гормонально-активных веществ, которые вырабатываются опухолью в кровь, возможно развитие карциноидного криза. Он включает в себя:
- гипотензию (падение артериального давления);
- тахикардию (учащённое сердцебиение);
- аритмию;
- длительный прилив;
- затруднение дыхания;
- дисфункция ЦНС.
Диагностика карциноида
Первым и основным диагностическим приёмом является подробный сбор жалоб и анамнеза.
В связи с разнообразием синдромов болезнь может долгое время скрываться под маской других заболеваний, тем самым затрудняя постановку верного диагноза. Нефункционирующие опухоли довольно долго могут протекать без симптомов и зачастую обнаруживаются случайно.
После общеклинического обследования, включающего стандартные анализы крови, мочи, рентгенографию. При подозрении на наличие карциноидной опухоли врач прибегает к следующим лабораторным и инструментальным методам диагностики:
- оценка уровня хромогранина А в крови — маркера нейроэндокринных опухолей;
- оценка уровня 5-гидроксииндолуксусной кислоты (5-ГИУК) в суточной моче — продукт метаболизма серотонина;
- рентгенография с пероральным контрастным препаратом (внутрь);
- эзофагогастроскопия (ЭФГДС) с биопсией;
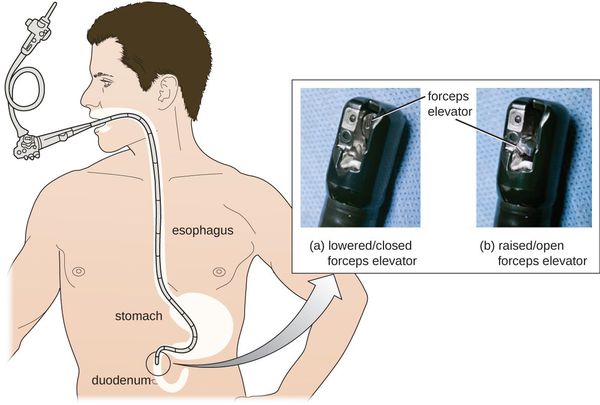
Эзофагогастроскопия (ЭФГДС) с биопсией
- колоноскопия с биопсией;
- капсульная эндоскопия;
- бронхоскопия с биопсией;
- УЗИ брюшной полости;
- МСКТ органов грудной клетки и брюшной полости с контрастным усилением;
- МРТ головного мозга;
- позитронно-эмиссионная томография (ПЭТ-КТ);
- радиоизотопная сцинтиграфия с аналогами соматостатина.
По данным вышеуказанных исследований, нацеленных на определение наличия опухоли и поиск её локализации, врачу необходимо выставить клиническую стадию заболевания и определить распространённость опухолевого процесса (наличие метастазов).
Основным диагностическим моментом после установления наличия опухоли является морфологическое исследование опухолевых тканей после выполнения биопсии или исследование удалённых тканей после операции. На основании этого исследования устанавливается гистологическая природа опухоли, степень злокачественности, поражение лимфоузлов и стадия заболевания. Всё это играет прямую роль в определении последующего лечения и прогноза заболевания.
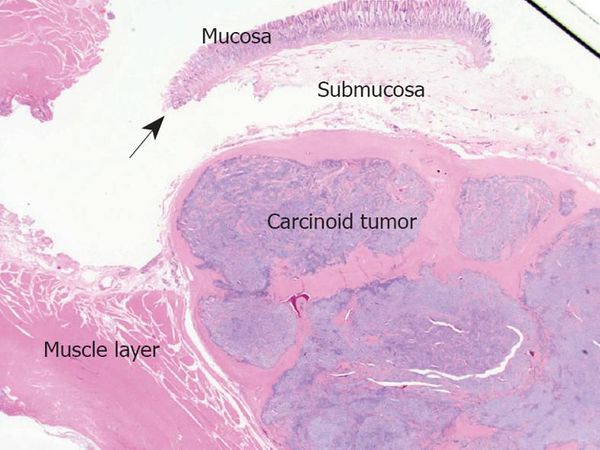
Морфологическое исследование ткани опухоли
Лечение карциноида
Схема лечения пациентов с карциноидными опухолями зависит от стадии заболевания и распространённости процесса.
Основными компонентами лечения являются хирургия, химиотерапия, лучевая и симптоматическая терапия.
Оперативное лечение
Хирургические операции при карциноидных опухолях выполняются при соблюдении основных онкологических принципов:
- радикализм (удаление злокачественной опухоли);
- абластика (предотвращение рецидива и метостазирования) ;
- лимфодиссекция (удаление лимфоузлов).
Возможные варианты хирургического лечения определяются размерами и локализацией опухоли, её морфологической картиной, наличием метастазов и осложнений основного заболевания.
Основная цель радикального лечения карциноидной опухоли — её удаление в пределах здоровых тканей. При локальном опухолевом процессе в пределах одного органа операция способна полностью избавить человека от заболевания, однако иногда для этого могут потребоваться большие по объему хирургические вмешательства с резекцией (удалением) нескольких органов.
При далеко зашедшем опухолевом процессе и распространении метастатических клеток по организму хирургическое лечение не приносит желаемого успеха. В данном случае требуется системный подход.
Химиотерапия
Этот метод предполагает лечение с помощью лекарственных препаратов и назначается после результатов морфологического исследования. Цель химиотерапии — подавление роста и уничтожение опухолевых клеток.
При приёме данных препаратов действующее вещество попадает непосредственно в кровь и наносит системное воздействие на все ткани организма (системная химиотерапия).
Существуют методики проведения региональной химиотерапии, когда препарат вводится в орган, полость или часть организма. Данный подход применятся для локального воздействия на поражённые ткани и используется в качестве компонента комбинированного лечения.
Лучевая терапия
Лучевая терапия — это метод лечения онкологических заболеваний с применением высокоэнергетических рентгеновских лучей (гамма-лучи). Он направлен на уничтожение опухолевых клеток и предотвращение их роста.
Такой метод леченя карциноидных опухолей проводится, если проведение оперативного лечения невозможно (тяжёлое общее состояние или обострение/декомпенсация хронических сопутствующих заболеваний может явится противопоказанием к выполнению операции и назначению химиотерапии), или при циторедуктивных вмешательствах (когда не удалось полностью удалить опухоль).
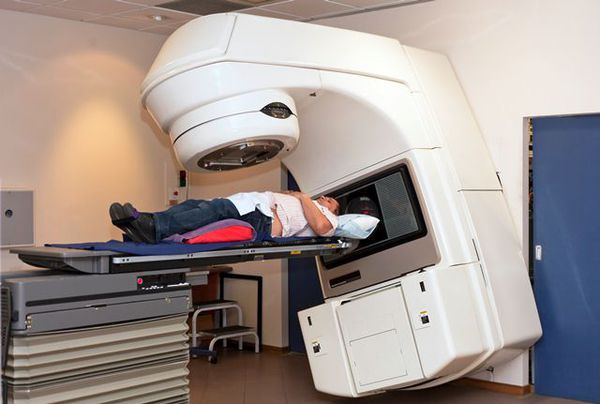
Лучевая терапия карциноида
Излучение возникает в результате работы медицинского линейного ускорителя (специальный медицинский прибор). Он располагается снаружи тела пациента и нацеливается на область локализации опухоли. Весь энергетический поток рентгеновского излучения воздействует на зону опухоли, разрушая её клетки.
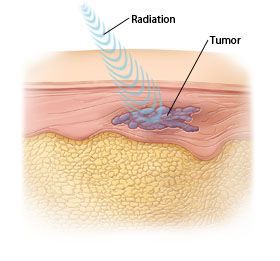
Принцип действия лучевой терапии
На сегодняшний день медицинская аппаратура и знания об этом методе лечения шагнули вперед. При правильном планировании процедуры эффект радиотерапии максимально нацелен на массу опухоли без значимого воздействия гамма-лучей на здоровые окружающие ткани.
Возможны различные модификации применения лучевой терапии в зависимости от способов доставки гамма-лучей к опухоли.
Помимо наружной лучевой терапии на сегодняшний день существуют методы воздействия на опухоль изнутри, с близкого расстояния, максимально минуя вредное воздействие на здоровые ткани.
При внутренней лучевой терапии (брахитерапия) используется радиоактивное вещество, которое помещается непосредственно в опухолевую массу или рядом с ней.
Симптоматическое лечение карциноидного синдрома
Отдельным компонентом лечения является лечение непосредственно карциноидного синдрома как проявления опухоли с целью повышения качества жизни и предотвращения осложнений.
Для подавления выработки повышенного количества гормонально-активных веществ применяются:
- аналоги соматостатина;
- α-интерфероны.
Эти препараты воздействуют на главное звено патогенеза, подавляя повышенную секрецию гормонов и тем самым смягчают клинические проявления болезни.
Результат хирургического лечения пациента с диагнозом «Нейроэндокринная опухоль (типичный карциноид)» легкого ассоциированный с АКТГ-эктопическим синдромом.
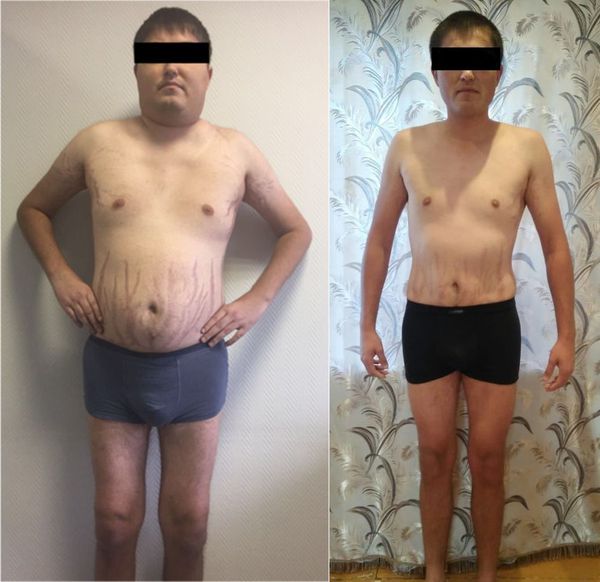
Фото до операции и спустя шесть месяцев после хирургического лечения
Прогноз. Профилактика
Прогноз заболевания относительно благоприятный при условии раннего выявления новообразования, отсутствия отдалённых метастазов и успешного радикального хирургического вмешательства.
Проанализировано, что у радикально оперированных больных 10-летняя безрецидивная выживаемость составляет 94%. Общая 5-летняя выживаемость всех карциноидных опухолей (независимо от локализации или стадии) колеблется в пределах от 70% до 80%.
Прогнозирование зависит от стадии заболевания. Лучшая 5-летняя выживаемость зарегистрирована при локализованной форме болезни и возможности радикального лечения (93%). В группе при распространённой форме с метастатическим поражением показатели значительно ниже — 20-30%. Наиболее высокие общие показатели 5-летней выживаемости наблюдаются у пациентов с карциноидной опухолью аппендикса и лёгких (95% и 80% соответственно) вследствие низкой скорости инвазивного роста и развития метастатической болезни.
При распространённых формах карциноида возможен летальный исход. Причинами гибели пацинетов в таком случае обычно являются:
- сердечная недостаточность, возникающая по причине поражения трикуспидального клапана;
- кишечная непроходимость в результате спаечного процесса в брюшной полости;
- раковая кахексия (крайняя степень истощения организма) или дисфункция различных органов (зачастую печени), связанные с отдалёнными метастазами.
Специфических профилактических мер по предупреждению карциноида не существует.
Список литературы
- Maroun J, Kocha W, Kvols L, et al. Guidelines for the diagnosis and management of carcinoid tumors. Part 1: The gastrointestinal tract. A statement from a Canadian National Carcinoid Expert Group // Curr Oncol. — 2006; 13(2): 67-76.
- Cunningham JL, Janson ET. The biological hallmarks of ileal carcinoids // European Journal of Clinical Investigation. — 2011; 41(12): 1353-60.
- Modlin IM, Lye KD, Kidd M. A 5-decade analysis of 13,715 carcinoid tumors // Cancer. — 2003; 97:934–959.
- Орлова Р.В., Новик А.В. Современные подходы лекарственного лечения генерализованных форм нейроэндокринных опухолей. Симптоматическая терапия синдромов при нейроэндокринных неоплазиях // Практическая онкология. — 2005. — Т. 6, № 4.
- Norton J.A., Fraker D.L., Alexander H.R. et al. Surgery to cure the Zollinger — Ellison syn-drome // New Engl. J. Med. — 1999. — Vol. 341. — P. 635.
- Taal BG, Visser O. Epidemiology of neuroendocrine tumours // Neuroendocrinology. — 2004; 80(1):3-7.
- Кубрышкин В.А., Кочатков А.В., Константинова М.М., Кригер А.Г. Нейроэндокринная неоплазия поджелудочной железы: терминология, классификации и стадирование // Хирургия. Журнал им. Н.И. Пирогова. — 2012. — № 6. — С. 4-8.