Семинома — злокачественная опухоль яичка, образованная из первичных (зародышевых) половых клеток, которые присутствуют в организме в период эмбриогенеза.
Опухоли, состоящие из первичных клеток половых желёз, называются герминогенными. В зависимости от строения и в связи с различными лечебными подходами герминогенные опухоли подразделяются на семиномы и несеминомные опухоли. Опухоли яичка, в том числе семиномы, относятся к редким опухолевым болезням и составляют не более 1-2 % от всех злокачественных образований у мужчин. Семинома встречается в трети случаев от от всех опухолей яичка. .
Заболевание значительно чаще, чем в среднем, распространено среди мужчин стран Северной Европы. В 2018 г. в России зарегистрировано 1480 новых случаев опухолей яичка и умерло по этой причине 330 (22 %) пациентов, что в несколько раз превышает летальность в странах Западной Европы (4 %) .
С возрастом доля семином по отношению к несеминомам значительно увеличивается . Наиболее часто герминогенные опухоли яичка встречаются в возрасте 20–45 лет: пик заболеваемости несеминомными опухолями яичка приходится на 20–25, а семиномой – 35–40 лет .
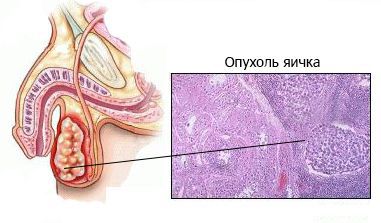
Опухоль яичка
Первые признаки семиномы: увеличение мошонки на стороне поражения яичка и случайное самостоятельное обнаружение «странного» уплотнения в нём. Увеличение яичка при опухоли, в отличие от воспаления, не сопровождается повышением температуры тела и болями в области поражённого яичка.
Семинома яичка — это наиболее «благодарный» рак, который на ранних стадиях поддаётся излечению в 98-99 % случаев . Пациенты с семиномой II–III стадии и высоким уровнем бета-субъединиц хорионического гонадотропина человека (>200 мМЕ/мл) имеют более неблагоприятный прогноз. Семиномы и несеминомы, возникающие в подростковом или молодом возрасте, часто метастазируют в другие органы .
Некоторые факторы в подростковом или взрослом возрасте считаются факторами риска возникновения семиномы. Так, пожарные и обслуживающий самолёты персонал, фермеры, контактирующие с хлорорганическими удобрениями, имеют повышенный риск развития семиномы. Исследования подтвердили связь семиномы с наличием контакта с хлорорганическими соединениями . Крипторхизм (неопущение яичка в мошонку) и операции по опущению яичка увеличивают риск развития семиномы в четыре раза .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы семиномы
Первые признаки семиномы: увеличение мошонки на стороне поражения яичка и случайное самостоятельное обнаружение «странного» уплотнения в яичке. Увеличение яичка при опухоли, в отличие от воспаления, не сопровождается повышением температуры тела и болями в области поражённого яичка.
Семинома, как и другие опухоли яичка, на ранних стадиях не сопровождается болями или другими неприятными субъективными симптомами. В связи с этим пациенты, как правило, длительное время не обращаются к врачу.
Чаще всего пациенты жалуются на безболезненное увеличение яичка, случайно выявленное в душе или при половом акте. Боль в яичке является более редким симптомом и, скорее всего, связана уже со значительным ростом опухоли. В тоже время регулярные боли в мошонке могут быть ранним признаком злокачественного новообразования и являются показанием для ультразвукового исследования, даже при отсутствии уплотнения, выявляемого при пальпации.
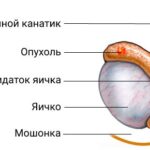
При осмотре у пациентов с семиномой отмечается асимметричность мошонки. Если опухоль распространённая, присутствует уплотнение самого яичка. Образование обычно имеет нечёткие бугристые контуры.
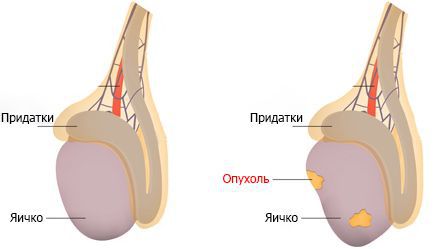
Увеличение яичка при раке
При заболевании появляются признаки интоксикации:
- лихорадка от 37,7 до 39 °С;
- потливость и утомляемость,
- анемия;
- гиперкальциемия (повышение кальция в крови), которая может проявляться возбуждённостью и раздражительностью.
Чем больше размер образования, тем сильнее выражены симптомы. Прогрессивное снижение массы тела и кашель являются признаками активного системного опухолевого процесса и требуют дополнительного обследования для выявления метастатических очагов .
Патогенез семиномы
Истинная причина развития семином, как и большинства опухолевых заболеваний, до сих пор не известна.
Семинома возникает в зародышевом эпителии семенных канальцев и является результатом повышенного бесконтрольного деления сперматогоний — незрелых стволовых клеток мужских половых желёз. Наиболее вероятным пусковым фактором патогенеза развития неактивной (ранней) формы семиномы является генетическая нестабильность, или нарушение цепей ДНК. Дальнейшие генетические перестройки, ведущие к повреждению короткого плеча 12 хромосомы, инициируют переход семиномы в активную форму. При семиноме часто встречаются нарушения 7, 15, 19 и X-хромосомы .
По последним данным, причиной возникновения семиномы могут быть гормональные нарушения в процессе синтеза половых гормонов, в том числе при поступлении с пищей фитоэстрогенов . Вероятно, заболевание развивается как карцинома in situ (злокачественная опухоль на начальных стадиях развития) в период внутриутробного развития.
Факторами, ассоциированными с возникновением герминогенных опухолей, являются крипторхизм (неопущение яичка в мошонку, риск повышается в 5–10 раз), бесплодие (риск повышается в 10–20 раз), синдром тестикулярной дисгенезии (нарушение эмбрионального развития репродуктивных органов), наличие герминогенной опухоли у родственника первой степени родства (риск повышается в 5–10 раз) . Всё перечисленное относится к теории синдрома яичкового дисгенеза (Testicular Dysgenesis syndrome, TDS). Эти состояния формируются при развитии плода и являются факторами риска, приводящими к возникновению рака яичка.
В последние 20 лет семинома выявляется всё чаще. Увеличение заболеваемости, в первую очередь, связано с развитием ранней диагностики рака яичка с помощью опухолевых маркеров. Более чем у 10 % больных семиномой в детстве была проведена операция по низведению яичка по причине крипторхизма .
Риск развития семиномы у этих людей повышен в течении всей жизни. У пациентов с трисомией по 21 хромосоме вероятность развития семиномы возрастает в 50 раз .
Классификация и стадии развития семиномы
Существует гистологическая и клиническая классификации семиномы .
По гистологической классификации выделяет четыре категории семиномы:
- классическая;
- сперматоцитарная (из предшественника мужской половой клетки);
- семинома с синтиоцитотрофобластными клетками (клетки, формирующие плаценту);
- семинома с высоким митотическим индексом (агрессивный вариант).
Различия между типами семиномы для клинициста большого значения не имеет и указывают лишь на период генетической закладки дефекта.
Сперматоцитарная является редкой и чаще встречается у пожилых людей. Характеризуется крайне благоприятным прогнозом течения.
Синтиоситотрофобластная семинома сопровождается повышением уровня бета-хорионического гонадотропина человека (ХГЧ).
Семинома с высоким митотическим индексом (агрессивностью более трёх) не имеет чёткой тканевой и клеточной структуры и характеризуется наиболее агрессивным течением, хотя не все исследования подтверждают это.
Важнейший фактор для выбора эффективного лечения при семиноме — это правильное определение клинической стадии заболевания. В клиническую классификацию включены четыре основных фактора:
- Первичная опухоль (Т) — показатель, характеризующий состояние опухоли в поражённом органе.
- Лимфатическое поражение (N) — степень вовлечения регионарных лимфатических узлов. Для яичка регионарные лимфатические узлы располагаются в забрюшинном пространстве.
- Метастазы в другие органы (M) — распространение процесса в другие системы и органы.
- Маркеры сыворотки крови (S) — показатель, объединяющий три диагностических маркера крови: альфа-фетопротеин (АФП), бета-хорионический гонадотропин (ХГЧ) и лактатдегидрогеназу (ЛДГ).
Таблица 1. Характеристика клинических факторов для оценки степени распространённости процесса (по системе TNM)
| Аббревиатура | Степени распространённости |
|---|---|
| Первичная опухоль (Т) | |
| ТХ | Первичная опухоль не может быть оценена или выявлена |
| T0 | Нет данных о наличии первичной опухоли |
| Tis | Внутритубулярная неоплазия |
| T1 | Опухоль ограничена яичком и его придатком или опухолевое вовлечение только в белочную оболочку |
| T2 | Опухоль выходит за пределы белочной оболочки с распространением на влагалищную оболочку. |
| T3 | Опухоль распространяется на семенной канатик |
| T4 | Опухоль распространяется на мошонку |
| Лимфатическое поражение (лимфатические узлы, ЛУ) (N) | |
| NX | Вовлечение в процесс регионарных ЛУ не может быть оценено |
| N0 | ЛУ не поражены |
| N1 | Метастазы в один или несколько ЛУ менее 2 см в диаметре. |
| N2 | Метастазы в ЛУ более 2, но менее 5 см |
| N3 | Метастазы в ЛУ по наибольшему измерению более 5 см |
| Метастазы в другие органы (M) | |
| MX | Распространение на системы и органы не может быть оценено |
| M0 | Нет поражения |
| M1 | Удалённых метастазов нет |
| M1a | Метастазы в нерегионарных лимфатических узлах или лёгких |
| M1b | Метастазы в других органах |
| Маркеры сыворотки крови (S) | |
| S0 | Нормальный уровень сывороточных маркеров |
| SX | Нет сведений о величине сывороточных маркеров |
| S1 | ЛДГ не превышает норму в 1,5 раза, ХГЧ менее 5000, АФП менее 1000 |
| S2 | ЛДГ от 1,5 до 10 раз выше нормы, ХГЧ от 5000 до 50000, АФП от 1000 до 10000 |
| S3 | ЛДГ выше нормы в 10 раз, ХГЧ более 50000, АФП более 10000 |
В зависимости от степени выраженности каждого из четырёх факторов, представленных в таблице, формируется стадия болезни. Стадия семиномы играет определяющую роль для построения прогноза болезни и для выбора оптимальной тактики лечения. Стадирование опухолей яичка осуществляется в соответствии с классификацией TNM AJCC/UICC (American Joint Committee on Cancer & Union for International Cancer Control) 8-го пересмотра (2017 г.).
Таблица 2. Стадии семиномы в зависимости от выраженности факторов системы TNM
| Стадия | Первичная опухоль (Т) | Регионарные ЛУ (N) | Метастазы (М) | Сывороточные маркеры (S) |
|---|---|---|---|---|
| 0 | pTis | N0 | M0 | S0 |
| I | pT1–4 | N0 | M0 | SX |
| IA | pT1 | N0 | M0 | S0 |
| IB | pT2 | N0 | M0 | S0 |
| IB | pT3 | N0 | M0 | S0 |
| IB | pT4 | N0 | M0 | S0 |
| IS | любая pT/TX | N0 | M0 | S1-3 |
| II | любая pT/TX | N1-3 | M0 | SX |
| IIA | любая pT/TX | N1 | M0 | S0 |
| IIA | любая pT/TX | N1 | M0 | S1 |
| IIB | любая pT/TX | N2 | M0 | S0 |
| IIB | любая pT/TX | N2 | M0 | S1 |
| IIC | любая pT/TX | N3 | M0 | S0 |
| IIC | любая pT/TX | N3 | M0 | S1 |
| III | любая pT/TX | любая N | M1 | SX |
| IIIA | любая pT/TX | любая N | M1a | S0 |
| IIIA | любая pT/TX | любая N | M1a | S1 |
| IIIB | любая pT/TX | N1-3 | M0 | S2 |
| IIIB | любая pT/TX | любая N | M1a | S2 |
| IIIC | любая pT/TX | N1-3 | M0 | S3 |
| IIIC | любая pT/TX | любая N | M1a | S3 |
| IIIC | любая pT/TX | любая N | M1b | любая S |
Как видно из таблицы, для семиномы характерно вариабельное клиническое течение. Для подбора оптимального метода лечения важна точная и своевременная диагностика.
Осложнения семиномы
При распространении опухоли развивается интоксикация и воспаление яичка и его придатка. На фоне этих осложнений пациент теряет вес.
Паранеопластический синдром или синдром опухолевой интоксикации вызван «отравлением» организма злокачественными клетками. Проявляется анемией, гиперкальциемией (высоким уровнем кальция в крови), повышением маркера интоксикации лактатдегидрогеназы (ЛДГ). Адекватное лечении семиномы приводит к устранению синдрома .
Воспаление яичка и придатка яичка на стороне поражения. Развитие опухоли нарушает кровоснабжение яичка и придатка. Это приводит к воспалению, в особенности при наличии хронических инфекций. Пациенты жалуются на высокую температуру тела, выраженные боли в области яичка, «горячую кожу» мошонки. Как правило, излечение наступает после приёма антибиотиков .
Диагностика семиномы
Осмотр онкологом или онкоурологом — первый шаг в диагностике рака яичка. Тщательный осмотр позволит выявить изменения как в области яичка, так и в общем состоянии пациента . Любое уплотнение ткани яичка следует рассматривать как злокачественную опухоль, пока не доказано обратное.
При обнаружении опухоли врач направляет пациента на ультразвуковое исследование (УЗИ), где можно увидеть глубину поражения, сосудистую активность, вовлечённость регионарных лимфатических узлов.
УЗИ органов малого таза
При некоторых подозрительных образованиях в яичке рекомендуется проведение биопсии.
Крайне важным для диагностики и стадирования герминогенных опухолей яичка является исследование сывороточных маркеров: альфа-фетопротеина, бета-субъединицы хорионического гонадотропина человека и лактатдегидрогеназы. Данные показатели очень информативны и входят в систему классификации стадий опухолей яичка, являясь маркерами опухоли. Они показывают потенциальную степень распространённости и активности процесса, а также используются для оценки динамики лечения болезни. Уровень опухолевых маркеров необходимо определить перед орхфуникулэктомией (хирургической операции по удалению семенного канатика и яичка) и затем еженедельно после её выполнения, вплоть до нормализации показателей.
Обязательными исследованиями является компьютерная томография (КТ) органов грудной клетки, брюшной полости и забрюшинного пространства с контрастным усилением. Тем не менее, в 15-20 % случаев данная методика «пропускает» увеличение забрюшинных лимфатических узлов.
Компьютерная томография (КТ)
Позитронно-эмиссионная томография (ПЭТ-КТ) не относится к стандартным дополняющим диагностическим процедурам, однако она может быть полезна для выявлении остаточных масс после химиотерапии (динамическая диагностика) .
Около 70–80 % всех форм семином диагностируют уже в I стадии заболевания .
Лечение семиномы
В основе лечения герминогенных опухолей лежит химиотерапия с включением цисплатина и этопозида, излечивающая подавляющее большинство пациентов даже при наличии отдалённых метастазов.
Своевременное начало лечения и соблюдение сроков между циклами химиотерапии напрямую влияют на ожидаемую продолжительность жизни пациентов. Согласно данным рекомендаций NCCN (National Comprehensive Cancer Network), лечение выбирается в зависимости от общесоматического статуса и стадии заболевания . Главная цель в лечении семиномы — продление жизни пациентов на десятки лет.
Перед началом лечения врач обсуждает с пациентом вопрос криоконсервации спермы.
Стадия 0
Carcinoma in situ (CIS), маркеры не увеличены.
Лечение может не требоваться до тех пор, пока не выявлена активность опухоли. Диагноз устанавливается с помощью биопсии. Если маркеры крови увеличены, то стадия уже не является нулевой. В таком случае необходимо искать причину повышения маркеров, например, опухоли в других органах.
Диагноз обязательно должен быть подтверждён гистологическим исследованием, позволяющим выделить морфологический тип опухоли.
Лечение других стадий семиномы всегда начинается с хирургического этапа — радикальной орхифуникулэктомии. Оно включает в себя удаление семенного канатика и яичка под общим наркозом.
После проведения радикальной орхифуникулэктомии без дальнейшего лечения заболевание прогрессирует у 10–20 % пациентов. В основном это связано с проникновением метастазов в забрюшинные лимфатические узлы .
Ниже представлены методы дальнейшего лечения, в зависимости от стадии семиномы.
Стадия I
- Активное динамическое наблюдение в течение 10 лет. Особое внимание следует уделить первым двум годам, поскольку это промежуток повышенного риска рецидива. Наблюдение должен проводить онкоуролог или онколог. Ведение пациентов после лечения семиномы врачами урологами не допускается.
- Монотерапия препаратом платины «Карбоплатином».
- Лучевая терапия — семинома к ней крайне чувствительна. Однако метод чаще применяют на запущенных стадиях болезни из-за потенциального риска серьёзных побочных явлений.
Стадия II A:
- Лучевая терапия.
- Химиотерапия препаратами Блеомицин — (B)leomycin, Этопозид — (E)toposide, Цисплатин — (P)latinol (BEP) или Этопозид и Цисплатин (EP).
Стадии II B and C:
- BEP или EP.
- Лучевая терапия, если поражённые лимфатические узлы менее 3 см.
Стадия III
- BEP или EP.
Ведение больных после лечения столь же важно, как и сама терапия — своевременное выявление рецидива или метастазов повышает вероятность благоприятного прогноза. Наблюдение после лечения проводится с помощью маркеров крови и компьютерной томографии.
Если опухоль на фоне лечения растёт, то может быть проведена ПЭТ-КТ (позитронно-эмиссионная томография). Метод позволит принять решение о хирургическом удалении оставшихся после химиотерапии опухолевых масс .
Осложнения, связанные с проведением химиотерапии, развиваются у трети пациентов. У 10 % пациентов через 8-10 лет после лучевого лечения появляются желудочно-кишечные стриктуры (сужения) .
Противоопухолевая терапия оказывает отрицательное воздействие на все системы организма. Важнейшими из поздних осложнений терапии являются вторичные опухоли, сердечно-сосудистые заболевания, лёгочные нарушения, половая дисфункция, нейротоксичность и феномен Рейно, ототоксичность, хроническая усталость. Феномен Рейно – это патологическое состояние, характеризующееся резким спазмом периферических сосудов, расстройством трофики (клеточного питания) и появлением боли в области кистей и стоп.
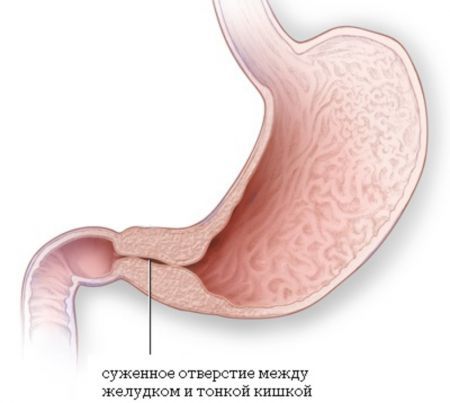
Желудочно-кишечные стриктуры
Прогноз. Профилактика
В большинстве случаев прогноз после лечения семиномы благоприятный. Так, пациенты с локализованными формами излечиваются в 95-97 % случаев . Лечение распространённых форм также эффективно, но требует больше времени.
Прогностические группы при семиномах и несиминомах .
Благоприятный прогноз — 56 % пациентов, 5-летняя общая выживаемость — 92 %
- любая локализация первичной опухоли;
- отсутствие внелёгочных висцеральных (относящихся к внутренним органам) метастазов;
- нормальный уровень АФП, любые значения β-ХГЧ и ЛДГ.
Промежуточный прогноз — 28 % пациентов, 5-летняя общая выживаемость — 80 %.
- любая локализация первичной опухоли;
- наличие внелегочных висцеральных метастазов .
Неблагоприятный прогноз — 16 % пациентов, 5-летняя общая выживаемость — 48 %. Прогноз относится к несеминомам. Варианта неблагоприятного прогноза для семиномы не предусмотрено.
Главная задача для специалистов неонкологического профиля — выделить группы повышенного риска. К ним относятся:
- пациенты с крипторхизмом и проведённой операцией по опущению яичка;
- лица с жалобами на болезненность или изменение яичка в возрасте от 15 до 35 лет;
- фермеры, имеющими контакт с хлорсодержащими пестицидами;
- пожарные;
- персонал, обслуживающий самолеты.
Профилактические осмотры и диспансеризация увеличивают шансы ранней диагностики рака яичка, в том числе семиномы. Лицам с повышенным риском развития семиномы рекомендовано регулярное обследование, в первую очередь, следует сдавать анализ на онкомаркеры крови. Также выявить опухоль на ранних стадиях поможет самообследование яичка.
Список литературы
- Faouzi S., Ouguellit S., Loriot Y. Stage 1 germ-cell tumour. // Bull Cancer, 2019; 106 (10): 887-895.ссылка
- Stephenson A., Eggener S. E., Bass E. B. Diagnosis and Treatment of Early Stage Testicular Cancer: AUA Guideline. // J. Urol., 2019; 202 (2): 272-281. ссылка
- Banna G. L., Nicolai N., Palmieri G., et al. Recommendations for surveillance and follow-up of men with testicular germ cell tumors: a multidisciplinary consensus conference by the Italian Germ cell cancer Group and the Associazione Italiana di Oncologia Medica. // Crit. Rev. Oncol. Hematol, 2019; 137: 154-164.ссылка
- Tourne M., Radulescu C., Allory Y. Testicular germ cell tumors: Histopathological and molecular features. // Bull Cancer, 2019; 106 (4): 328-341. ссылка
- Alsdorf W., Seidel C., Bokemeyer C., Oing C. Current pharmacotherapy for testicular germ cell cancer. // Expert Opin Pharmacother, 2019; 20 (7): 837-850. ссылка
- Murez T., Fléchon A., Savoie P. H., Rocher L., Camparo P., Morel-Journel N., Ferretti L., Sèbe P., Méjean A. Recommandations françaises du Comité de Cancérologie de l’AFU — Actualisation 2018—2020: tumeurs germinales du testicule French ccAFU guidelines — Update 2018—2020: Testicular germ cell tumors. // Prog. Urol., 2018; 28 (12S): S147-S164.ссылка
- Juan D. Cedeno, Dawn E. Light, Stephen W. Leslie. Testicular Seminoma // StatPearls Publishing, 2020. ссылка
- Batool A., Karimi N., et al. Testicular germ cell tumor: a comprehensive review. // Cell. Mol. Life Sci, 2019; 76 (9): 1713-1727. ссылка
- Chieffi P., De Martino M., Esposito F. New Anti-Cancer Strategies in Testicular Germ Cell Tumors. // Recent Pat Anticancer Drug Discov, 2019; 14 (1): 53-59.ссылка
- Schriefer P., Hartmann M., Oechsle K., et al. Positron emission tomography in germ cell tumors in men: Possibilities and limitations. // Urologe A., 2019; 58 (4): 418-423.ссылка
- Nestler T., Baunacke M., Dräger D, et al. Testicular cancer guideline adherence and patterns of care in Germany: A nationwide survey. // Eur J Cancer Care (Engl), 2019; 28 (1): e12917ссылка
- Leveridge M. J., Siemens D. R., Brennan K., et al. Temporal trends in management and outcomes of testicular cancer: A population-based study. // Cancer, 2018; 124 (13): 2724-2732. ссылка
- Version 3.2020, 05/12/20 © 2020 National Comprehensive Cancer Network® (NCCN®).
- Трякин А. А., Гладков О. А., Матвеев В. Б., Проценко С. А., Тюляндин С. А., Федянин М. Ю. Практические рекомендации по лекарственному лечению герминогенных опухолей у мужчин // Злокачественные опухоли: Практические рекомендации RUSSCO, 2017 (том 7).
- Judd W. Moul, et al. Complications of Therapy for Testicular Cancer // The Journal of Urology, 1989, P. 1491-1496.ссылка
- Giovanni Rosti, Ornella Carminati. Распространенные ошибки диагностики и лечения опухолей яичка // Практическая онкология, Т13. — №3, 2012. — С. 166-171.
- Staging testicular cancer // Canadian cancer society 2016. Accessed on February 29, 2016.
- Андреева Ю. Ю., Франк Г. А. Опухоли яичка. Морфологическая диагностика и генетика. // РМАПО, 2011.
- Вильям Г. Джонс. Рак яичка: эпидемиология, этиология, биология и факторы риска, 2000. РосОнкоВеб.
- Осипов Ю. С. Большая Российская энциклопедия в 30 т. — М.: Большая Российская энциклопедия, 2008. – 783 с.
- Rob H. A. Verhoeven, Henrike E. Karim-Kos, Jan Willem W. Coebergh, Mirian Brink, Simon Horenblas, Ronald de Wit & Bart A. L. M. Kiemeney. Markedly increased incidence and improved survival of testicular cancer in the Netherlands, Acta Oncologica, 53:3, 342-350, 2014.ссылка
- Герминогенные опухоли у мужчин. Клинические рекомендации Минздрава РФ, 2020.
- Трякин А.А., Гладков О.А., Матвеев В.Б., Проценко С.А., Тюляндин С. А., Федянин М. Ю. Герминогенные опухоли у мужчин. // Практические рекомендации по лечению злокачественных опухолей Российского общества клинической онкологии.
- Бурова Е. А., Буланов А. А., Трякин А. А. и др. Лечение семиномы яичка I стадии // Онкоурология, 2010.