Ожирение – это избыточное накопление жировой ткани. Оно создаёт эстетические, психологические и социальные проблемы у детей и подростков и нарушает работу всех систем организма. Прежде всего страдают сердечно-сосудистая, эндокринная и репродуктивная системы. Ухудшается пищеварение, работа печени и почек, состояние суставов. У детей с лишним весом впоследствии развиваются более тяжёлые формы ожирения, чем у пациентов, у которых это заболевание возникло во взрослом возрасте .
Ожирение у детей
Распространённость детского ожирения
Число детей с ожирением растёт с каждым годом. По данным ВОЗ на 2010 год, более 40 миллионов детей до 5 лет имеют избыточную массу тела. При этом их количество каждые 30 лет увеличивается вдвое. Предполагается, что в 2025 году ожирением будет страдать 72 миллиона детей .
В России, по данным разных авторов, 5,5−11,8 % детей и подростков и 30−35 % школьников имеют избыточный вес . В нашей стране ожирением чаще страдают мальчики, чем девочки:
- мальчики: избыточная масса тела — 11 %, ожирение — 3 %;
- девочки: 7,7 % и 1,6 % соответственно .
Причины ожирения у детей
Ожирение развивается при генетической предрасположенности в сочетании с перинатальными, экологическими, психосоциальными и диетическими факторами. Однако основная причина ожирения состоит в том, что ребёнок потребляет больше калорий, чем затрачивает энергии.
Факторы, влияющие на развитие ожирения:
- Генетические:
- Моногенные — прежде всего вызванные мутацией гена лептина или его рецептора. Гормон лептин регулирует энергетический обмен. Если его концентрация снижена, то развивается ожирение, в том числе морбидная форма в младенческом или раннем детском возрасте. При такой форме ожирения масса тела ребёнка в два раза превышает норму, что затрудняет работу внутренних органов.
- Полигенные — каждая отдельная мутация влияет слабо и лишь предопределяет развитие ожирения.
- Генетические синдромы и редкие хромосомные аномалии. Чаще проявляются ранними тяжёлыми формами ожирения в сочетании с другими патологиями. Распространённой причиной развития генетического ожирения у детей является синдром Прадера — Вилли. При этом заболевании, помимо ожирения, у ребёнка увеличен череп, понижен мышечный тонус, нарушена выработка половых гормонов. Также возникает задержка физического и психомоторного развития и апноэ сна.
- Перинатальные:
- Курение матери. Дети женщин, курящих во время беременности, часто рождаются с низкой массой тела. При дефиците веса плода нарушается закладка β-клеток поджелудочной железы, что впоследствии повышает риск развития ожирения. Чем больше сигарет выкуривает мать, тем сильнее этот эффект .
- Длительная гипергликемия из-за сахарного диабета, инсулинорезистентности или ожирения матери повышает риск развития инсулинорезистентности у ребёнка.
- Искусственное вскармливание. Дети, которые находились на грудном вскармливании семь и более месяцев, на 20 % реже страдают ожирением . Вероятно, это связано с оптимальным содержанием пищевых веществ в грудном молоке, а также с наличием в нём лептина и грелина — гормонов, влияющих на рост жировых клеток.
- Преждевременные роды и недоношенность.
- Экологические — к ожирению приводит растущее потребление рафинированных сахаров и жиров в сочетании с гиподинамией.
- Социально-экономические — дешёвая пища содержит больше углеводов, поэтому дети из малообеспеченных семей чаще страдают ожирением.
- Гормональные — к ожирению могут приводить эндокринные нарушения, такие как гипотиреоз, инсулинорезистентность, гиперкортицизм (избыток гормонов надпочечников). Наиболее частой причиной ожирения в подростковом возрасте является пубертатно-юношеский диспитуитаризм — дисфункция гипоталамо-гипофизарной системы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ожирения у детей
На начальной стадии многие родители не замечают ожирения у ребёнка, особенно у детей 1−2 лет жизни. Многим даже нравится, что их малыш такой пухленький, весь в «перетяжечках».
Родителям следует насторожиться, если прибавка в весе превышает средние для возраста значения. Их можно рассчитать с помощью специальных формул и таблиц (см. раздел «Диагностика»).
Ожирение у ребёнка до двух лет называется паратрофией. Она сопровождается характерным внешним видом: широкой грудной клеткой, узкими лопатками, толстой и короткой шеей. У ребёнка снижен тонус мышц, возникают аллергические реакции, дисбактериозы и запоры .
Когда ребёнок взрослеет и начинает общаться с другими детьми, симптомы ожирения становятся более заметными. Он крупнее сверстников, его лицо, живот, бёдра, руки и ноги полные. Дети максимально накапливают жир до одного года, в 5−7 лет и в подростковом возрасте.
None
При избыточном весе ребёнок не может наравне с другими детьми участвовать в подвижных играх и заниматься спортом. Он быстро устаёт, у него раньше возникает одышка и мышечная слабость. Это вызывает психологические проблемы и трудности с адаптацией в детском коллективе. Ребёнок не может завести друзей, не хочет идти в детский сад или школу, играет в одиночестве и придумывает виртуального друга. В итоге у него возникают психосоциальные нарушения .
У подростков при ожирении вес растёт скачкообразно. Он может быть в норме либо незначительно превышать её до 10–13 лет, но с 11–13 лет за 3–8 месяцев резко увеличивается. У девочек при этом раньше, чем у сверстниц, развиваются вторичные половые признаки. При достижении критического веса в 42–47 кг возникает первая менструация.
У мальчиков половое развитие соответствует возрастной норме. У них может возникать задержка полового развития, которая потом восстанавливается. Мальчики чаще высокого роста, у них преобладает феминный тип ожирения — жир откладывается на груди, грудные железы увеличиваются.
Из-за резкого увеличения объёмов тела у подростков на коже бёдер, живота и ягодиц могут появиться розовые стрии — растяжки.
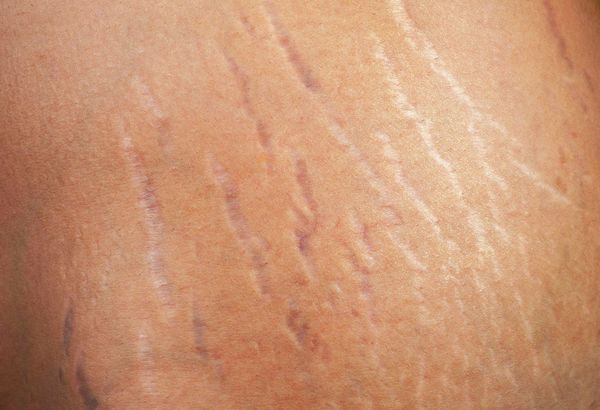
Розовые стрии
Если ожирение вызвано нарушением функций гипоталамуса, то подростки выглядят старше своих лет.
Патогенез ожирения у детей
Жировая ткань формируется к четвёртому месяцу развития эмбриона и состоит преимущественно из жировых клеток — адипоцитов. Они развиваются из преадипоцитов и дифференцируются на белую и бурую жировую ткань под влиянием инсулина, циклического аденозинмонофосфата и глюкокортикоидов.
Каждый из этих факторов влияет на развитие жировой ткани по-разному: инсулин увеличивает количество адипоцитов и накопление в них липидов, а глюкокортикоиды способствуют отложению висцерального жира, который окружает органы брюшной полости. Развитие жировой ткани подавляют провоспалительные факторы и факторы роста, например тромбоцитарный и др.
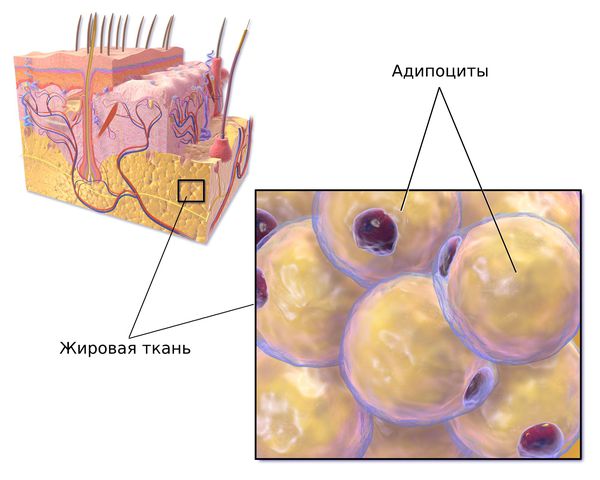
Жировая ткань
В норме у грудных детей преобладает бурая жировая ткань, которая помогает младенцу приспособиться к изменившимся условиям. Окислительная способность митохондрий бурого жира в 20 раз больше, чем белого . Митохондрии — органоиды в клетках, ответственные за превращение органических веществ из пищи в энергию для тела. Также в бурой жировой ткани содержится больше капилляров. В результате бурый жир выделяет больше тепла. Соотношение бурого и белого жира меняется к 5–7 годам, у взрослых преобладает белая жировая ткань.
Как происходит накопление жира
Жирные кислоты образуются из триглицеридов под действием фермента липопротеинлипазы, а их захват адипоцитами из плазмы происходит с помощью специфических переносчиков. Кроме того, глюкоза и другие углеводы превращаются в жир при активном участии инсулина. В норме 1/3 поступающей с пищей глюкозы превращается в жир организма, а при ожирении — до 2/3.
При накоплении жира в адипоците он увеличивается и развивается гиперпластическое ожирение. В возрасте до 2-х лет, а также с 10 до 16 лет адипоциты способны делиться и может развиться гипертрофическое ожирение — оно связано с увеличением числа жировых клеток. В другие периоды они делятся, только если количество жира в них превышает нормальные физиологические значения в 10 раз .
Влияние гормонов на набор веса
На процессы накопления и высвобождения жирных кислот и триглицеридов влияют гормоны. Важнейшим из них, усиливающим накопление жира, является инсулин. Под его влиянием захват и накопление жирных кислот в жировой ткани увеличивается, а высвобождение уменьшается.
Инсулинорезистентность практически всегда сопровождает ожирение. При ней уровень инсулина значительно повышен. Свободные жирные кислоты, количество которых увеличивается при висцеральном ожирении, препятствуют связыванию инсулина печенью и усиливают инсулинорезистентность и гиперинсулинемию .
Инсулинорезистентность — это состояние, при котором клетки организма перестают правильно реагировать на инсулин. В результате поджелудочная железа, чтобы снизить уровень сахара в крови, вырабатывает его ещё больше. Это приводит к высокому уровню инсулина в крови — гиперинсулинемии.
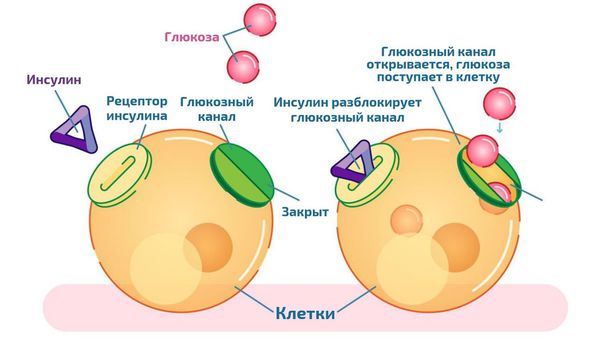
Влияние инсулина на транспорт глюкозы
Расщепление жиров усиливают адреналин, норадреналин, соматотропный гормон и адренокортикотропный гормон.
Вкусная пища вызывает чувство удовольствия из-за высвобождения дофамина, что усиливает аппетит. Кроме того, в гипоталамусе содержатся два пула нейронов, один из которых стимулирует аппетит, а другой его подавляет и не даёт накапливать избыточный жир.
Эти нейроны через нейромедиаторы орексины получают информацию о текущем энергетическом балансе. К орексинам относятся лептин, адипонектин, грелин, резистин и др. У детей в препубертатный период количество лептина значительно увеличивается и достигает максимума в период полового созревания .
Классификация и стадии развития ожирения у детей
Виды ожирения в зависимости от вызвавших его причин:
- Простое, или конституционально-экзогенное. Иногда этот вид ожирения называют идиопатическим, то есть возникающим без видимых причин и патологических состояний. Простое ожирение связано с избыточным потреблением питательных веществ и недостаточным расходованием энергии. Однако важную роль в развитии ожирения играет генетическая предрасположенность.
- Гипоталамическое — возникает при опухолях в гипоталамусе, после лучевой терапии опухолей головного мозга и гемобластозов, травмах ствола мозга и т. д. Гипоталамус контролирует чувство голода и насыщения, потребление пищи и энергетический обмен. При поражении его отделов вес быстро и неуклонно растёт и развивается ожирение. Обычно этот процесс сопровождается усилением аппетита, но может протекать и без него.
- Ожирение при нейроэндокринных заболеваниях, таких как гиперкортицизм, гипотиреоз, сахарный диабет первого и второго типа и др.
- Ятрогенное — вызвано приёмом медикаментов, например глюкокортикоидов, психотропных средств и антидепрессантов.
- Моногенное — развивается из-за мутации генов лептина и его рецепторов, рецепторов нейротрофического фактора и др.
- Синдромальное — возникает при хромосомных аномалиях и генетических синдромах .
Таким образом, можно выделить:
- первичное ожирение — связанное с избыточным питанием на фоне недостаточной физической активности;
- вторичное — следствие эндокринной патологии, генетических аномалий, приёма лекарств и других внутренних и внешних причин.
Виды ожирения в зависимости от места отложения жира:
- абдоминальный тип — жир концентрируется в верхней части тела, особенно в брюшной области;
- периферический — жировая ткань распределяется равномерно;
- гиноидный — жировая ткань откладывается на бёдрах и ягодицах;
- андроидный — на животе, груди и спине.
Гиноидный или андроидный типы ожирения развиваются у детей не ранее препубертатного периода (7–13 лет).

Гиноидный или андроидный типы ожирения
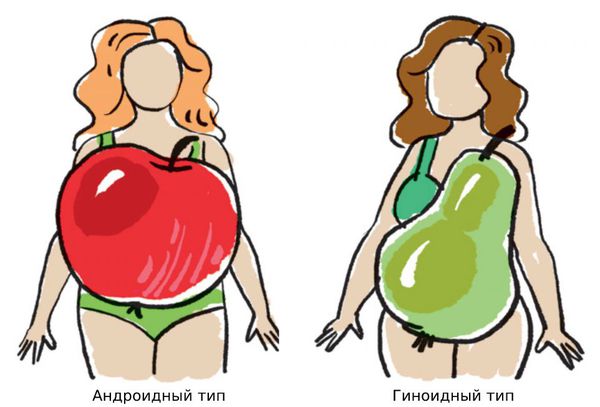
Гиноидный или андроидный типы ожирения
Степени ожирения
Ожирение у детей, как и у взрослых, подразделяется на четыре степени. Степень детского ожирения определяется по величине стандартных отклонений индекса массы тела (SDS ИМТ).
Степени ожирения у детей:
- 1 степень SDS ИМТ – 2–2,5;
- 2 степень SDS ИМТ – 2,6–3,0;
- 3 степень SDS ИМТ – 3,1–3,9;
- 4 степень (морбидное) SDS ИМТ – 4,0 и более.
Морбидное ожирение — значительный избыток жировой ткани, сопровождающийся серьёзными осложнениями со стороны всех органов и систем организма.
Осложнения ожирения у детей
- нарушения углеводного обмена;
- неалкогольная жировая болезнь печени;
- артериальная гипертензия;
- бронхиальная астма;
- желчнокаменная болезнь;
- дислипидемия;
- патологии репродуктивной системы как у мальчиков, так и у девочек;
- нарушения опорно-двигательного аппарата;
- синдром апноэ.
Нарушения углеводного обмена
Жировая ткань производит вещества, которые влияют на чувствительность тканей к инсулину. К ним относятся интерлейкин-6, фактор некроза опухоли, ангиотензин, лептин, свободные жирные кислоты и др . Совокупное их воздействие, прямо или опосредованно, приводит к инсулинорезистентности и гиперинсулинемии.
Инсулин снижает высвобождение свободных жирных кислот и глицерина из адипоцитов и усиливает липогенез — процесс, при котором глюкоза и другие вещества из углеводов пищи превращаются в организме в жирные кислоты. Жировая ткань становится нечувствительна к инсулину. В результате усиливается расщепление жиров, и в кровоток, преимущественно ведущий к печени, выделяется избыток свободных жирных кислот.
В печени эти кислоты препятствуют связыванию инсулина с гепатоцитами. В результате развивается инсулинорезистентность на уровне печени и системная гиперинсулинемия. Кроме того, свободные жирные кислоты негативно воздействуют на β-клетки поджелудочной железы. Это постепенно приводит к недостаточности инсулина и развитию сахарного диабета 2 типа. Количество детей, страдающих ожирением и сахарным диабетом 2 типа, растёт синхронно.
Неалкогольная жировая болезнь печени
Заболевание также развивается из-за инсулинорезистентности, гиперинсулинемии и роста концентрации свободных жирных кислот в сыворотке крови. В гепатоциты поступает избыток свободных жирных кислот, которые не проходят полный цикл окисления и образуют эфиры жиров — триглицериды. Свободные жирные кислоты и продукты их окисления разрушают клетки печени. Выработка жировой тканью провоспалительных цитокинов и фактора некроза опухоли усиливает эти процессы.
При ожирении нарушается структура печёночных долек, печёночная паренхима прорастает соединительной тканью.
До 8 лет у детей наблюдаются преимущественно доклинические формы стеатогепатоза — замены печёночных клеток жировыми. С 8 до 14 лет при массе тела выше нормы на 25 % (ожирение 2–3 степени) проявляются первые клинические симптомы:
- слабость и недомогание;
- чувство дискомфорта в животе;
- слабая боль в правом подреберье;
- у некоторых детей возможен неустойчивый стул .
При дальнейшем течении болезни может развиться воспалительный процесс на фоне жирового перерождения печени, цирроз и карцинома печени.
Сердечно-сосудистые заболевания
За последние 20 лет количество маленьких пациентов с сердечно-сосудистыми заболеваниями возросло в три раза .
К сердечно-сосудистым осложнениям ожирения у детей относятся артериальная гипертензия, атеросклеротическое поражение аорты, артериальных сосудов сердца, внутренних органов и конечностей. Ожирение, сахарный диабет и артериальная гипертензия являются основными составляющими метаболического синдрома у детей и подростков.
Бронхиальная астма
Ожирение повышает вероятность развития бронхиальной астмы у детей примерно в два раза .
Факторы развития бронхиальной астмы при ожирении:
- генетическая предрасположенность к обоим заболеваниям;
- сниженная эластичность грудной клетки и уменьшение разницы её окружности между вдохом и выдохом;
- хроническое латентное системное воспаление при ожирении — медиаторы воспаления, выделяемые адипоцитами, усиливают иммунный ответ в лёгких, повышают чувствительность бронхов и приводят к нарушению дыхания из-за сужения их просвета.
Диагностика ожирения у детей
При подозрении на ожирение у ребёнка или подростка необходимо обратиться к детскому эндокринологу. Диагностика ожирения у детей начинается с визуального осмотра, измерения роста и массы тела, объёмов талии и бёдер, уровня артериального давления.

Измерение объёма талии у ребёнка

Измерение объёма талии у ребёнка
Расчёт ИМТ
Диагноз «ожирение» ставится на основании индекса массы тела (ИМТ), который определяется по формуле:
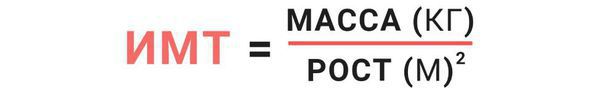
Формула определения ИМТ (индекса массы тела)
Поскольку рост и вес ребёнка постоянно, а иногда скачкообразно, меняются, применяется методика определения стандартных отклонений (SDS). Стандартные отклонения рассчитываются от популяционной медианы по специальным программам, разработанным ВОЗ: Anthro для детей до 5 лет и WHO AnthroPlus для детей и подростков. Кроме того, существуют таблицы и графики со средними антропометрическими значениями . Нормативные данные размещены на сайте ВОЗ.
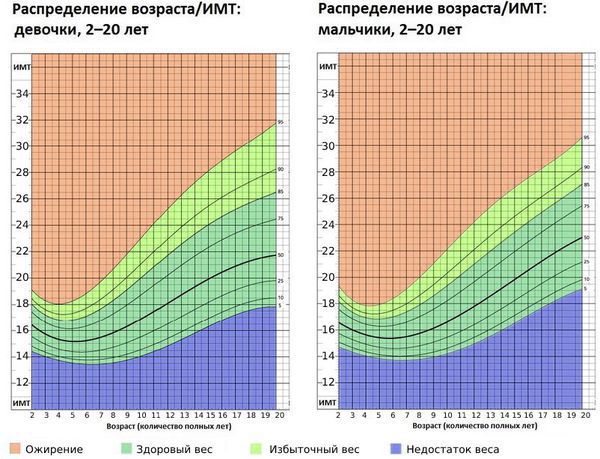
Средние значения антропометрических данных для определения ожирения у детей
Избыточной считается масса тела ребёнка более + 1 SDS. При + 2 SDS диагностируется ожирение первой степени.
Сбор анамнеза
Простая форма ожирения, которая встречается у детей в 95 % случаев, связана с питанием и конституцией ребёнка . Поэтому на консультации врач уточняет:
- наличие ожирения у родственников;
- характер питания в семье;
- пищевые предпочтения ребёнка;
- уровень его физической активности.
Гипоталамическое ожирение чаще всего сопровождается повышенным аппетитом и отличается внезапным, стремительным и неотвратимым набором веса в первые шесть месяцев после повреждения гипоталамуса.
Ожирение у таких пациентов может сопровождаться:
- головными болями;
- нарушением зрения;
- изменением пищевого поведения;
- сонливостью, приступами гнева и нарушением терморегуляции.
Нельзя путать гипоталамическое ожирение с пубертатно-юношеским диспитуитаризмом, который связан с возрастной перестройкой организма. При этом состоянии ожирение сопровождается симптомами гиперкортицизма: отложением жировой клетчатки в области лица, шеи, груди и живота; руки и ноги, наоборот, становятся тонкими из-за уменьшения мышечной ткани; повышается артериальное давление. Также ускоряется или замедляется половое созревание и повышается внутричерепное давление.
Осмотр
Характерные для эндокринного ожирения симптомы можно выявить при осмотре:
- багровые растяжки — стрии;
- гиноидное распределение жировой ткани при синдроме Иценко — Кушинга;
- сухость кожных покровов;
- предотёчность, снижение эластичности, ощущение «тестоватости» при пальпации;
- отёчность при гипотиреозе и др.
Лабораторное исследование
Лабораторные методы позволяют определить причины ожирения, провести дифференциальную диагностику и выявить возможные осложнения и сопутствующие болезни.
Диагностика включает следующие анализы:
- оценка соотношения глюкозы и инсулина для выявления инсулинорезистентности;
- определение уровня гормонов гипофиза — гормона роста, пролактина, адренокортикотропного, лютеинизирующего, фолликулостимулирующего и тиреотропного гормонов;
- гормонов щитовидной железы и кортизола;
- половых гормонов у подростков после 16–17 лет.
Также проводят анализ на липидный профиль для выявления дислипидемии — нарушения обмена жиров с избыточным накоплением триглицеридов и липопротеидов низкой плотности. При этом у ребёнка повышается индекс атерогенности, который показывает соотношение между «хорошим» и «плохим» холестерином и склонность к образованию сосудистых атеросклеротических бляшек.
Инструментальные методы
Биоимпедансометрия — наиболее информативный и доступный способ определения состава тела: жира, мышечной ткани и воды. Пациент становится на специальные электродные датчики, обхватывает такие же датчики руками. Электрические импульсы при этом проходят через его тело. Метод основан на разности электрического сопротивления различных тканей организма. Процедура безболезненна и не несёт лучевой нагрузки.
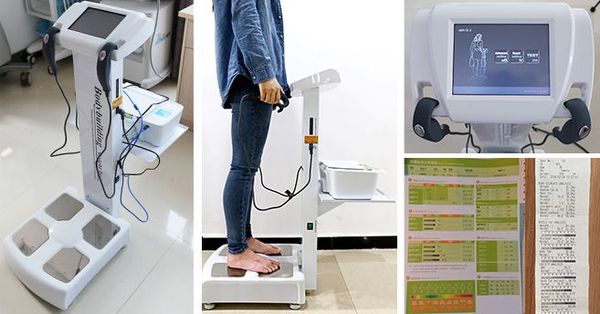
Биоимпедансометрия
Лечение ожирения у детей
Основные цели лечения ожирения: снижение массы тела и поддержание её на адекватном уровне.
Лечение ожирения у детей — сложная задача из-за не до конца сформированной психики и вследствие этого проблем с мотивацией. Поэтому маленькому пациенту необходима поддержка членов семьи. Кроме того, родители сами должны придерживаться предписанных ребёнку рекомендаций, «двойные стандарты» здесь не приемлемы.
Согласно исследованиям, у детей, которые занимались в группе «родитель + ребёнок», снижение веса составило около 15 %. Если же дети проходили лечение без родительской поддержки и в семье не были изменены пищевые привычки, то вес у ребёнка значимо не менялся .
Снижение массы тела ребёнка на начальном этапе должно доходить до 20 %. Однако по данным Американской ассоциации по изучению ожирения у детей, лечение считается успешным при потере 5–10 % веса . Но даже если масса тела ребёнка остаётся прежней, особенно на этапах интенсивного роста, терапия уже признаётся эффективной.
Питание и физическая активность
Изменение пищевого поведения и увеличение физической активности ребёнка — основа лечения ожирения. Детей и их родителей на специальных школах ожирения знакомят с «пищевой пирамидой» или «пищевым светофором», которые состоят из трёх групп продуктов.
Зелёный и жёлтый цвет «светофора» — продукты, которые обеспечивают чувство насыщения и содержат необходимые белки, жиры и углеводы. К ним относятся нежирные сорта мяса и рыбы, овощи, несладкие фрукты и ягоды, цельнозерновые крупы и злаки.
Красный цвет: сладости, колбасные изделия, жирные мясо и рыба, сахаросодержащие напитки и т. д.
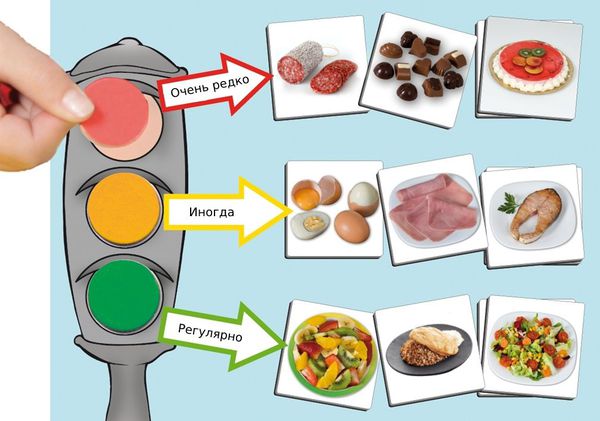
Три группы продуктов «пищевого светофора»
Физическая активность без диеты слабо влияет на снижение веса. Это связано с несколькими причинами:
- ребёнок с лишним весом не может длительно выполнять физические упражнения;
- дети и родители склонны переоценивать потраченные при тренировках калории и переедать после них;
- физическая активность, особенно на свежем воздухе, усиливает аппетит.
В результате количество съеденного значительно превышает энергозатраты при физических нагрузках.
Тем не менее, у половины детей диетотерапия вместе с усиленной физической активностью позволяет снизить вес. По данным других исследований, эти показатели намного скромней, и без дополнительной медикаментозной или психотерапевтической поддержки сбросить вес удаётся только 4-5 % детей .
Медикаментозная терапия
Орлистат — это единственное лекарство, которое разрешено для лечения ожирения у детей. Препарат препятствует перевариванию жиров, а в непереваренном виде они не могут попасть из кишечника в системный кровоток и выводятся с каловыми массами. В результате создаётся дефицит калорий. Лекарство при этом не всасывается в общий кровоток.
Помимо влияния на расщепление и всасывание жиров, орлистат меняет пищевое поведение. Это происходит благодаря тому, что при избытке жирной пищи возникают побочные эффекты препарата: вздутие живота, диарея, выделение непереваренного жира из прямой кишки и т. д.
Метформин для лечения ожирения можно применять с 10 лет при наличии сахарного диабета 2 типа. Метформин — это препарат, снижающий инсулинорезистентность за счёт повышения чувствительности периферических рецепторов к инсулину. В результате количество глюкозы в крови и образование из неё жиров снижается.
Сибутрамин и его аналоги из-за частых осложений запрещены для лечения ожирения у детей.
Психотерапия
Поскольку возможности медикаментозной терапии у детей ограничены, большое значение приобретают немедикаментозные методы, а особенно психотерапия. Высокую эффективность показала рациональная психотерапия — в ходе неё проводится разъяснительная работа как с детьми, так и с их родителями. Обсуждаются возможные последствия ожирения для здоровья, необходимость снижения веса и методы лечения ожирения. Родителей учат подсчитывать калорийность блюд и правильно составлять рацион. Важными элементами психологической коррекции являются мотивационные занятия и аутотренинг .
Прогноз. Профилактика
Избыточная масса тела неблагоприятно влияет на организм ребёнка и повышает риск ожирения, преждевременной смерти и инвалидизации во взрослом возрасте. Примерно 40 % детей с ожирением становятся подростками с избыточным весом, а у 70–80 % из них эта проблема сохраняется и во взрослом возрасте .
По данным ВОЗ, избыточная масса тела и ожирение — причины развития до 44 % случаев сахарного диабета 2 типа и до 23 % ишемической болезни сердца . Снижение массы тела на 7 % при выраженном ожирении значительно уменьшает риск развития сахарного диабета 2 типа .
Несмотря на генетические предпосылки ожирения, важно влиять на пищевое поведение и физическую активность ребёнка. Именно избыточное поступление калорий с пищей при недостаточных энергетических затратах является основной причиной простого ожирения. Следовательно, его профилактика должна быть направлена на изменение образа жизни . Необходимо помнить, что поменять привычки и характер питания ребёнка практически невозможно без таких изменений у родителей.
Первичная профилактика ожирения должна быть направлена на семьи, где у родителей значительно повышена масса тела. Особенно это важно, если у матери во время беременности был гестационный сахарный диабет или большая прибавка веса, а также иные пренатальные факторы риска ожирения.
К мерам профилактики относятся:
- рациональное питание;
- умеренные физические нагрузки;
- поведенческая психотерапия.

Меры профилактики ожирения
Вторичная профилактика необходима детям с уже имеющимся лишним весом. Её основная цель — уменьшить количество жировой ткани и снизить риск развития осложнений. Профилактика также основывается на рациональном питании со сниженной калорийностью и увеличении физической активности. При ожирении у ребёнка в поведенческой психотерапии должны участвовать все члены семьи.
Список литературы
- Дедов И. И., Петеркова В. А., Малиевский О. А., Ширяева Т. Ю. Детская эндокринология: учебник. — М.: ГОЭТАР-Медиа, 2016. — 256 c.
- Смирнова Н. С., Румянцев А. Г., Картелишев А. В. Ожирение у детей и подростков. Причины и современные технологии терапии и профилактики. — М.: Бином, 2020. — 280 с.
- Александров А. А., Петеркова В. А., Васюкова О. В., Конь И. Я. и др. Рекомендации по диагностике, лечению и профилактике ожирения у детей и подростков. — М.: Практика, 2015. — 136 с.
- Мультидисциплинарные проблемы ожирения у детей / под ред. В. П. Новиковой, М. М. Гуровой. — М.: СпецЛит, 2018. — 582 с.
- Петкевич А. И., Бруйков А. А., Гулин А. В. Проявление метаболического синдрома у детей 10-14 лет с избыточным весом и ожирением // Вестник Авиценны. — 2017. — № 2 (19). — С. 226-226.
- Вербовой А. Ф., Долгих Ю. А., Митрошина Е. В. Некоторые аспекты патогенеза пубертатного ожирения // Практическая медицина. — 2014. — № 9 (85). — С. 42-46.
- Петеркова В. А., Ремизов О. В. Ожирение в детском возрасте // Ожирение и метаболизм. — 2004. — № 1. — С. 17-23.
- Павловская Е. В., Каганов Б. С., Строкова Т. В. Ожирение у детей и подростков — патогенетические основы, клинические проявления, принципы лечения // Международный журнал педиатрии, акушерства и гинекологии. — 2013. — № 2 (т. 3). — С. 67-79.
- Смирнов В. В., Накула А. А. Ожирение в детском и пубертатном периоде: этиопатогенез, осложнения, лечение // Лечащий врач. — 2015. — № 10.
- Павловская Е. В., Строкова Т. В., Сурков А. Г., Богданов А. Р., Каганов Б. С. Ожирение у детей дошкольного возраста: метаболические особенности // Российский вестник перинатологии и педиатрии. — 2013. — № 6. — С. 91-96.
- Демидова Т. Е., Круглова Е. Л. Ожирение как ключевая и модифицируемая причина развития сахарного диабета 2 типа // РМЖ. Эндокринология. — 2009. — № 7.
- Чистова Л. В., Боровик Т. Э., Семенова Н. Н., Сурков А. Н., Рыжкова Л. А., Захарова Е. С. Неалкогольная жировая болезнь печени у детей // Практическая фармакология. — 2010. — № 6 (7). — С. 68-72.
- Красильникова Е. И., Симоненкова А. В., Карабицкая Н. Л., Шапкова Е. А., Баранова Е. И. Особенности строения и функционирования жировой ткани в норме и при развитии ожирения // Ученые записки СПбГМУ им. акад. И. П. Павлова. — 2012. — № 3 (29). — С. 99-107.
- Письмо Министерства здравоохранения РФ от 21.11.2017 № 15-2/10/2-8090 О направлении методических рекомендаций «Оценка физического развития детей и подростков».
- Алимова И. Л. Диагностика, лечение и профилактика ожирения у детей // Смоленский медицинский альманах. — 2016. — № 3. — С. 184-191.
- Петеркова В. А., Васюкова О. В. Редкие формы ожирения // Лечащий врач. — 2008. — № 3.
- Вербовой А. Ф., Долгих Ю. А., Митрошина Е. В. Некоторые аспекты патогенеза пубертатного ожирения // Практическая медицина. — 2014. — № 9 (85). — С. 42-46.
- Щербакова М. Ю., Порядина Г. И. Современный взгляд на проблему ожирения у детей и подростков // Педиатрия. — 2012. — № 3 (91). — С. 122–130.
- Садыкова Д. И. Профилактика ожирения в детском возрасте // Практическая медицина. — 2013. — № 6 (75). — С. 25-29.
- Скотникова Ю. В., Архангельская А. Н., Бурдюкова Е. В., Игнатов Н. Г., Рогозная Е. В., Самусенков О. И., Гуревич К. Г. Избыточная масса тела и гиподинамия как факторы риска развития патологии сердечно-сосудистой системы у детей и подростков // Вестник новых медицинских технологий. — 2016. — № 1(23). — С. 71-75.
- Панасенко Л. М., Карцева Т. В., Нефедова Ж. В., Тимофеева Е. П., Черепанова М. И. Организация вскармливания детей с хроническими нарушениями питания // Российский вестник перинатологии и педиатрии. — 2019. — № 5 (64). — С. 140-147.
- Безрукова Д. Н., Джумагазиев А. А., Богданьянц М. В., Акмаева Л. М., Усаева О. В., Трубина Е. В. Ожирение у детей: состояние проблемы // Клиническая медицина. — 2017. — С. 13-21.
- Циунчик Е. Г., Сухидр Дхакре. Психологическая коррекция ожирения у детей // Здоровье ребенка. — 2011. — №23. — С. 130-133.
- Астафьева Н. Г., Гамова И. В., Удовиченко Е. Н., Перфилова И. А. Ожирение и бронхиальная астма // Лечащий врач. — 2014. — № 4 (14).