Шизофрения — это хроническое психическое расстройство, при котором развиваются фундаментальные нарушения восприятия, мышления и эмоциональных реакций. Наиболее частыми признаками шизофрении являются бред, галлюцинации, апатия, нарушение мышления и др. Это заболевание влияет как на социальную, так и на профессиональную сферу жизни самого больного и его близких.
Масштабы заболеваемости
Шизофрения — это одно из наиболее распространённых (в среднем болеет около 1 % населения) и тяжёлых психических расстройств, которые известны на сегодняшний день. Современные исследования показывают, что женщины и мужчины одинаково часто болеют шизофренией, но у мужчин это заболевание, как правило, начинается раньше (в 18-25 лет) и протекает тяжелее. Манифестация шизофрении у женщин обычно приходится на возраст 25-30 лет. По данным Американской психиатрической ассоциации, эти показатели одинаковы во всём мире .
Этиология
До сих пор нет единого мнения по поводу причин возникновения и механизма развития этого заболевания .
Актуальные на данный момент теории возникновения шизофрении:
- Инфекционная теория. Одна из теорий возникновения шизофрении утверждает, что основной причиной некоторых случаев заболевания является взаимодействие развивающегося плода с патогенами (такими как вирусы) или с антителами матери, которые образовались в ответ на эти патогены (в частности, интерлейкин-8) . Согласно некоторым исследованиям, воздействие определённых вирусов на плод (например, гриппа), особенно в конце второго триместра, вызывает дефекты в развитии нервной системы, которые могут предрасполагать к развитию шизофрении . Инфекционную теорию можно считать разновидностью дизонтогенетической теории, предполагающей связь между развитием шизофрении и нарушениями на ранних этапах развития плода.
- Генетическая теория (теория наследственной предрасположенности). Родственная связь с больными шизофренией значительно увеличивает риск развития заболевания (около 10 %, если болен один из родителей и около 40 % — если больны оба). В настоящее время обнаружено более 100 генов-кандидатов развития шизофрении, большинство из них отвечают за регуляцию аутоиммунного ответа.
- Нейрофизиологическая теория. Для больных шизофренией характерны выраженные функциональные и структурные изменения: гиперактивность дофаминовой мезолимбической системы, гипофронтальность, снижение объёма серого вещества, расширение желудочков. Эти нарушения могут быть связаны с нарушениями закладки и развития нервной ткани.
- Нейромедиаторная (нейротрансмиттерная) теория. Нарушение нейротрансмиссии в дофаминергических и глутаматергических синапсах, которое, видимо, связаны с пресинаптическим нарушением.
- Психологические теории. В семьях больных шизофренией могут быть особые способы воспитания в условиях когнитивной неопределённости (ребёнок не знает наверняка взглядов и установок родителя, не может предугадать его поведение). Согласно психоаналитической теории, к развитию шизофрении приводит расщепление между истинным и социальным эго и нарушение отделения от материнской фигуры.
Теория аутоинтоксикации и аутоиммунизации, когнитивная теория развития шизофрении на данный момент не применяются.
Факторы риска
На сегодняшний день известно, что генетический фактор играет важнейшую роль в возникновении и развитии шизофрении. Показатель наследуемости колеблется от 70 до 85 %. Однако всё ещё не до конца изучен вопрос способа наследования этого заболевания. Сейчас известно более 100 генов-претендентов на роль в развитии шизофрении, причём большинство из них ответственны за регуляцию аутоиммунных процессов. Большинство генетиков сходятся во мнении, что это заболевание многофакторное по своей природе, т. е. вряд ли будет найдет один ген шизофрении.
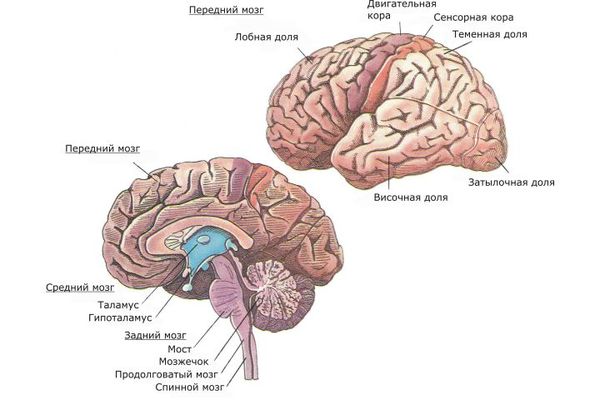
Также исследуется влияние экологических факторов на развитие шизофрении .До начала 21 века большая часть исследований в этих вопросах была основана на эпидемиологических данных, и только благодаря современным нейронаукам и возможностям нейровизуализации и нейрохимии были выдвинуты новые модели возникновения и развития шизофрении. Стало известно, что префронтальная область лобной и височной доли головного мозга наиболее затронуты патологическим процессом. Также вовлечены подкорковые структуры, такие как таламус, гиппокамп и мозжечок .
Головной мозг
Также много данных свидетельствует о том, что для начала шизофрении необходимо наличие предрасположенности к развитию данного заболевания (шизофренический диатез), а также конкретный стрессовый пусковой фактор. Шизофренический диатез могут иметь до 40 % людей. Эта теория получила название стресс-диатеза.
Что может спровоцировать возникновение шизофрении
Между началом и манифестацией заболевания может пройти как неделя, так и несколько месяцев или лет. Спровоцировать манифестацию заболевания может:
- злоупотребление психоактивными веществами, в частности каннабиноидами («спайсами») и катинонами («солями»);
- хронический стресс;
- тяжёлый острый стресс (распад семьи, смерть родственников и т. д.);
- беременность, роды.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы шизофрении
Шизофрения отличается огромным разнообразием клинических проявлений.
Категории симптомов шизофрении
Для шизофрении характерны:
- Позитивные симптомы — отсутствуют у здорового человека и возникают в результате болезни:
- бред;
- галлюцинации;
- резонёрство — пустое, бесплодное многословие с отсутствием конкретных идей и целенаправленности мыслительного процесса.
- Негативные симптомы — уменьшение или выпадение психических функций:
- снижение социального функционирования;
- апатия;
- снижение эмоциональной экспрессивности;
- нарушения в когнитивной сфере (нарушение мышления, планирования, специфические нарушения памяти, скорости мыслительных процессов, синтаксических правил речи и т. д.);
- нарушение социальных взаимодействий, что, в свою очередь, может видоизменять проявления других симптомов .
Несмотря на большую гетерогенность проявлений этого заболевания, обычно шизофрения характеризуется бредовыми идеями, галлюцинациями, дезорганизованной речью и поведением и другими симптомами, которые вызывают социальную или профессиональную дисфункцию.
Мышление и восприятие шизофреника
Проявления шизофрении могут различаться, но обычно они связаны с бредом и галлюцинациями:
- Бред — это ложные убеждения, не основанные на реальных событиях. Пациент с шизофренией может думать:
- что ему причиняют вред или преследуют;
- ему адресованы определённые жесты или комментарии;
- у него есть исключительные способности;
- другой человек влюблён в него;
- в ближайшее время произойдет крупная катастрофа.
- Галлюцинации — больной шизофренией видит или слышит то, чего не существует. Галлюцинации могут затрагивать различные органов чувств, но самая распространённая галлюцинация при шизофрении — слуховая (слышать «голоса») .
Чтобы установить диагноз, симптомы шизофрении должны присутствовать в течение полугода, а также необходимо наличие обострения длительностью не менее одного месяца .
Патогенез шизофрении
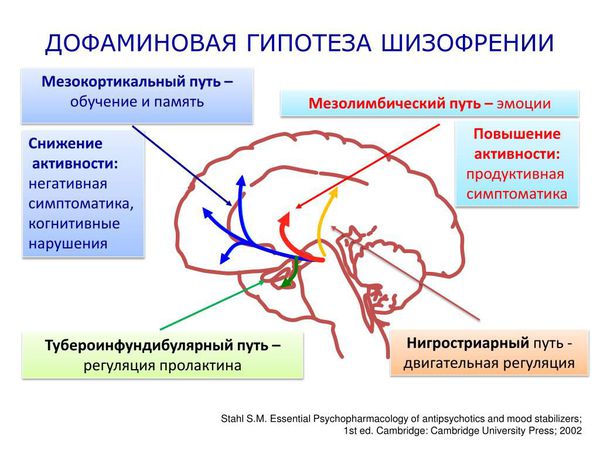
Активно исследуются процессы, которые регулируют процессы передачи информации от одного нейрона другому (нейротрансмиттерной регуляции) в головном мозге у больных с этим заболеванием. Традиционные модели шизофрении берут за основу длительный повышенный или длительный пониженный уровень нейротрансмиттера дофамина.
Дофаминовая гипотеза шизофрении была впервые предложена в 1960-х годах, когда обнаружили, что антипсихотический эффект хлорпромазина успешно лечит положительные симптомы у пациентов с шизофренией. Именно тогда началось исследование новых антипсихотических препаратов, механизм действия которых предполагал угнетение повышенной дофаминергической активности.
Такие препараты являлись антагонистами (блокаторами) рецептора допамина D2. Дофаминовый D2-рецептор связан с белком G, который является общей целью для антипсихотических препаратов. При лечении психотических симптомов считалось, что антагонизм рецептора допамина D2 наступает в основном в мезолимбическом пути. Однако антагонист рецептора допамина не является клинически эффективным при лечении негативных симптомов при шизофрении. Хотя точный механизм, лежащий в основе этих когнитивных дефицитов, остаётся в значительной степени неизвестным, такие факторы, как дефицит функции кортикального дофамина, дисфункция в NMDA-рецепторах или нарушение синаптической элиминации, вероятно, играют важную роль в патогенезе заболевания.
Молекулярные исследования подтвердили связь повышенного уровня подкоркового дофамина с возникновением положительных симптомов шизофрении, но с оговоркой, что это не является отличительным признаком шизофрении из-за нейрохимической гетерогенности (неоднородности) популяций пациентов с шизофренией.
Хотя гиперактивность в подкорковой дофаминергической системе в значительной степени является важным условием, объясняющим появление продуктивной симптоматики, дофаминовая гипотеза требует дальнейшего изучения и расширения. Необходимо исследовать роль других нейромедиаторных систем в патофизиологии заболевания .
Дофаминовая гипотеза шизофрении подтвердилась в ноябре 2022 года. Посмертный анализ мозга пациентов с шизофренией показал, что у них были изменены дофаминовые рецепторы в хвостатом ядре — структуре, расположенной спереди от таламуса. Такие рецепторы регулируют количество дофамина, высвобождаемого из нейронов. Если рецепторы работают неправильно, дофамина становится слишком много .
Дофаминовая гипотеза шизофрении
За последние 20 лет стало понятно, что эта теория не до конца объясняет патогенез шизофрении, поэтому потребовались разработки альтернативных моделей. Глутаматергические модели шизофрении основаны на том наблюдении, что психотомиметики (отравляющие психоделические галлюциногенные вещества), например фенциклидин (PCP) и кетамин, провоцируют психотические симптомы и нейрокогнитивные нарушения, сходные с симптомами шизофрении, блокируя нейротрансмиссию в рецепторах глутамата N-метил-D-аспартата (NMDA).
Поскольку глутаматные NMDA-рецепторы расположены во всем мозге, глутаматергические модели объясняют распространённую кортикальную дисфункцию с участием NMDA-рецепторов. Кроме того, NMDA-рецепторы расположены на мозговых структурах, которые регулируют высвобождение дофамина, что свидетельствует о том, что дофаминергический дефицит при шизофрении может также быть вторичным по отношению к основной глутаматергической дисфункции. Лекарственные препараты, которые стимулируют нейропередачу, опосредованную NMDA-рецепторами, включая ингибиторы транспорта глицина, показали обнадёживающие результаты в доклинических исследованиях и в настоящее время проходят клинические испытания. В целом, эти данные свидетельствуют о том, что глутаматергические теории могут привести к новым подходам в лечении, которые были бы невозможны только на основе дофаминергических моделей .
Классификация и стадии развития шизофрении
В психиатрии используется две классификационные системы:
- Международная классификация болезней 1-го пересмотра (МКБ-10). Больше распространена в Евразии.
- Диагностическое и статистическое руководство по психическим расстройствам 5-го издания (DSM-V). Чаще используется в Америке.
Несмотря на исключение клинических форм из классификации DSM-V , в отечественной психиатрии и в МКБ-10 сохранено правило подразделения заболевания по формам, которые отличаются друг от друга некоторыми особенностями течения и проявления. Однако есть мнение, что при следующем пересмотре МКБ деление шизофрении на формы будет убрано, так как на практике различия форм нечёткие.
Формы шизофрении
1. Параноидная форма. Встречается чаще всего. Основным проявлением является относительно стабильный, обычно параноидный, бред, который часто сопровождается слуховыми галлюцинациями и другими нарушениями восприятия. Патологий в сфере эмоций, воли, речи и кататонических симптомов чаще всего нет или они относительно слабо выражены.
2. Гебефреническая шизофрения. При этой форме заболевания на первый план в клинике выходят аффективные нарушения в виде вычурного и непредсказуемого поведения и манеризма (манерничанья). При этом бред и галлюцинации выражены слабо. Настроение у больных лабильное (неустойчивое), неадекватное, мышление грубо разорвано. У больных гебефренической формой шизофрении серьёзно страдает уровень социального функционирования. Вследствие быстрого нарастания дефекта в эмоционально-волевой сфере прогноз для пациентов неблагоприятный.
3. Кататоническая шизофрения. Проявляется ярко выраженными чередующимися приступами психомоторных нарушений: колебаниями между гиперкинезом (психомоторным возбуждением) и ступором или пассивным подчинением и негативизмом. На фоне длительно сохраняющейся скованной позы случаются внезапные состояния психомоторного возбуждения, что очень характерно для данной формы заболевания.
4. Простая форма шизофрении. Характеризуется отсутствием бреда и галлюцинаций при ярко выраженной неспособности к функционированию в социуме, аутизации, эмоциональной неадекватности, амбивалентности. Как правило, такой вариант заболевания протекает очень медленно, злокачественное течение наблюдается крайне редко .
Подтипы шизофрении
Шизофрению разделяют на дефицитарный и недефицитарный подтип в зависимости от наличия негативных симптомов: отсутствия мотивации, эмоциональной холодности и снижения стремления к достижению целей.
У пациентов сдефицитарным типом преобладает негативная симптоматика со стёртым проявлением других симптомов, например депрессии или тревожности.
Для пациентов снедефицитарным подтипом характерны галлюцинации, бредовые состояния, расстройства мышления, негативная симптоматика встречается редко.
Манифестация шизофрении
Типичные признаки болезни, которые проявляются до развития шизофрении:
- отсутствие близких дружеских или романтических отношений;
- сниженный интерес к командным видам спорта и предпочтение одиночных активностей (прослушивание музыки, увлечение компьютерными играми) ;
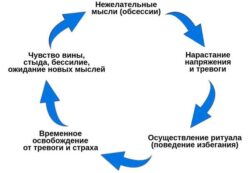
- у некоторых людей могут внезапно развиваться обсессивно-компульсивные черты;
- пассивность, интровертированность;
- необычные увлечения философией и религией;
- странности в поведении, необычные идеи и увлечения.
Заболевание, как правило, начинается задолго до первой госпитализации и проявляется неспецифическими жалобами:
- головными болями;
- болями в спине или мышцах;
- слабостью;
- утомляемостью;
- проблемами с пищеварением.
Члены семьи и близкие друзья могут отметить, что человек справляется с бытовыми, социальными и профессиональными делами хуже, чем раньше.
В настоящее время активно разрабатываются способы диагностики и вмешательства, которые могли бы предотвратить дебют шизофрении, но на данный момент показано только симптоматическое лечение имеющихся симптомов.
Фазы шизофрении
В зависимости от типа течения шизофрении выделяют несколько фаз (стадий) заболевания:
- Преморбидная стадия — ещё до развития заболевания люди с риском шизофрении имеют типичные личностные черты (эти пациенты тихие, спокойные, интровертированные).
- Продромальная стадия — период неспецифических жалоб.
- Манифестная стадия (стадия психоза) — обострение заболевания с развитием острого психотического расстройства.
- Межприступный период (остаточная стадия). В результате лечения может быть достигнута полная или частичная ремиссия со стабильным/нарастающим дефектом или без него. При непрерывном течении заболевания возможно отсутствие ремиссии.
- Рецидив (возвращение симптомов).
Особые формы шизофрении
- Фебрильная шизофрения (смертельная кататония) — неотложное состояние с развитием кататонической симптоматики (ступором, повторением слов и действий окружающих, хаотичным возбуждением с агрессией и др.), повышением температуры тела, общемозговыми и менингеальными синдромами вследствие отёка головного мозга. Является осложнением шизофрении и шизоаффективного расстройства. Встречается сравнительно редко.
- Шизофрения в форме затяжного пубертатного приступа — клиническая форма шизофрении, развивающаяся в подростковом периоде. Проявляется неврозоподобной и психопатоподобной симптоматикой, сверхценными или бредовыми идеями, философской и метафизической интоксикацией. Характерно стремление к самоутверждению и поведенческие нарушения. Не выделяется отдельно в МКБ-10, кодируется как психопатоподобная шизофрения.
Детская шизофрения
Формы детской шизофрении группируются по возрастному критерию:
- Шизофрения дошкольного возраста характеризуется преобладанием в дебюте негативной симптоматики заболевания. У ребёнка быстро угасает психическая активность, уменьшается интерес к играм и общению. Нарастает аутизация, пассивность, стремление к уединению. По мере взросления появляется разнообразная продуктивная симптоматика. Выражена тенденция к быстрому развитию тяжёлых состояний.
- Шизофрения детей младшего школьного возраста. Характеризуется медленными и незаметными изменениями личности. Дети отгораживаются от своего окружения, не интересуются играми и общением со сверстниками. Могут возникать сверхценные страхи и ипохондрические переживания. Часто встречается патологическое фантазирование. Дети играют и живут в своих выдуманных мирах, перевоплощаются в объекты своих выдумок.
- Подростковая шизофрения клинически схожа с шизофренией взрослого возраста. Для этого возраста характерны излишняя обеспокоенность незначительными дефектами своего тела, философская интоксикация, гебефренический синдром (дурашливость, проявление детских черт). Заболевание начинается как резкий «надлом» в психике: общительные дети становятся замкнутыми и наоборот; подросток полностью меняет сферу интересов и круг общения.
Осложнения шизофрении
Возможные нарушения при шизофрении:
- Нарушении физиологических функций, в связи с чем возникают трудности с выполнением ежедневных бытовых нужд (приёма пищи, сна).
- Нарушения функций головного мозга, как следствие возникают головные боли, бессонница, агрессия и раздражительность.
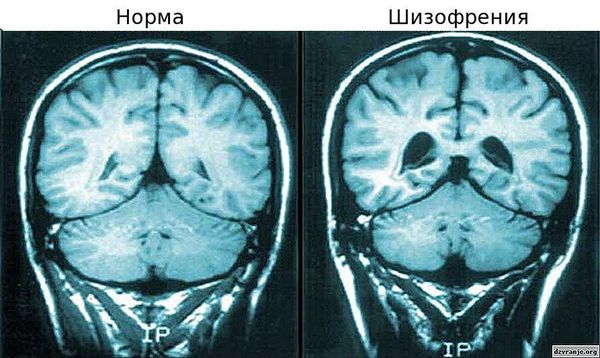
Желудочки мозга: норма и шизофрения
Чем опасно заболевание
- Сокращение продолжительности жизни на 20 %.
- Возникновение навязчивых мыслей и идей, которые могут навредить как самому больному, так и окружающим его людям.
- Повышенный риск смерти. Среди пациентов с шизофренией более высокий уровень смертности, чем среди населения в целом, преобладают естественные причины смерти (сердечно-сосудистые заболевания, рак и др.) и самоубийства. Известно, что 9-13 % лиц с диагнозом шизофрения кончают жизнь самоубийством . Также среди причин летального исхода выделяют фебрильную шизофрению (приступ заболевания с центральной лихорадкой и полиорганной недостаточностью).
- Снижение социальной активности и уровня личностного функционирования, что приводит к инвалидизации .
Диагностика шизофрении
Диагностические критерии шизофрении в DSM-V:
- бредовые идеи (преследования, величия, самоуничижения, религиозный бред, эротоманический, нигилистический и т. д.);
- галлюцинации (тактильные, слуховые, зрительные, ольфакторные и т. д.);
- разорванность речи (мышления);
- нарушение поведения, кататония (двигательные нарушения в виде ступора или возбуждения);
- негативные симптомы.
Для постановки диагноза необходимо наличие не менее двух симптомов, и хотя бы один симптом должен быть одним из первых трёх (бред, галлюцинации, разорванность речи/мышления).
Негативные симптомы:
- снижение эмоциональной экспрессивности: гипомимия или амимия (ослабление или отсутствие мимики), отсутствие зрительного контакта, отсутствие выразительности речи;
- снижение мотивации и целенаправленности деятельности;
- алогия (снижение речевой продукции и другие речевые нарушения);
- ангедония (снижение способности испытывать удовольствие от положительных стимулов или невозможность вспоминать об удовольствии, которое ранее испытывалось);
- асоциальность (отсутствие интереса к социальным взаимодействиям).
Критерии шизофрении из исследовательской версии МКБ-10:
1. Критерии первого ранга:
- «эхо» мысли (звучание мыслей);
- бред воздействия, влияния или другие бредовые восприятия;
- слуховые галлюцинации (голоса) комментирующего характера;
- стойкие бредовые идеи, неадекватные и невозможные по содержанию: идентификация себя с религиозными или политическими фигурами, заявления о сверхчеловеческих способностях (например, о возможности управлять погодой или об общении с инопланетянами).
2. Критерии второго ранга:
- ежедневные хронические галлюцинации любого вида на протяжении минимум одного месяца, которые сопровождаются бредом (может быть нестойким и полуоформленным) без отчётливого аффективного содержания;
- неологизмы, перерывы в мышлении, приводящие к разорванности или несообразности в речи;
- кататоническое поведение: возбуждение, застывание или восковая гибкость, негативизм (поведение противоположное ожидаемому), мутизм (отсутствие речи) и ступор;
- «негативные» симптомы, такие как выраженная апатия, речевое обеднение и сглаженность или неадекватность эмоциональных реакций (должно быть очевидным, что они не обусловлены депрессией или нейролептической терапией.
На протяжении большей части психотического эпизода длительностью не менее одного месяца (или в течение какого-либо времени в большинстве дней) должен отмечаться минимум один из признаков, перечисленных в первом перечне или минимум два признака из второго перечня.
Обычно дифференциальную диагностику шизофрении проводят со следующими психическими расстройствами:
- Шизофреноподобное расстройство и кратковременное психотическое расстройство — длятся меньше, чем шизофрения. При шизофреноподобном расстройстве нарушение присутствует менее 6 месяцев, а в кратковременном психотическом расстройстве симптомы присутствуют как минимум один день, но менее одного месяца.
- Хроническое бредовое расстройство — протекает при отсутствии других симптомов, характерных для шизофрении (например, слуховых или зрительных галлюцинаций, дезорганизованной речи, негативных симптомов). Есть только стойкий бред.
Шизотипическое расстройство — выраженность нарушения личности не такая сильная, как при шизофрении. Например, не происходит глубокого эмоционального опустошения .
Когда следует обратиться к врачу
Чем раньше начато лечение шизофрении, тем выше шансы на благоприятный прогноз. Поэтому при появлении симптомов шизофрении, затрудняющих социальное и профессиональное функционирование, следует как можно скорее обратиться за медицинской помощью.
Подготовка к посещению психиатра
Вопросы, которые может задать психиатр:
- что привело на приём;
- попросить рассказать о произошедших событиях и о том, какие чувства и мысли они вызвали;
- врач может задавать как прямые вопросы: «Как часто Вы слышите голоса?», так и вопросы о быте, работе, семье.
Для диагностики может быть полезна информация, полученная не только от самого пациента, но и от его близких.
Диагностические тесты и шкалы
Врачи-психиатры применяют различные диагностические шкалы. Среди них:
- Шкала оценки позитивных и негативных симптомов (PANNS).
- Шкала краткой оценки негативных симптомов (BNNS).
- Шкала депрессии Калгари у пациентов с шизофренией.
- Шкала личностного и социального функционирования (PSP).
Помимо беседы, в процессе исследования психиатром используются диагностические тесты и методики, такие как MMPI, таблицы Шульте, пробы на запоминание, «четвертый – лишний», метод пиктограмм. Но все они имеют дополнительное значение, т. к. диагноз шизофрении ставится на основании клинических симптомов.
Тест Люшера не специфичен для диагностики шизофрении, но может применяться как дополнительный.
Лечение шизофрении
Цели терапии больных шизофренией:
- повышение уровня социального функционирования;
- повышение комплайентности (приверженности) пациентов и обеспечение безопасности терапии;
- повышение качества жизни;
- снижение частоты обострений и увеличение длительности улучшения психического состояния при этом заболевании.
При выборе лечения необходимо учитывать фармакогеномику (генетическую склонность пациентов к тем или иным препаратам), побочные эффекты, стоимость препаратов, готовность пациента к терапии, а также оценку риска терапии при учёте коморбидных состояний (когда у пациента протекает одновременно несколько заболеваний) .
Современный подход к лечению шизофрении как биопсихосоциального заболевания предполагает комплексную терапию с применением как биологических (медикаментозных и нелекарственных), так и психосоциальных методов.
Психофармакотерапия
- Первый этап терапии шизофрении направлен на то, чтобы снять обострение заболевания и в дальнейшем стабилизировать психическое состояние больного.
- На втором этапе лекарственные препараты применяются для поддержания достигнутого улучшения и профилактики возможных приступов (противорецидивное действие препаратов).
В первую очередь используются антипсихотические препараты.
- Первое поколение: хлорпромазин, флуфеназин, галоперидол, перфеназин.
- Второе поколение: антипсихотиков: клозапин, оланзапин, палиперидон, кветиапин, рисперидон, зипрасидон и др.
Выбор препарата зависит от симптомов. Возможные побочные эффекты и осложнения терапии:
- экстрапирамидная симптоматика (острые мышечные спазмы, потребность постоянно двигаться, лекарственный паркинсонизм, позднее расстройство кишечника);
- злокачественный нейролептический синдром (мышечная скованность, лихорадка);
- метаболический синдром (нарушение обмена жиров и углеводов, повышением артериального давления) и др.
Наряду с антипсихотиками, в лечении шизофрении довольно широко применяются транквилизаторы и нормотимики.
Нелекарственные методы лечения
К нелекарственным методам лечения можно отнести электросудорожную терапию (ЭСТ) и транскраниальную магнитную стимуляцию (ТМС). Эти методы применяются в тех случаях, когда заболевание не поддаётся консервативному медикаментозному лечению. Обычно после ЭСТ и ТМС у пациентов наступает значительное улучшение и длительный период без обострений психотической симптоматики. Необходимо отметить, что эффективность ТМС еще не доказана полностью.
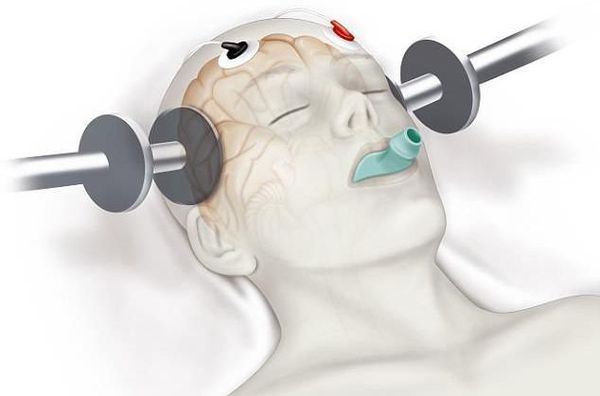
Электросудорожная терапия
Реабилитация и поддерживающие групповые занятия
Важное место занимают психосоциальная реабилитация и поддерживающие занятия для больных шизофренией. Их цель — восстановление социальных и коммуникативных навыков пациентов и повышение их уровня функционирования .
Антипсихотические препараты часто не помогают при таких симптомах шизофрении, как отсутствие мотивации и замкнутость. Предположительно, побудить пациентов общаться и рассказывать врачу о своих эмоциях можно с помощью музыкотерапии .
Прогноз. Профилактика
Прогноз. Научные исследования показали, что существуют некоторые факторы, которые улучшают прогноз при шизофрении. К ним относятся:
- женский пол;
- острое начало заболевания по сравнению с длительно текущим процессом;
- более поздний возраст манифестации;
- преобладание продуктивной, а не негативной симптоматики в клинике заболевания;
- высокий уровень социального функционирования и личностной автономии в преморбидном периоде (предшествующем заболеванию).
Однако установить чёткую причинно-следственную связь сложно. Также доказано, что негативное отношение общества к людям с шизофренией может оказать значительное неблагоприятное влияние на этих пациентов. В частности, было обнаружено, что критические высказывания, враждебное отношение, авторитарность членов семьи больных шизофренией взаимосвязано с более высоким риском рецидива заболевания в разных культурах .
Что нужно делать, чтобы избежать шизофрении
Так как точная причина развития шизофрении не известна, то и меры профилактики разработать сложно. В качестве первичной профилактики можно рекомендовать медико-генетические консультации. Больных шизофренией и их супругов необходимо предупредить о повышенном риске возникновения психического расстройства у их потомков.
Вторичная и третичная профилактика заключается в ранней диагностике шизофрении. Раннее выявление заболевания позволяет эффективно пролечить первый психотический эпизод и установить длительную ремиссию.
Как вести себя с больным шизофренией
Людям, чей близкий человек болен шизофренией, рекомендовано:
- следить за своевременным приёмом лекарств и мотивировать пациента к лечению;
- отмечать изменения в поведении и при необходимости обращаться за медицинской помощью;
- помочь организовать быт и распорядок дня, следить, чтобы пациент хорошо высыпался;
- следить за тем, чтобы больной избегал алкоголя и других психоактивных веществ;
- найти адекватные способы справляться со стрессом, в том числе с помощью психосоциальных методик.
Список литературы
- Карлсон А., Лекрубьер И. Прогресс дофаминовой теории шизофрении: Справочное пособие для врачей. — М., 2003.
- Краснов В. Н., Гурович И. Я., Мосолов С. Н., Шмуклер А. Б. Психиатрическая помощь больным шизофренией: клиническое руко- водство. — М.: Медпрактика-М, 2007. — 260 с.
- Психиатрия: национальное руководство. Краткое издание / Т. Б. Дмитриева, В. Н. Краснов, Н. Г. Незнанов, В. Я. Семке, А. С. Тиганов — М.: ГЭОТАР-Медиа, 2017. — 624 с.
- Шмуклер А. Б. Шизофрения. — М.: ГЭОТАР-Медиа, 2017. — 176 с.
- Addington, J., & Addington, D. Neurocognitive and social functioning in schizophrenia // Schizophrenia Bulletin. — 1999; 25(1): 173-182.ссылка
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders, (5th ed.), Text Revision. — Washington, D.C.: American Psychiatric Association, 2013.
- Brown A. S., Hooton J., Schaefer C. A., Zhang H., Petkova E., Babulas V., Perrin M., Gorman J. M., Susser E. S. Elevated maternal interleukin-8 levels and risk of schizophrenia in adult offspring // Am J Psychiatry. — 2004; 161(5): 889-895.ссылка
- Corcoran R. Theory of mind and schizophrenia. Social Cognition and Schizophrenia / Edited by Corrigan P. W., Penn D. L., eds. — Washington, DC: American Psychological Association, 2001. — Р. 149-174.
- Hopper K., Wanderling J. Revisiting the developed versus developing country distinction in course and outcome in schizophrenia: results from ISoS, the WHO collaborative follow up project. International Study of Schizophrenia // Schizophrenia Bulletin. — 2000; 26 (4): 835–846.ссылка
- Javitt D. C. Glutamatergic theories of schizophrenia. Isr J Psychiatry Relat Sci. — 2010; 47(1): 4-16.ссылка
- Lieberman J. A., Koreen A. R., Chakos M., Sheitman B., Woerner M., Alvir J. M., Bilder R. Factors influencing treatment response and outcome of first-episode schizophrenia: implications for understanding the pathophysiology of schizophrenia // Journal of Clinical Psychiatry. — 1996; 57(9): 5–9.ссылка
- McGrath, J., Saha, S., Chant, D., & Welham, J. Schizophrenia: A concise overview of incidence, prevalence, and mortality // Epidemiologic Reviews. — 2008; 30(1): 67-76. ссылка
- Nancy C. Andreasen Schizophrenia: From Mind To Molecule. — London: American Psychiatric Press, Inc., Washington, D.C., 1994. — 278 p.
- Current Concepts and Treatments of Schizophrenia / Piotr Stępnicki, Magda Kondej, Agnieszka A. Kaczor // Molecules. — 2018; 23(8): 2087.ссылка
- Peled A. Multiple constraint organization in the brain: a theory for schizophrenia // Brain Res Bull. — 1999; 49: 245-250.ссылка
- Smith C. U. Descartes’ pineal neuropsychology // Brain Cogn. — 1998; 36: 57-72.ссылка
- Tononi G., Edelman G. M. Schizophrenia and the mechanisms of conscious integration // Brain Res Rev. — 2000; 31: 391-400.ссылка
- Toomey R., Wallace C. J., Corrigan P. W., Schuldberg D., Green M. F.. Social processing correlates of nonverbal social perception in schizophrenia // Psychiatry. — 1997; 60(4), 292-300.ссылка
- Suicide in schizophrenia / Andras Perenyi, Rosaria Forlano // Neuropsychopharmacol Hung. — 2005; 7(3): 107-117.ссылка
- Schizophrenia // Mayo Clinic, 2020.
- Yasgur В. Dopamine Dysregulation a Causative Culprit in Schizophrenia? // Medscape. — 2022.
- Anderson Р. Music Therapy Helps Motivate Patients With Schizophrenia // Medscape. — 2023.