CREST синдром (CREST syndrome) — это болезнь, при которой уплотняется кожа рук и ног от пальцев до локтей и колен, появляются подкожные отложения кальция, возникает спазм кровеносных сосудов пальцев рук, нарушается работа пищевода и появляются небольшие красные пятна из-за расширения капилляров. CREST синдром является формой склеродермии.
Склеродермия представляет собой группу редких заболеваний, которые, прежде всего, сопровождаются уплотнением кожи. Это связано с тем, что клетки соединительной ткани вырабатывают слишком много коллагена и нормальная ткань замещается на грубую рубцовую, т. е. происходит её фиброзирование, или склерозирование. Даже сам термин «склеродермия» в переводе с греческого означает «твёрдая кожа». Но кроме кожи эти болезни могут поражать кровеносные сосуды и внутренние органы. Если процесс затрагивает только кожу, склеродермию называют очаговой (локализованной), если вовлечены внутренние органы — системной.
Системная склеродермия (ССД), или прогрессирующий системный склероз, имеет несколько форм:
- лимитированная (в том числе CREST синдром) — затрагивает кожу рук и ног от пальцев до локтей и колен, умеренно поражает внутренние органы;
- диффузная — затрагивает кожу рук, ног, лица, груди и живота, характеризуется быстрым поражением жизненно важных органов (сердца, лёгких, почек и желудочно-кишечного тракта);
- висцеральная — поражает только внутренние органы, кожа остаётся здоровой;
- ювенильная — начинает проявляться у детей до 16 лет, бывает очаговой, но может поражать и внутренние органы (т. е. быть системной).
- перекрёстная — характеризуется тем, что ССД сочетается с другим ревматическим заболеванием, например ревматоидным артритом или системной красной волчанкой.
Таким образом, CREST синдром является формой лимитированной системной склеродермии. Название синдрома основано на его симптомах:
- С (calcinosis) — кальциноз (подкожное накопление кальция).
- R (Raynaud phenomenon) — синдром Рейно (спазм кровеносных сосудов).
- Е (esophageal dysmotility) — нарушение работы пищевода (проявляется рефлюкс-эзофагитом).
- S (sclerodactyly) — склеродактилия (утолщение и уплотнение кожи пальцев рук).
- Т (telangiectasias) — телеангиэктазии (расширение капилляров).
Синонимы. Более редкие названия CREST синдрома: акросклероз и синдром Тибьержа — Вейссенбаха, названный по фамилиям двух французских докторов, впервые описавших сочетание отложения кальция и склерозирования (уплотнения) кожи в 1910 году .
Распространённость
В России в год выявляется 3–20 новых случаев cистемной cклеродермии на 1 млн населения. Общая распространённость составляет 30–300 случаев на 1 млн. Преимущественно встречается у женщин (соотношение 7:1). Болезнь может начаться в любом возрасте, но чаще первые симптомы появляются у людей от 30 до 60 лет . Доля детей до 16 лет среди больных системной склеродермией составляет менее 3 %, до 10 лет — менее 2 % .
Причины CREST синдрома
Вопрос о причинах системной склеродермии (в том числе и CREST синдрома) остаётся недостаточно изученным. Важное значение имеет влияние окружающей среды и генетическая предрасположенность.
К возможным причинам относят:
- мутации генов системы человеческого лейкоцитарного антигена (HLA) в локусах DRB1*1104, DQA1*0501 и DQB1*0301, а также мутации вне системы HLA — в локусах PTPN22, NLRP1, STAT4 и IRF5 ;
- случаи болезни в семье;
- женский пол;
- воздействие химических и чистящих веществ: кремния, хлорвинила, формальдегида, органических растворителей, эпоксидных смол, толуола ;
- L-триптофан и его производные, входящие в пищевые добавки (БАДы) ;
- облучение ультрафиолетовыми лучами, ионизирующее излучение.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома CREST
CREST синдром является формой лимитированной системной склеродермии, поэтому у них есть общие признаки:
- уплотнение кожи рук и реже ног от кончиков пальцев до локтей/колен;
- отложение нерастворимых депозитов кальция в коже;
- изменение цвета кожи: она становится более смуглой (гиперпигментированной);
- умеренное склерозирование внутренних органов (замена нормальной ткани на грубую рубцовую);
- лёгочная артериальная гипертензия — выявляется в 6–10 % случаев .
При CREST синдроме, как и при диффузной склеродермии, затрагивается кожа лица. Характерные черты:
- уплотнение кожи лица с восковидным блеском;
- уменьшение мимики («маскообразность»);
- формирование вертикальных складок над верхней губой — симптом «кисета»;
- изменение черт: заострённость носа, истончение губ и уменьшение диаметра отверстия рта.
Симптом «кисета» и уменьшение диаметра отверстия рта [18]
Основные симптомы CREST синдрома
Кальциноз. Патологическое подкожное накопление кальция в виде узелков происходит на фоне нормального уровня кальция и фосфора в крови, локальной ишемии (снижения кровоснабжения) и дистрофии (изменения структуры) тканей.
Кальциноз может быть бессимптомным или болезненным. Иногда узелки изъязвляются, тогда на них появляется белое сухое меловидное отделяемое. Также они могут инфицироваться. Накапливаясь внутри сустава и/или вокруг него, отложения кальция ограничивают подвижность сустава.
Кальциноз [19]
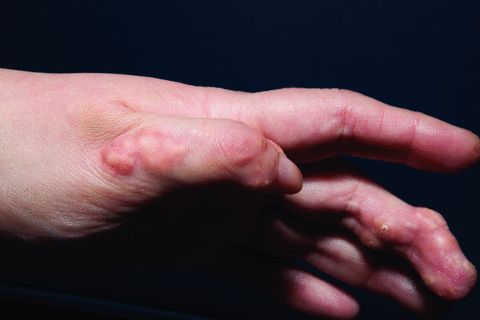
Синдром Рейно. Проявляется спазмом сосудов кожи в ответ на лёгкий или умеренный раздражитель, например холод, психоэмоциональное напряжение или незначительный перепад температуры окружающей среды. Это одно из наиболее частых первоначальных проявлений системной склеродермии.
Обычно синдром Рейно проявляется на пальцах рук, реже вовлечены кончик носа и ушные раковины. Визуально он проявляется последовательным изменением цвета кожи пальцев с чётко определяемой границей:
- сначала пальцы становятся белыми, так как из-за спазма в ткани пальцев перестаёт поступать кровь;
- затем — синими из-за недостатка кровоснабжения и накопления крови, обеднённой кислородом;
- в конце приступа — красными из-за восстановления кровотока.
Эпизоды спазма длятся от нескольких секунд до пары минут, они зачастую неприятные и болезненные. Исходом длительного и тяжёлого течения синдрома Рейно будет образование язвочек на кончиках пальцев и/или некроз (отмирание) фаланг.
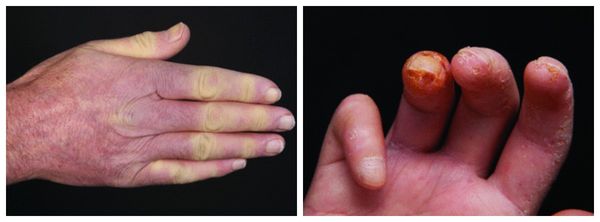
Побеление пальцев и язвы при синдроме Рейно [19]
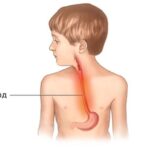
Нарушение работы пищевода. При системной склеродермии это не менее распространённая проблема, чем спазм сосудов и кальциноз. Из-за нарушения моторики пищевода возникает дисфагия (становится трудно глотать, возникает ощущение кома в горле) и изжога (жжение в пищеводе), которая усиливается в положении лёжа на спине.
Изжога появляется из-за рефлюкс-эзофагита — состояния, при котором кислая среда желудка обратным током поступает в пищевод, раздражая слизистую. Также может беспокоить раннее насыщение, ощущение переполнения в желудке, отрыжка, тошнота и рвота.
Рефлюкс-эзофагит
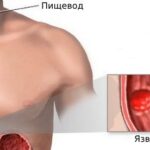
В редких случаях исходом рефлюкс-эзофагита становится пищевод Барретта — предраковое состояние, при котором клетки в зоне перехода пищевода в желудок перерождаются с дальнейшим развитием аденокарциномы пищевода.
Пищевод Барретта
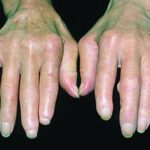
Склеродактилия. Это медленно и длительно текущее необратимое уплотнение кожи рук от пальцев до локтей. Состояние имеет три фазы:
- Фаза мягкого отёка — кисть увеличивается в объёме, контуры и кожный рисунок становятся сглаженными, по утрам в кистях появляется скованность.
- Индуративная фаза — кожа уплотняется, становится блестящей и твёрдой. Некоторые пациенты испытывают зуд.
- Атрофичная фаза — на коже появляется восковидный блеск, она теряет подвижность и легко травмируется.
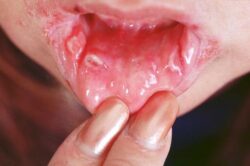
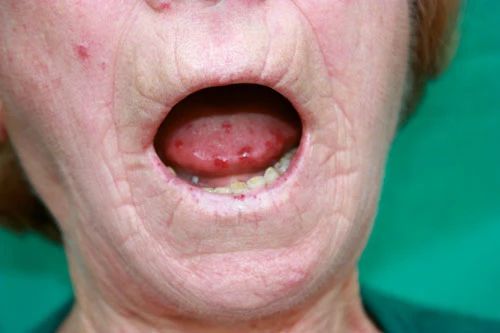
Телеангиэктазии. Это патологически расширенные капилляры, которые выглядят как небольшие красные пятна округлой формы. Чаще располагаются на коже кончиков пальцев, лица, тела и слизистой рта. Пятна поверхностные, легко исчезают при надавливании и медленно заполняются при уменьшении давления.
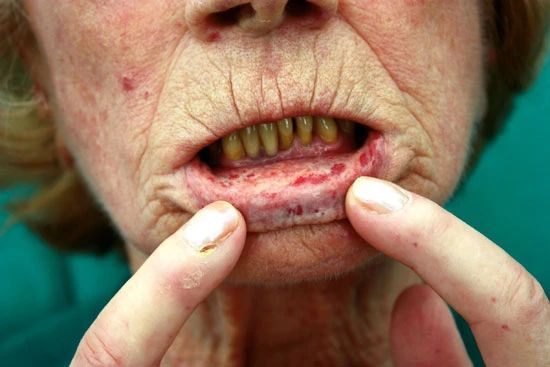
Телеангиэктазии на слизистой полости рта [18]
Другие симптомы, характерные как для лимитированной, так и для диффузной системной склеродермии:
- Артралгия (боль в суставах без визуальных признаков воспаления и разрушения). Это один из частых ранних признаков системной склеродермии. Боль может возникать как в мелких суставах кистей и стоп (у 90 % пациентов), так и в крупных .
- Акроостеолиз. Представляет собой необратимое разрушение костной ткани, которое начинается от кончиков пальцев кистей, редко стоп, с дальнейшим распространением на всю длину пальцев. Этот патологический процесс происходит из-за хронического нарушения нормального кровотока в мелких сосудах (т. е. из-за тканевой гипоксии/ишемии). Визуально акроостеолиз проявляется укорочением фаланг. Иногда происходит телескопическая деформациа пальцев — кожа и мягкие ткани складываются подобно телескопу из-за разрушения кости и сустава.
- Мышечная слабость. Чаще возникает в мышцах плеч и бёдер, не сопровождается болью. Если вовлечены мышц ног, человеку будет трудно встать, при мышечной слабости рук — сложно поднять руки, взять или поднять что-либо.
- Поражение внутренних органов. Если поражены внутренние органы, человек может похудеть, его будет беспокоить одышка, учащённое сердцебиение или нарушение ритма сердца («кувырки», замирания). Если системная склеродермия сочетается с синдромом Шёгрена, то может беспокоить сухость слизистой рта и глаз из-за поражения слюнных и слёзных желёз.
Патогенез синдрома CREST
Механизм развития CREST синдрома, как и самой системной склеродермии, сложный и достоверно неизвестен. Основу патогенеза составляют:
- нарушение микроциркуляции, т. е. кровообращения в мелких сосудах;
- нарушение иммунного ответа и образование антител: иммунитет воспринимает собственные клетки как чужие и запускает выработку антител против своих клеток;
- прогрессирующий кожный фиброз: усиленное отложение коллагена в коже приводит к образованию грубой, нерастворимой (фиброзной) соединительной ткани.
Нарушение микроциркуляции
В ответ на воздействие различных агентов (вирусов, воспалительных цитокинов, внешнесредовых факторов, антител и т. д.) нарушается нормальная работа эндотелия (внутреннего слоя сосудов).
Активированные клетки эндотелия начинают выделять специальный белок (эндотелин-1). Из-за эндотелина-1 слипаются лейкоциты и тромбоциты, разрастаются гладкомышечные клетки сосудов. В итоге диаметр просвета сосуда сужается, ухудшается ток крови по сосуду, и ткани, которые питает такой сосуд, страдают от нехватки кислорода (т. е. возникает тканевая ишемия/гипокися) . Кроме того, есть данные, что эндотелин-1 влияет на процесс фиброза, так как непосредственно активирует фибробласты — основные клетки соединительной ткани, которые вырабатывают коллаген .
Нарушение иммунного ответа и образование антител
Сложные межклеточные и молекулярные взаимодействия приводят к тому, что клетки врождённого иммунного ответа (макрофаги) воспринимают нормальные ткани как чужеродные. С помощью «отправки сообщений», т. е. выделения специализированных молекул (цитокинов), макрофаги сообщают клеткам приобретённого иммунитета (Т- и В-лимфоцитам) о том, что нужно запустить воспалительную реакцию и «зачистить» чужеродное присутствие. В-лимфоциты начинают вырабатывать антитела против собственных тканей. Исходом такой реакции становится необратимое повреждение тканей и систем органов.
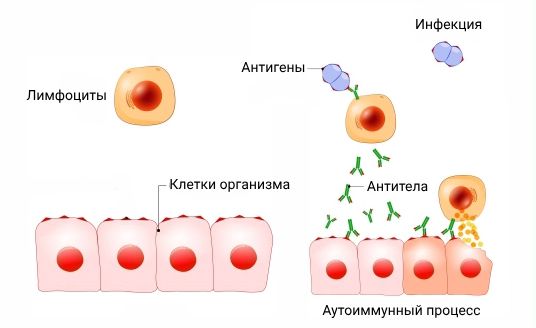
В-лимфоциты вырабатывают антитела против собственных тканей
Специфические антитела определяются практически у всех пациентов с системной склеродермией. Причём симптомы и формы заболевания будут разными в зависимости от антител. Например, при лимитированной системной склеродермии (и CREST синдроме в том числе) будут выявляться антицентромерные антитела (АЦА), а при диффузной форме — антитела к топоизомеразе-1 (Scl-70). Не менее важно, что по профилю антител можно спрогнозировать исход заболевания и какие жизненно важные органы будут повреждены.
Прогрессирующий кожный фиброз
При фиброзе нормальные клетки замещаются на грубую соединительную ткань. Почему это происходит, точно неизвестно. Считается, что под действием разных факторов (например, длительного контакта с чистящими реагентами и др.) в тканях могут чрезмерно активироваться и накапливаться фибробласты. Накопление фибробластов приводит к избыточной выработке коллагена. Это и есть процесс фиброзирования, который проявляется уплотнением и утолщением кожи .
Также в последнее время изучается роль белков, ответственных за выживание фибробластов (про- и противоапоптических белков). Из-за нарушения работы этих белков фибробласты не подвергаются апоптозу (запрограммированной клеточной гибели) и выживают .
Классификация и стадии развития синдрома CREST
В современной медицине все заболевания структурированы согласно Международной классификации болезней 10-го пересмотра (МКБ-10). CREST синдром имеет код М34.1 и относится к группе М34 Системный склероз. Кроме CREST синдрома в эту группу входят:
- М34.0 Прогрессирующий системный склероз.
- М34.2 Системный склероз, вызванный лекарственными химическими средствами и химическими соединениями.
- М34.8 Другие формы системного склероза.
- M34.9 Системный склероз неуточнённый.
Стадии развития системной склеродермии, в том числе CREST синдрома:
- Очень ранняя (или доклиническая) — определяется синдром Рейно и мягкотканый отёк кистей, в анализе крови выявляется позитивность по антинуклеарному фактору и/или «склеродермическим» аутоантителам, а также есть характерные изменения сосудов ногтевого ложа при выполнении капилляроскопии.
- Начальная стадия — помимо синдрома Рейно и отёка кистей, развивается склеродактилия, появляются телеангиэктазии, язвочки и/или рубчики на кончиках пальцев, нарушается моторика пищевода.
- Стадия развёрнутых клинических проявлений, отражающих системный характер процесса, — формируются классические симптомы заболевания: кроме кожи и сосудов вовлекаются лёгкие, кишечник и почки.
- Поздняя (терминальная) — развивается необратимая недостаточность жизненно важных органов, например лёгких (из-за пневмофиброза и лёгочной артериальной гипертензии), почек (из-за почечного склероза) и ЖКТ (из-за стриктур пищеводно-желудочного сфинктера и др.) .
Варианты течения системной склеродермии, в том числе CREST синдрома:
- Острое (быстро прогрессирующее) — фиброз кожи и внутренних органов развивается в первые 1–2 года от начала заболевания, что быстро приводит к недостаточности лёгких, почек, сердца и желудочно-кишечного тракта.
- Подострое (умеренно прогрессирующее) — заболевание развивается с признаками иммунного воспаления (плотным отёком кожи, миозитом, артритом), нередки перекрёстные формы.
- Хроническое (медленно прогрессирующее) — болезнь развивается с преобладанием сосудистой патологии, развитием язв и некрозов, умеренных кожных появлений (уплотнения кожи пальцев и лица) и патологии внутренних органов (поражения ЖКТ, интерстициального поражения лёгких) .
Осложнения синдрома CREST
Исключительно для CREST синдрома характерно такое осложнение, как лёгочная артериальная гипертензия. Но в целом при системной склеродермии (и лимитированной, и диффузной) могут возникать и другие осложнения:
- Язвы и некроз кончиков пальцев из-за выраженного синдрома Рейно.
- Инфицирование язв и кальцинатов, развитие остеомиелита.
- Со стороны сердечно-сосудистой системы: аритмии, хроническая сердечная недостаточность, внезапная смерть.
- Со стороны лёгких: лёгочный фиброз, дыхательная недостаточность.
- Со стороны желудочно-кишечного тракта: стриктуры (сужение) нижней трети пищевода из-за рубцовых изменений при рецидивирующем язвенном поражении; желудочное кровотечение при множественных телеангиэктазиях слизистой оболочки желудка; нарушение моторики пищевода; поражение тонкого кишечника и мальабсорбция (нарушение усвоения питательных веществ); синдром избыточного бактериального роста; диспепсия (нарушение нормальной работы желудка, затруднённое и болезненное пищеварение); недержание кала (возникает редко).
- Хроническая болезнь почек (редко).
- Острая гипертензивная энцефалопатия — поражение головного мозга из-за хронического повышенного давления (очень редко).
- Туннельные синдромы: синдром запястного канала (защемление нерва в области запястья), синдромы сдавления локтевого или большеберцового нервов (редко) .
Диагностика синдрома CREST
Системная склеродермия — многоликое заболевание, её течение будет различаться даже среди пациентов с похожими клиническими формами.
Сбор жалоб и анамнеза
Диагностика начинается со сбора жалоб и анамнеза (истории) жизни и болезни. Первые признаки заболевания зачастую неспецифические (общие для многих заболеваний), однако врач обратит внимание на такие жалобы:
- изменение цвета пальцев кистей и/или стоп на холоде, при стрессе или перемене климата;
- отёчность кожи кистей без оставления ямок при надавливании или сохраняющийся плотный отёк (уплотнение кожи) кистей;
- изменение черт лица, например маскообразность, «кисет» над верхней губой;
- боли в мелких суставах кистей;
- частая изжога и отрыжка;
- ощущение кома в горле и трудность при глотании мелкой пищи, например гречки или риса;
- немотивированное снижение веса;
- усталость, ранее не характерная одышка.
Врач спросит, в какой последовательности появлялись симптомы, так как в зависимости от этого возможно спрогнозировать течение заболевания. Например, если преобладают сосудисто-кожные проявления (изменение цвета пальцев на холоде и др.), то прогноз лучше, чем при нарушениях со стороны внутренних органов (снижении веса, одышке и др.).
Лимитированная системная склеродермия и CREST синдром обычно начинаются с синдрома Рейно с последующим постепенным прогрессированием. Второй отличительный признак — кальциноз кожи, причём величина отложений кальция может быть разной.
Осмотр
Чтобы оценить эластичность кожи, врач проведёт специальный тест — кожный счёт по Rodnan. На разных участках тела будет захватывать кожу в небольшую складку и оценивать результат по 4-балльной системе, где:
- 0 — эластичность кожи нормальная;
- 1 — незначительная плотность (кожа собирается в складку);
- 2 — умеренная плотность кожи (с трудом собирается в складку);
- 3 — выраженная плотность кожи (одеревенелость, доскообразность).
Этот метод удобен для врача, так как не требует никаких приборов и позволяет оценить состояние в динамике.
Помимо кожного счёта, оценивается состояние кончиков пальцев: есть ли язвы, рубчики, деформации, участки некроза, кальциноз и разрушение костной ткани. В зависимости от наличия тех или иных проявлений, врач оценивает выраженность синдрома Рейно. Например, кальциноз и разрушение костей — признаки длительно текущего и неконтролируемого процесса.
Чтобы оценить дыхательную и сердечно-сосудистую системы, врач проведёт:
- аускультацию (выслушивание) лёгких: крепитация (треск) может указывать на пневмофиброз;
- аускультацию сердца: акцент и раздвоения II тона в точках выслушивания лёгочной артерии и трёхстворчатого клапана могут быть предвестником лёгочной артериальной гипертензии;
- пульсоксиметрию для выявления гипоксии (недостатка кислорода);
- измерение артериального давления на обеих руках;
- оценку периферической пульсовой волны (пульса в районе запястья).
Для своевременной диагностики системной склеродермии Европейская антиревматическая лига и Американская коллегия ревматологов (EULAR/ACR) в 2016 году разработали классификационные критерии .
Таблица 1. Классификационные критерии системной склеродермии
| Параметры | Варианты признаков | Баллы |
|---|---|---|
| Уплотнение и утолщение кожи обеих рук выше пястно-фаланговых суставов (ПФС) — проксимальная склеродерма | 9 | |
| Уплотнение и утолщение кожи пальцев* | • склередема (отёк) • пальцы дистальнее (ниже) ПФС | 2 4 |
| Дигитальная ишемия (недостаточное кровоснабжение кончиков пальцев)* | • язвочки • рубчики | 2 3 |
| Телеангиэктазии | 2 | |
| Капилляроскопические изменения | 2 | |
| Лёгочная артериальная гипертензия и/или интерстициальное поражение лёгких | 2 | |
| Синдром Рейно | 3 | |
| Специфичные аутоантитела (анти-Scl-70, антицентромерные, к RNA-полимеразе III) | 3 |
* При наличии двух признаков в расчёт принимается большее значение.
Согласно этим критериям, диагноз «системная склеродермия» устанавливается при наличии 9 баллов и выше.
После сбора анамнеза и физикального осмотра врач назначит перечень исследований в соответствии с клинической картиной.
Лабораторная диагностика
В диагностике системной склеродермии важное значение имеют:
- Анализ крови на антинуклеарный фактор (АНФ). Он обнаруживается почти у всех больных ССД.
- Анализ крови на специфичные для ССД аутоантитела: при лимитированной форме (в том числе при CREST синдроме) выявляются антицентромерные антитела (АЦА); при диффузной форме — антитела к топоизомеразе-1 (Scl-70) и к РНК полимеразе III; при перекрёстной форме — Pm/Scl, U3-рибонуклеопротеин (РНП-70).
Чтобы уточнить воспалительную активность процесса и оценить состояние органов и систем, врач назначит:
- Общий анализ крови (ОАК) с определением скорости оседания эритроцитов (СОЭ) по методу Вестергрен.
- Общий анализ мочи (ОАМ).
- Биохимический анализ крови: на глюкозу, общий белок, альбумин, печёночные ферменты (АЛТ, АСТ, ГГТП, ЩФ), общий билирубин, мочевину, креатинин, мочевую кислоту, общий холестерин, ЛДГ, КФК, С-реактивный белок (качественно).
Инструментальная диагностика
Чтобы оценить сосудистые нарушения при синдроме Рейно, проводится капилляроскопия ногтевого ложа. С помощью этого метода врач оценивает состояние капилляров (их количество, размер, диаметр и форму). Это клинически ценный метод диагностики, так как при ССД капилляроскопическая картина имеет своеобразный и типичный вид: сначала капилляры расширяются, затем меняют форму (происходит их деструкция), растут кустовидные (разветвлённые) капилляры, после чего количество капилляров уменьшается. В зависимости от полученных характеристик выделяют: ранний, переходный и поздний типы сосудистых нарушений при синдроме Рейно .
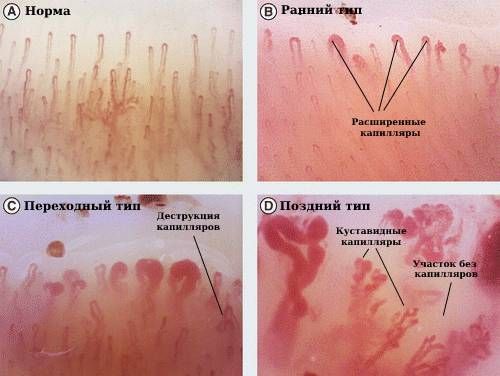
Капилляроскопическая картина при системной склеродермии [20]
Для оценки костно-суставной системы используют классическую рентгенографию кистей и стоп в прямой проекции.
Чтобы выявить поражения лёгочной ткани, рентгенография не используется, для этого проводится КТ высокого разрешения. При подозрении на пневмофиброз исследуется функция внешнего дыхания с диффузионной способностью лёгких по углекислому газу (DLCO). При подозрении на лёгочную артериальную гипертензию могут выполнить доплер-ЭХО, ЭКГ и катетеризацию правых отделов сердца.
Если нужно уточнить состояние органов брюшной полости (печени, почек, кишечника), на первичном этапе выполняется ультразвуковое исследование.
При подозрении на поражение пищевода (гипотонию, рефлюкс-эзофагит, стриктуру) могут выполняться манометрия, рентгенография пищевода или ЭГДС. Чтобы обследовать желудок, проводится ЭГДС.
Чтобы исключить патологии сердца (аритмию, очаговый фиброз миокарда, перикардит, дисфункцию миокарда), проводится ЭКГ, ЭХО-КГ, мониторирование ЭКГ по Холтеру .
Дифференциальная диагностика
Уплотнение кожи может возникать не только при системной склеродермии, но и при других болезнях и состояниях из группы склеродермоподобных синдромов. В ходе обследования врач исключает другие состояния, т. е. проводит дифференциальную диагностику. В таблице приведены склеродермоподобные синдромы и их отличие от системной склеродермии .
Таблица 2. Дифференциальный диагноз
| Тип нарушения | Болезнь | Отличительные признаки |
|---|---|---|
| Метаболические и наследственные заболевания | Карциноидный синдром | Уплотнение кожи лица, тела или конечностей не сопровождается синдромом Рейно |
| Акромегалия | Отёчность кожи сочетается с усилением сало- и потоотделения | |
| Амилоидоз | Бляшки, возникающие при амилоидозе, могут напоминать проявления ССД, но другие симптомы например синяки, алопеция и дистрофия ногтей, не характерны для ССД. Нет синдрома Рейно, типичных изменений при капилляроскопии и антинуклеарных антител | |
| Диабетическая псевдосклеродермия | В анамнезе — длительный инсулинзависимый сахарный диабет | |
| Иммунологические нарушения и воспалительные состояния | Хроническая реакция «трансплантант против хозяина» | Изменения локализованы преимущественно на коже туловища и бёдер, однако могут располагаться и по всему телу. Сопровождаются зудом и гипопигментацией (побледнением) |
| Эозинофильный фасциит | Уплотнение кожи болезненное, начинается с предплечий и/или голеней, может распространяться на плечи, бёдра и туловище. Выявляется гиперэозинофилия и гипергаммаглобулинемия (избыток эозинофилов и иммуноглобулинов). Кожа лица и пальцев не затронута. Ранние изменения кожи происходят по типу «апельсиновой корки» | |
| Склередема | Состояние может возникать при доброкачественных заболеваниях (сахарном диабете 2-го типа, ревматоидном артрите и др.) и злокачественных (карциноидах, инсулиноме и др.). Иногда развивается после перенесённых инфекций (например, стрептококкового фарингита). В отличие от ССД протекает без синдрома Рейно | |
| Склеромикседема | Очаги уплотнения кожи с восковидным блеском в области лба, шеи и за ушами без синдрома Рейно | |
| Нефрогенная фиброзирующая дермопатия | Быстрому уплотнению кожи и других органов предшествовало МРТ с использованием гадолиния в качестве контраста | |
| POEMS-синдром | Состояние, включающее в себя полиневропатию (поражение периферических нервов), органомегалию (увеличение размеров некоторых внутренних органов), эндокринопатию (нарушение работы эндокринных желёз), выработку М-протеина и поражение кожи. Возможно развитие гиперпигментации, акроцианоза и/или акросклероза | |
| Склередема Бушке | Выраженное уплотнение кожи определяется в области лица, шеи и плече-лопаточного пояса. Зачастую связано с предшествовавшей инфекцией верхних дыхательных путей | |
| Приобретённые заболевания | Липодерматосклероз | Гиперпигментация и уплотнение кожи нижней трети голеней сочетается с хронической венозной недостаточностью, голени при этом похожи на перевёрнутую бутылку шампанского |
| Синдром эозинофилии-миалгии | Уплотнение кожи без синдрома Рейно, пальцы рук и ног почти не затронуты. В анамнезе — приём препаратов, содержащих большое количество L-триптофана | |
| Действие Блеомицина (противоопухолевого препарата) | В анамнезе — приём Блеомицина. В анализах — отсутствие специфических аутоантител к склеродермии |
Лечение синдрома CREST
Пока нет методов, позволяющих полностью вылечить болезнь или добиться стабильной ремиссии. Терапия CREST синдрома, как и системной склеродермии в целом, направлена на облегчение симптомов и замедление прогрессирования заболевания, поэтому она сложная и зачастую многокомпонентная. Учитывая разнообразие органных и тканевых поражений, применяют как медикаментозные, так и немедикаментозные методы.
Немедикаментозное лечение
Чтобы предотвратить спазм сосудов пальцев, пациентам рекомендуется:
- в холодное время года носить тёплую одежду, руки держать в тепле, вместо перчаток использовать варежки;
- отказаться от курения;
- снизить воздействие вибрации и ультрафиолетового облучения.
Пациентам с поражением ЖКТ в рамках ССД рекомендуется:
- похудеть, если есть лишний вес;
- лежать с приподнятым изголовьем (обычно на 30–45°, но можно полагаться на свои ощущения);
- снизить потребление кофеина, шоколада;
- есть маленькими порциями, избегая переедания;
- ложиться только через 3–4 часа после еды.
Специализированной диеты при системной склеродермии нет. Но важно питаться рационально, рекомендуется придерживаться средиземноморской диеты, богатой полиненасыщенными жирными кислотами. Эта диета влияет на уровень воспаления и защищает сосудистую стенку от окислительного стресса .
Также нужно защищать кожу: регулярно использовать солнцезащитный крем, избегать горячих ванн и душа, а также воздействия бытовой химии, которая может вызвать раздражение .
Медикаментозное лечение
Основная цель медикаментозной терапии системной склеродермии (как лимитированной, так и диффузной) — снизить воспалительную активность и предотвратить прогрессирование болезни. Могут применяться следующие группы препаратов: сосудистые, противовоспалительные, антифиброзные, иммуносупрессанты (базисные противоревматические и биологические). Врач выбирает препараты с учётом формы и ведущих симптомов заболевания.
При сосудистых нарушениях (синдроме Рейно, дигитальных язвочках) применяются:
- Сосудорасширяющие препараты:
- дигидропиридиновые блокаторы кальциевых каналов (преимущественно Нифедипин, Амлодипин) — препараты первой линии;
- селективные ингибиторы ФДЭ-5 (Силденафил) — назначаются при недостаточном эффекте препаратов первой линии;
- блокаторы ангиотензина II (Лозартан) — могут применяться при непереносимости препаратов 1 и 2-й групп;
- простаноиды (Вазапростан или Илопрост) в виде внутривенных инфузий — назначаются, если препараты в виде таблеток неэффективны.
- Статины — обладают ангиопротективным эффектом, т. е. защищают сосудистую стенку от повреждений.
- Антиагреганты (препараты, препятствующие тромбообразованию), например Ацетилсалициловая кислота — оказывают положительный эффект на кровоток.
- Антидепрессанты из группы СИОЗС (например, Флуоксетин) — могут использоваться, чтобы купировать синдром Рейно без признаков прогрессивного поражения кожи.
Если на пальцах есть язвы, то на всех этапах лечения используются заживляющие мази.
При прогрессировании фиброза кожи, лёгких и внутренних органов:
- аналоги цистеина (Пеницилламин);
- антиметаболиты: фолиевой кислоты (Метотрексат); пуринов (Азатиоприн);
- иммуносупрессанты: Микофенолата мофетил, Микофеноловая кислота; Циклофосфамид; глюкокортикоиды;
- ингибитор тирозинкиназы (Нинтеданиб);
- анти-В-клеточная терапия (Ритуксимаб);
- ингибитор интерлейкина-6 (Тоцилизумаб).
При лёгочной артериальной гипертензии могут применяться:
- селективные ингибиторы ФДЭ-5 (Силденафил);
- простаноиды: Илопрост (внутривенно или ингаляционно); Эпопростенол (с помощью капельницы);
- антагонисты рецепторов эндотелина-1 (Бозентан).
При нарушениях ЖКТ (гипотонии пищевода и/или кишечника, рефлюкс-эзофагите) могут назначаться:
- антагонист допаминовых рецепторов (Метоклопрамид) — улучшает перистальтику всего ЖКТ;
- ингибиторы протонового насоса (Омепразол, Эзомепразол и др.) — снижают выработку соляной кислоты.
При кальцинозе кожи медикаментозные методы неэффективны. Если кальцинаты часто травмируются и болят, то их можно удалить хирургическим путём, но после удаления высок риск, что скопление кальция снова появится на прежнем или новом месте.
Физиотерапевтическое лечение
В дополнение к медикаментозной терапии и коррекции образа жизни пациентам с CREST синдромом рекомендуется проходить физиотерапевтическое лечение под контролем врача-физиотерапевта. Оно в основном направлено на то, чтобы уменьшить эпизоды синдрома Рейно и снизить темпы склерозирования кожи. Поэтому активно применяется воздействие теплом (парафиновые обёртывания кистей), ультразвуком (фонофорез с Гидрокортизоном или Гиалуронидазой) и лазером, а также локальные массажи (например, лица и кистей).
Чтобы сохранить объём движений, рекомендуется лечебная физическая культура (ЛФК). К другим дополнительным видам лечения относят бальнеотерапию, грязелечение, радоновые ванны .
Всем пациентам с системной склеродермией, в том числе с CREST синдромом, необходим динамический контроль врача ревматолога на амбулаторном этапе, чтобы оценивать активность болезни, переносимость и эффективность терапии. Кратность визитов определяется тяжестью течения и активностью заболевания, обычно рекомендуется приходить на осмотры раз в 3–6 месяцев.
Прогноз. Профилактика
Системная склеродермия имеет самую высокую смертность среди системных аутоиммунных заболеваний. У пациентов с системной склеродермией риск смерти в 4,7 раз выше, чем у населения в целом . Но за последние 10 лет эффективность лечения значительно улучшилась, и люди с этой болезнью живут дольше .
При CREST синдроме прогноз более благоприятный по сравнению с диффузной формой системной склеродермии, так как он медленнее прогрессирует и поражения внутренних органов при такой форме выражены умеренно. Согласно одному канадскому исследованию, 10-летняя выживаемость при лимитированной форме составила 92 %, при диффузной — 65 %. Это значит, что после установки диагноза «CREST синдром» 92 % пациентов остаются живы в течение 10 лет .
Факторы неблагоприятного прогноза заболевания:
- быстропрогрессирующее течение;
- возраст начала заболевания старше 45 лет;
- мужской пол, фиброз лёгких;
- лёгочная артериальная гипертензия;
- аритмия;
- поражение почек в течение первых 3 лет болезни;
- анемия;
- ускоренная СОЭ в общем анализе крови в первые 1–2 года болезни;
- протеинурия (белок в моче) в начале болезни.
Выживаемость и сохранение качества жизни пациентов с системной склеродермией зависят от того, на какой стадии диагностировали болезнь и начали лечение. Раннее начало медикаментозной и немедикаментозной терапии может существенно замедлить прогрессирование болезни и развитие тяжёлых осложнений. Но нужно понимать, что несмотря на весь спектр терапии, заболевание неуклонно прогрессирует, поэтому медикаменты необходимо принимать постоянно.
Профилактика CREST синдрома
Нет таких мер, которые помогли бы предотвратить развитие системной склеродермии, в том числе CREST синдрома. Однако с помощью своевременного и адекватного лечения можно предупредить отдельные симптомы (например, синдром Рейно, нарушение моторики пищевода).
Доверительные отношения между врачом и пациентом и совместная разработка плана лечения в разы повышают эффективность лечения, и это, несомненно, оказывает положительное влияние на исход заболевания.
Список литературы
- Meyer O. CREST syndrome // Ann Med Intern. — 2002. — Vol. 153, № 3. — Р. 183–188.ссылка
- Российские клинические рекомендации. Ревматология / под ред. Е. Л. Насонова. — М.: ГОЭТАР-Медиа, 2017. — 464 с
- Arnett F. C., Gourh P., Shete S. et al. Major histocompatibility complex (MHC) class II alleles, haplotypes and epitopes which confer susceptibility or protection in systemic sclerosis: analyses in 1300 Caucasian, African-American and Hispanic cases and 1000 controls // Ann Rheum Dis. — 2010. — Vol. 69, № 5. — Р. 822–827.ссылка
- Hausten U., Anderegg U. Silica-induced scleroderma: clinical and experimental aspects // J Rhеumatol. — 1998. — Vol. 25, № 10. — Р. 1917–1926. ссылка
- Maître A., Hours M., Bonneterre V., Arnaud J. et al. Systemic sclerosis and occupational risk factors: role of solvents and cleaning products // J Rheumatol. — 2004. — Vol. 31, № 12. — Р. 2395–2401. ссылка
- Гусева Н. Г. Системная склеродермия — мультидисплинарная проблема // Научно-практическая ревматология. — 2011. — № 2. — С. 10–14.
- Adigun R., Goyal A., Hariz A. Systemic Sclerosis // StatPearls Publishing. — 2023.ссылка
- Rosendahl A.-H., Schönborn K., Krieg T. Pathophysiology of systemic sclerosis (scleroderma) // Kaohsiung J Med Sci. — 2022. — Vol. 38, № 3. — Р. 187–195.ссылка
- Jafarinejad-Farsangi S., Farazmand A., Mahmoudi M. et al. MicroRNA-29a induces apoptosis via increasing the Bax: Bcl-2 ratio in dermal fibroblasts of patients with systemic sclerosis // Autoimmunity. — 2015. — Vol. 48, № 6. — Р. 369–378.ссылка
- Ревматология: национальное руководство / под ред. Е. Л. Насонова, В. А. Насоновой. — М.: ГЭОТАР-Медиа, 2010. — 720 с.
- Клуни Г., Уилкинсон Н., Никифору Е., Джейдон Д. Ревматология. Оксфордский справочник / пер. с англ. под ред. проф. А. М. Лилы. — М.: ГЭОТАР-Медиа, 2022. — 1087 с.
- Calder P. C. n-3 Polyunsaturated fatty acids, inflammation, and inflammatory diseases // Am J Clin Nutr. — 2006. — Vol. 83 (6 Suppl). — Р. 1505–1519.ссылка
- Ревматология. Фармакология без ошибок: руководство для врачей / под ред. проф. В. И. Мазурова, О. М. Лесняк. — М.: Е-ното, 2017. — 528 с.
- Ананьева Л. П. Перспективы применения тоцилизумаба при системной склеродермии // Научно-практическая ревматология. — 2015. — Т. 53, № 6. — С. 632–640.
- Scleroderma // Mayo Clinic. — 2022.
- Ананьева Л. П. Основные формы системной склеродермии: особенности клиники и диагностики // РМЖ. — 2013. — № 6. — С. 322.
- Ревматология: клинические лекции / под ред. проф. В. В. Бадокина. — М.: Литтерра, 2014. — 592 с.
- Veale B., Jablonski R., Frech T. et al. Orofacial manifestations of systemic sclerosis // Br Dent J. — 2016. — Vol. 221, № 6. — Р. 305–310. ссылка
- Sticherling M. Systemic sclerosis — dermatological aspects. Part 1: Pathogenesis, epidemiology, clinical findings // J Dtsch Dermatol Ges. — 2012. — Vol. 10, № 10. — Р. 705–718.ссылка
- Smith V., Cutolo M. Role of capillaroscopy in diagnosis and prediction of clinical complications // Novel Insights into Systemic Sclerosis Management. — 2013. — Р. 62–74.
- Al-Dhaher F. F., Pope J. E., Ouimet J. M. Determinants of morbidity and mortality of systemic sclerosis in Canada // Semin Arthritis Rheum. — 2010. — Vol. 39, № 4. — Р. 269–277.ссылка
- Вест С. Дж. Секреты ревматологии / пер. с англ. — М., СПб.: БИНОМ, Невский Диалект, 1999. — 768 с.
- Blank R. B., Nwawka O. K., Yusov A. A., Gordon J. K. Inflammatory arthritis in systemic sclerosis: What to do? // J Scleroderma Relat Disord. — 2019. — Vol. 4, № 1. — Р. 3–16.ссылка