В томскую городскую клиническую больница № 3 имени Б. И. Альперовича обратилась женщина с болями в коленях.
Жалобы
Пациентка отметила, что болезненные ощущения появлялись в спокойном состоянии и по ночам. Она также ощущала болезненность в мелких суставах кистей и стоп. Иногда на руках опухали пальцы вокруг суставов, которые находятся ближе к ладони.
Боль зависела от атмосферного давления и погоды. При ветре и сырости усиливалась, становилась ноющей, похожей на зубную. После приёма обезболивающих болезненные ощущения стихали на несколько часов.
Анамнез
Впервые симптомы появились в 2021 году, осенью. Женщина связала их с работой на огороде. Примерно через месяц заболели кисти и стопы. В течение года болевой синдром нарастал, вплоть до 9–10 баллов по визуально-аналоговой шкале (сильная боль). Ранее припухал указательный палец левой стопы.
Весной и осенью также появлялись шелушащиеся высыпания размером от 0,5 до 1 см, больше всего их было над локтями и коленями. Дерматолог назначил гормональную мазь, после которой шелушения проходили, но в последние несколько лет количество очагов увеличилось. Дерматолог диагностировал у пациентки атопический дерматит.
Долго наблюдалась у терапевта с диагнозом «полиостеоартроз». Принимала противовоспалительные препараты, но они не помогали.
Эпизодически шелушение кожи отмечала с 35 лет. В семье подобных симптомов ни у кого не было.
Обследование
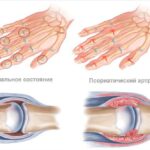
При осмотре на ногтях пальцев рук были вдавления по типу иглы, ногти на ногах также были деформированы. Отмечался синовит коленей. При поперечном сдавливании кистей и стоп, а также сжатии рук в кулак женщина чувствовала боль.
На стопах кожа обильно шелушилась. Полностью сгибать ноги в коленях женщина не могла.
Лабораторное исследование выявило повышенный уровень С-реактивного белка до 30 мг/л и скорости оседания эритроцитов (СОЭ) до 40 мм/ч. Ревматоидный фактор и циркулирующие иммунные комплексы анализ не выявил.
УЗИ коленей показало значительный объём жидкости внутри суставов, рентгенограмма выявила единичные эрозии кистей и стоп.
Тест на HLA-B27 антиген дал положительный результат (указывает на высокий риск анкилозирующего спондилоартрита).
Диагноз
М07.3 Псориатический артрит, ревматоидоподобная форма с преимущественным поражением коленей, кистей и стоп. Дактилит (воспаление пальца) в анамнезе.
Лечение
Пациентке назначили базисную терапию Метотрексатом: начали с 12,5 мг раз в неделю подкожно и постепенно увеличили дозу до 25 мг раз в неделю.
Параллельно удалили 50 мл жидкости из правого и более 80 мл из левого суставов. После манипуляции ввели по 1 мл Дипроспана.
Через 3 недели после начала терапии женщина отметила снижение боли. На 4-й неделе повторно удалили жидкость из суставов: 25 мл из правого и около 30 мл из левого.
Через 7 недель лабораторные показатели стабилизировались. Незначительная боль появлялась только при физической нагрузке.
Сейчас пациентка каждую неделю принимает по 25 мг Метотрексата и 5 мг Фолиевой кислоты на вторые сутки от введения препарата. Суставы на перемену погоды не реагируют. Ежеквартально сдаёт кровь и с результатами анализов приходит на приём по диспансерному учёту.
Заключение
Этот клинический случай показывает, что отсутствие псориатического высыпания не означает отсутствие заболевания. Часто деформации и нарушения структуры ногтей принимают за грибок, хотя нужно лечить псориатический артрит. Эта болезнь остаётся одной из наиболее сложных патологий для диагностики. Однако своевременная терапия позволяет пациенту избавиться от симптомов и вернуться к нормальной жизни.