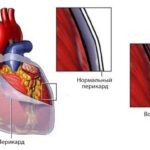
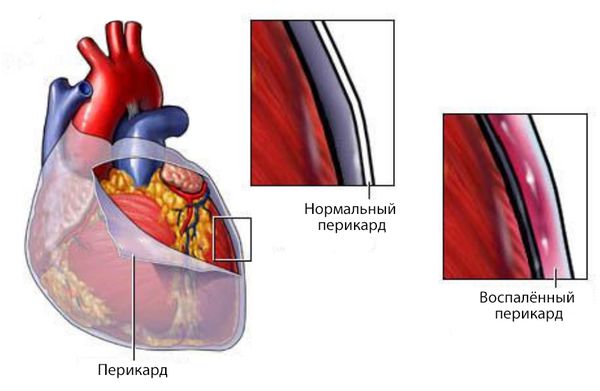
Перикардит (Pericarditis) — это воспаление околосердечной сумки (перикарда). Заболевание зачастую проявляется острой болью в груди, которая ослабевает в положении сидя с наклоном вперёд. Также перикардит может сопровождаться одышкой и болью в груди в положении лёжа.
При перикардите в полости околосердечной сумки часто накапливается жидкость — выпот. Такую форму болезни называют экссудативным перикардитом.
Перикардит
Распространённость перикардита
Перикардит становится причиной 0,1 % всех госпитализаций и 5 % экстренных госпитализаций, связанных с болью в грудной клетке .
Причины перикардита
Все причины поражения перикарда можно разделить на инфекционные и неинфекционные.
К инфекционным перикардитам (14 % от всех случаев) приводят вирусные, бактериальные, грибковые и паразитарные возбудители. В развитых странах инфекционный перикардит чаще всего вызывают вирусы: герпесвирусы (вирус Эпштейна — Барр, цитомегаловирусы, вирус герпеса 6‑го типа), грипп, возбудители краснухи, гепатитов В и С, энтеровирусы, аденовирусы, ВИЧ, парвовирус В19 .
Острым инфекционным перикардитом чаще болеют в холодное время года. Заболеванию обычно предшествуют желудочно-кишечные или гриппоподобные симптомы: тошнота, нарушение глотания, икота, лихорадка до 38,0 °C, мышечная слабость и ломота в теле.
Частота бактериальных перикардитов в последнее время снизилась: они составляют не более 1–2 % от всех случаев. Среди возбудителей наиболее патогенным остаётся золотистый стафилококк, который приводит к гнойному абсцессу перикарда и/или гнойному перикардиту у 22–31 % пациентов .
Около 15–20 % перикардитов вызвано неинфекционными причинами. В развитых странах, в том числе в России, растёт частота перикардитов, возникших после операций на сердце. На их долю приходится 8,9—20 % случаев. Такая ситуация связана с увеличением инвазивных вмешательств: аортокоронарного шунтирования, имплантации искусственного водителя ритма, радиочастотной абляции, транскатетерной имплантации аортального клапана, реже чрескожных коронарных вмешательств .
К другим неинфекционным причинам перикардита относятся аутоиммунные заболевания: системная красная волчанка, ревматоидный артрит, болезнь Стилла, развившаяся у взрослых, системная склеродермия, синдром Шегрена, дерматомиозит, полимиозит, системные васкулиты. Также к перикардиту может привести первичный аутоиммунный и послеоперационный гипотиреоз, терминальная хроническая болезнь почек, лучевая терапия при раке органов грудной клетки, первичные и вторичные новообразования перикарда.
Кроме того, перикардит часто встречается при амилоидозе, разрыве внутренней оболочки аорты, лёгочной артериальной гипертензии и хронической сердечной недостаточности .
Лекарственные перикардиты встречаются редко. К ним может привести длительный приём больших доз Прокаинамида, Гидралазина, Метилдопы, Изониазида, Фенитоина, пенициллинов и антинеопластических средств.
Перикардит называют идиопатическим, если, несмотря на полную диагностику, выявить причину болезни не удалось . Считается, что перикардиты часто развиваются под воздействием вирусной инфекции, которая не была обнаружена, либо связаны с иммунным ответом на вирус или другие возбудители.
Классические представления о триаде основных причин перикардита: туберкулёзе, ревматизме и уремии — утратили своё значение. Сейчас разработаны эффективные меры профилактики, диагностики и лечения этих болезней, поэтому к перикардиту они приводят редко.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы перикардита
Перикардит может протекать без симптомов. В таких случаях болезнь выявляют на рентгено- или эхокардиограмме, выполненных по другому поводу, например при диспансеризации, профосмотре или плановом обследовании при других заболеваниях.
Характерным признаком перикардита при умеренных выпотах является одышка при нагрузке вплоть до ортопноэ — затруднённого дыхания в положении лёжа. Для прекращения ортопноэ пациенту приходится сесть и наклониться вперёд.
Другой частый симптом — это боль за грудиной и/или в области передней стенки грудной клетки, которая ощущается как распирание или наполнение.
Неспецифические симптомы, такие как тошнота, нарушение глотания, охриплость и икота, связаны со сдавлением перикардиальным выпотом расположенных рядом структур: пищевода, плевральных мешков лёгких, нисходящего отдела аорты и диафрагмы .
В некоторых случаях симптомы перикардита проявляются только на этапе осложнений, например при развитии тампонады сердца. У пациента нарастает одышка, учащается сердцебиение, снижается артериальное давление, замедляется пульс, бледнеет кожа, выступает холодный липкий пот, кружится голова и возникает предобморочное состояние.
Патогенез перикардита
Выделяют три основных пути повреждения перикарда:
- Патологический процесс развивается при заносе инфекции в полость перикарда с кровью или лимфой.
- Чрезмерная воспалительная реакция возникает из-за повышения чувствительности организма к продуктам белкового распада, например при опухолях или аутоиммунных заболеваниях.
- Воспалительный процесс переходит на перикард с соседних органов и тканей, например с пищевода, плевры лёгких, миокарда и эндокарда .
В начале заболевания перикард чаще всего воспаляется вдоль задней стенки левого желудочка. Воспаление может завершиться выздоровлением либо прогрессировать и приобрести экссудативный (выпотной) характер, распространившись на все отделы перикарда.
Воспаление листков перикарда приводит к отложению фибрина и обильным выпотам экссудата или крови в полость перикарда. Это затрудняет расширение полостей сердца, уменьшает силу его сокращений и объём выбрасываемой крови . В результате нарушается кровоснабжение органов и тканей, в первую очередь мозга и самого сердца.
Классификация и стадии развития перикардита
Перикардит бывает первичным и вторичным. Первичный, или изолированный, перикардит встречается редко и имеет вирусное происхождение.
Чаще возникает вторичный перикардит — это проявление или осложнение инфекционных заболеваний, пневмонии, тромбоэмболии лёгочной артерии, ишемической болезни сердца, некоронарогенных болезней сердца (нарушения сократимости, возбудимости и проводимости миокарда), системных заболеваний соединительной ткани, аллергической реакции, опухолевых, аутоиммунных и других болезней .
Согласно распространённой отечественной классификации, в зависимости от течения болезни перикардит может быть трёх видов:
- Острым — возникает впервые и продолжается не более трёх месяцев.
- Хроническим — заболевание длится более трёх месяцев, может развиться из острого или изначально иметь хронический характер.
- Рецидивирующим — встречается в 24 % случаев, бывает двух типов:
- Интермиттирующим — после прекращения лечения симптомы перикардита исчезают более чем на шесть недель.
- Персистирующим — симптомы перикардита возникают менее чем через шесть недель после отмены противовоспалительной терапии .
Симптомы острого и рецидивирующего перикардита схожи. Предвестники обострения часто появляются за несколько дней до очередного рецидива. К ним относятся повышенные уровни маркера воспаления (С-реактивного белка, СОЭ), характерные изменения на ЭКГ, боли в грудной клетке, лихорадка и нарастающая одышка .
Острый перикардит может быть сухим (фибринозным) и выпотным. Хронический перикардит подразделяют на адгезивный (со спайками), констриктивный (с отложением солей кальция) и выпотный (со скоплением жидкости из-за воспаления или сердечной недостаточности).
Стадии перикардита
В первой фазе заболевания воспаление начинается с висцерального листка в области основания сердца. Небольшой выпот всасывается обратно в кровоток, на листках перикарда откладывается белок фибрин. При сухом перикардите блестящая и гладкая поверхность серозной оболочки перикарда становится мутной и шероховатой. Постепенно объём фибринозных масс увеличивается, они срастаются с подлежащей тканью или образуются тяжи фибрина между листками перикарда и наружным листком перикарда с плеврой, диафрагмой, грудиной, капсулой печени и другими прилежащими органами.
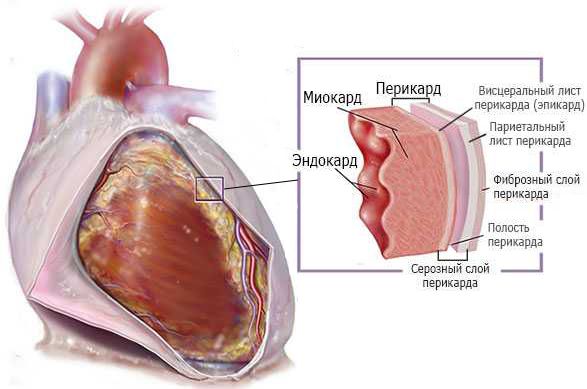
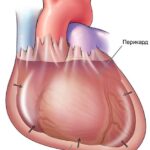
Структура стенки сердца
Во второй фазе в воспалительный процесс интенсивно вовлекаются листки перикарда, из-за чего жидкость плохо всасывается обратно. Основными жалобами на этой стадии становятся тяжесть и ноющие боли в грудной клетке. При инфекционном процессе возникает лихорадка, озноб и интоксикация.
Из-за того, что жидкость плохо всасывается, в полости перикарда образуется выпот. Он может быть нескольких видов:
- серознофибринозным — содержит много фибрина и фибриногена;
- геморрагическим — с высоким содержанием эритроцитов;
- гнойным — много лейкоцитов и фрагментов повреждённых клеток;
- гнилостным — возникает при попадании анаэробных микроорганизмов.
В третьей фазе листки перикарда разрушаются и развивается спаечный процесс. Образование спаек и рубцов обычно начинается после острой фазы воспаления, но иногда заболевание бывает первично хроническим. При хронических перикардитах в полости перикарда либо накапливается жидкость (хронический экссудативный перикардит), либо полость зарастает (хронический адгезивный перикардит без сдавления сердца или сдавливающий — констриктивный перикардит) . По мере накопления жидкости механически сдавливаются расположенные рядом органы, из-за чего возникает одышка, может нарушаться глотание, появляется лающий кашель и осиплость. Кроме того, на этой стадии развиваются симптомы сердечной недостаточности, отекают лицо и шея, набухают на вдохе шейные вены.
Осложнения перикардита
Перикардит может привести к миоперикардиту — воспалению и дегенеративным изменениям в прилегающих к выпоту слоях миокарда. За счёт развития рубцовой ткани миокард сращивается с близлежащими органами, грудной клеткой и позвоночником (медиастиноперикардит).
При экссудативном перикардите может развиться острая тампонада сердца. Она проявляется парадоксальным пульсом, при котором общий объём камер сердца оказывается фиксированным и любые изменения объёма в одной части сердца ведут к противоположным изменениям в другой .
При констриктивном перикардите нарушается кровообращение: экссудат правое предсердие, полые и печёночные вены, что затрудняет диастолу желудочков, развивается ложный цирроз печени .
Перечисленные осложнения проявляются следующими симптомами: набухают вены на шее, возникает стойкая тахикардия и парадоксальный пульс, развивается гидроторакс и асцит (выпот в полость плевры и брюшную полость), отекают руки и ноги.
Диагностика перикардита
Согласно рекомендациям Европейского общества кардиологов, для диагностики острого перикардита необходимо выявить как минимум два из четырёх критериев:
- боль в груди (> 85–90 % случаев);
- шум трения перикарда (≤ 33 % случаев) — выявляется во время выслушивания сердца (аускультации), характерен для фибринозного перикардита;
- изменения на электрокардиограмме (до 60 % случаев);
- появление или усиление перикардиального выпота (до 60 % случаев) — можно заподозрить по характерным симптомам и подтвердить с помощью эхокардиографии .
Во всех случаях при подозрении на перикардит рекомендуется провести аускультацию сердца, ЭКГ, ЭхоКГ, рентгенографию органов грудной клетки и анализы крови, включая маркеры воспаления и поражения миокарда .
Лабораторная диагностика
Специфических биомаркеров перикардита не существует. Однако по общему анализу крови в 80 % случаев заметно повышается уровень лейкоцитов и скорость оседания эритроцитов (СОЭ). С помощью биохимического анализа часто выявляется высокий уровень маркеров воспаления, в первую очередь С-реактивного белка (СРБ) и лактатдегидрогеназы (ЛДГ). Эти маркеры не являются чувствительными или специфичными для острого перикардита, они лишь подтверждают наличие воспаления. Кроме того, их динамика показывает активность заболевания и эффективность лечения . С помощью анализа на высокочувствительный СРБ можно определить риск развития рецидива.
Также у 30 % пациентов с перикардитом повышается уровень кардиоспецифических маркеров повреждения миокарда — КФК-МВ и тропонина, что подтверждает сопутствующее поражение субэпикардиального миокарда (находится под эпикардом — висцеральным листком перикарда) . Эти маркеры показывают, что миокард вовлечён в воспалительный процесс (миоперикардит) и помогают отличить перикардит от инфаркта миокарда.
Изменение основных биохимических показателей крови: креатинина, мочевины, АСТ, АЛТ, общего билирубина, белка и их фракций, электролитов — может указывать на вторичный перикардит и возникшие осложнения. Изменения в коагулограмме отражают осложнения со стороны свёртывающей системы крови.
К дополнительным лабораторным исследованиям, позволяющим установить причины перикардита, относятся:
- кожная туберкулиновая проба, квантифероновый тест, SPOT-тест, анализ мокроты на туберкулёз — для диагностики туберкулёза;
- анализ на ревматоидный и антинуклеарный фактор, антитела к двухспиральной ДНК — чтобы исключить системную красную волчанку и другие системные заболевания соединительной ткани у пациентов с острым артритом и плевральным выпотом;
- анализ на антистрептолизин-О (АСЛ-О) — проводится детям и подросткам при подозрении на острую ревматическую лихорадку;
- исследование гормонов щитовидной железы (ТТГ, Т3, Т4) — для исключения гипотиреоза у пациентов с характерными симптомами или при перикардиальном выпоте, возникшем по неизвестной причине;
- посев крови — проводится при лихорадке, чтобы исключить инфекции и проникновение бактерий в кровоток.
Инструментальная диагностика
Электрокардиография (ЭКГ) — доступный метод, позволяющий оценить работу сердечно-сосудистой системы. Он заключается в регистрации биопотенциалов, возникающих в сердце. Изменения на ЭКГ зависят от того, насколько в воспалительный процесс вовлечён висцеральный листок перикарда и прилегающие к нему участки миокарда.
Изменения на ЭКГ могут быть диффузными или локализованными. Характерные признаки наблюдаются приблизительно в 60 % случаев всех перикардитов.
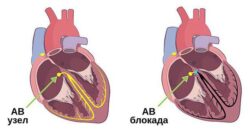
При развитии миокардиального фиброза могут появляться разнообразные нарушения ритма и проводимости, например экстрасистолия, пароксизмы суправентрикулярной тахикардии, пароксизмы фибрилляции предсердий и желудочковой тахикардии, блокады ножек пучка Гиса, атриовентрикулярные блокады .
Рентгенография — это самый доступный метод визуализации органов грудной клетки. При обследовании можно заметить увеличение сердца и кальцификаты в перикарде. Также рентгенография позволяет выявить патологию лёгких, например пневмонию, туберкулёз и рак, которые могли стать причиной перикардита .
Трансторакальная эхокардиография (ЭхоКГ) с допплерографией — обязательный и часто единственный метод визуализации заболеваний перикарда. Это неинвазивное и безопасное исследование, которое не требует специальной подготовки. При ЭхоКГ пациент ложится на спину или левый бок, и врач с помощью ультразвукового датчика осматривает сердце.
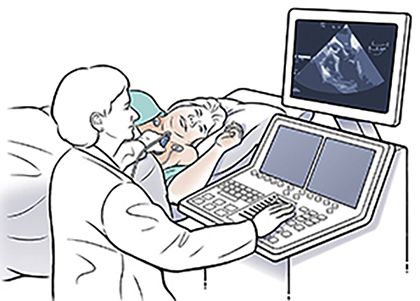
Трансторакальная эхокардиография
Эхокардиография позволяет оценить объём перикардиального выпота, который встречается в 50–65 % случаев поражения перикарда. В норме в полости перикарда содержится 10–50 мл жидкости . На ЭхоКГ также можно выявить тампонаду сердца и констриктивный перикардит.
Если на ЭхоКГ нет изменений, то зачастую перикардит можно исключить. Метод позволяет получить много важных диагностических показателей, однако ни один из них однозначно не указывает на перикардит .
Компьютерная томография (КТ) сердца и магниторезонансная томография (МРТ) дополняют диагностику. Эти методы особенно важны при неинформативной визуализации при ЭхоКГ. С их помощью можно обнаружить начальную обратимую форму констриктивного перикардита, назначить противовоспалительные препараты, тем самым снизив необходимость операции .
Перикардит следует дифференцировать с первичными опухолями перикарда, синдромом сдавления органов средостения, ожирением перикарда и водянкой сердца.
Лечение перикардита
Первая немедикаментозная рекомендация для пациентов — ограничить физическую активность до обычного сидячего образа жизни, пока не исчезнут симптомы и не нормализуется уровень СРБ. Зачастую это происходит за несколько дней .
Медикаментозная терапия
Противовоспалительная терапия — ведущий метод лечения острого перикардита. Применяется ацетилсалициловая кислота (АСК), Ибупрофен и Колхицин. Они признаны основными препаратами для лечения острого перикардита, не связанного со специфическими инфекциями, например туберкулёзом. Предпочтительным препаратом считается АСК. При её непереносимости принимают Ибупрофен.
Для лечения рецидивирующего перикардита также используются НПВП. Кроме Ибупрофена, применяют противовоспалительный препарат Индометацин. Дозировку лекарств и продолжительность приёма определяет лечащий врач.
НПВП увеличивают риск развития желудочно-кишечных кровотечений, поэтому, начиная с первых часов лечения острого перикардита, обязательно принимают лекарства, защищающие желудок от эрозий и язв.
Колхицин рекомендуется пациентам с острым перикардитом в дополнение к АСК или другим НПВП. Препарат повышает эффективность медикаментозной терапии и снижает риск рецидива. Курс длится, пока симптомы полностью не исчезнут и СРБ не опустится ниже 3,0 г/л (как правило, не менее шести месяцев). Длительный приём Колхицина и его постепенная отмена позволяют снизить риск рецидива .
Глюкокортикостероиды (ГКС) применяют для лечения острого перикардита, если АСК и НПВП противопоказаны, недостаточно эффективны или по специфическим показаниям (например, при перикардите, вызванном аутоиммунными заболеваниями). ГКС, в частности Преднизолон в низких дозах, уменьшают риск развития рецидива, осложнений после лечения и других побочных эффектов.
Терапия ГКС быстро устраняет симптомы перикардита. Чтобы уменьшить риск рецидивов и тем более при рецидивирующем перикардите дозу ГКС снижают медленно. При рецидиве нужно приложить все усилия, чтобы не увеличивать дозу препарата или не возобновлять кортикостероидную терапию.
Приём ГКС часто вызывает стероидную зависимость, которая проявляется воспалением даже при небольшом снижении доз. К побочным эффектам ГКС относятся задержка жидкости, отёки и нарушение баланса электролитов.
Применение Азатиоприна в сочетании с ГКС наиболее эффективно при аутоиммунных причинах перикардита. К частым побочным явлениям относятся умеренное повышение аминотрансфераз, снижение уровня лейкоцитов и нарушение пищеварения .
Анакинра (антагонист рецепторов IL‑1) эффективен при рецидивирующем перикардите: препарат снижает риск рецидива в шесть раз, госпитализации в стационар — в семь раз, в блок интенсивной терапии — в 11 раз, а также значительно сокращает потребность в ГКС .
Внутривенное введение иммуноглобулина широко применяется при лечении аутоиммунных заболеваний. Препарат достаточно безопасен, но эффект от терапии непродолжителен, при перикардите он применяется редко.
Специфическое антимикробное лечение показано при гнойном перикардите. Это редкое заболевание опасно для жизни, но при адекватной терапии большинство пациентов выздоравливает. Внутривенная антимикробная терапия до получения результатов посевов назначается эмпирически, т. е. в зависимости от реакции организма на терапию. Чтобы предотвратить появление замкнутых «карманов» в полости перикарда (часто встречается при гнойном перикардите), необходимо своевременно дренировать полость перикарда.
Дренирование перикарда показано для лечения тампонады сердца .
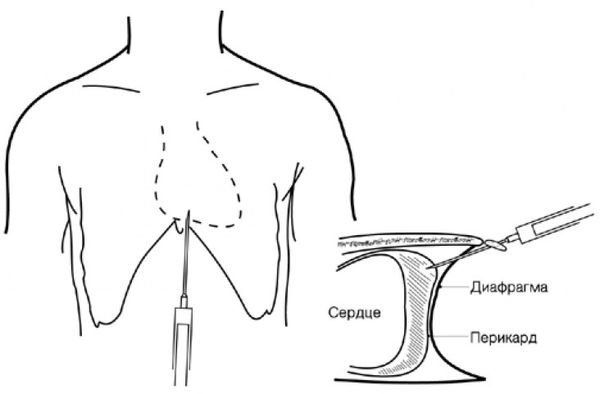
Дренирование перикарда
На ранних стадиях перикардита проводится внутриперикардиальный тромболизис — это медикаментозная терапия, которая позволяет предотвратить развитие констриктивного перикардита.
Специфическое противовирусное лечение показано при подтверждённой вирусемии — состоянии, при котором вирусы попадают в кровоток и распространяются по всему телу. Особенно такая терапия важна при иммунодефиците .
Хирургическое лечение
Во многих случаях операция становится единственным подходящим методом лечения, но её проводят по строгим показаниям: если перикардит влияет на внутрисердечное кровообращение, при констриктивном перикардите и обызвествлении перикарда («панцирном» сердце).
Перикардэктомия (удаление перикарда) может быть рекомендована пациентам с хроническим рецидивирующим экссудативным перикардитом при одышке, боли в груди и невозможности бытовых нагрузок. Также её проводят при выраженной боли в груди, которая не ослабляется медикаментозной терапией.
После перикардэктомии внутрисердечное кровообращение восстанавливается у 60 % пациентов. Боль обычно значительно уменьшается, но может сохраниться остаточная боль в груди.
Риск летального исхода при операции составляет 10–20 %. Он особенно высок при застойной сердечной и почечной недостаточности, сахарном диабете, хронической обструктивной болезни лёгких, облучении грудной клетки и предшествующих операциях на сердце .
Прогноз. Профилактика
Долгосрочный прогноз при остром перикардите в большинстве случаев благоприятный. Идиопатический и вирусный перикардит редко приводят к осложнениям, хуже поддаются лечению бактериальный и неопластический перикардиты.
Риск развития констриктивного перикардита (т. е. утолщения перикарда и сдавления сердца):
- низкий (˂ 1 %) — для идиопатического и предполагаемого вирусного перикардита;
- средний (2–5 %) — для аутоиммунного, иммуно-опосредованного и паранеопластического перикардита;
- высокий (20–30 %) — для бактериального перикардита, особенно гнойного и туберкулёзного .
Профилактика перикардита
Чтобы уменьшить риск развития перикардита, нужно своевременно лечить инфекционные заболевания.
После перенесённого перикардита следует ежегодно посещать кардиолога, при ухудшении состояния к доктору необходимо обратиться немедленно. Также нужно избегать переохлаждения, заражения вирусными инфекциями и своевременно устранять очаги инфекции.
Список литературы
- Вилкенсхоф У., Крук И., Мюр-Вилкенсхоф Ф. Справочник по эхокардиографии. — М.: Медицинская литература, 2016. — 304 с.
- Григорьева Н. Ю., Стрельцова А. А., Соловьева Д. В. Современное представление о диагностике и лечении перикардитов // Медицинский альманах. — 2020. — № 2. — С. 6–14.
- Лобанова Я. И., Ловля В. Я., Зенина О. Ю. и др. Выпотной перикардит: особенности течения, диагностики и лечения // Norwegian Journal of Development of the International Science. — 2020. — № 38. — С. 33–35.
- Касьянова О. В. Заболевания перикарда: этиология, патофизиология, диагностика и лечение // Креативная кардиология. — 2017. — № 4. — С. 326–336.
- Михно М. М., Пристром А. М., Тябут Т. Д. Заболевания перикарда. — Минск: БелМАПО, 2009. — 44 с.
- Мячикова В. Ю. и др. Идиопатический рецидивирующий перикардит — смена парадигмы? // Российский кардиологический журнал. — 2019. — № 11. — С. 155–163.
- Панченко В. М., Корытников К. И., Дедова О. А. Перикардиты (по материалам многопрофильной больницы) // Клиническая медицина. — 2008. — № 5. — С. 28–31.
- Сугак А. Б., Алексеева Е. И. Перикардиты: этиология, классификация, клиника, диагностика, лечение. Часть 1 // Вопросы современной педиатрии. — 2009. — № 2. — С. 77–84.
- Сугак А. Б., Алексеева Е. И. Перикардиты: этиология, классификация, клиника, диагностика, лечение. Часть 2 // Вопросы современной педиатрии. — 2009. — № 3. — С. 76–81.
- Adler Y., Charron P., Imazio M. и др. Рекомендации ESC по диагностике и ведению пациентов с заболеваниями перикарда 2015 // Российский кардиологический журнал. — 2016. — № 5. — С. 117–162.
- Appleton C. P., Hatle L. K., Popp R. L. Cardiac tamponade and pericardial effusion: respiratory variation in transvalvular flow velocities studied by Doppler echocardiography // J. Am. Coll. Cardiol. — 1988. — № 5. — P. 1020–1030. ссылка
- Goldstein J. A. Cardiac tamponade in the interventional era: a paradigm shift in etiology and outcomes // Catheter Cardiovasc Interv. — 2020. — № 3. — P. 387–388. ссылка
- Ismail T. F. Acute pericarditis: update on diagnosis and management // Clin Med (Lond). — 2020. — № 1. — Р. 48–51. ссылка