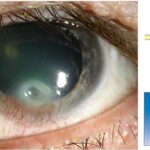
Эрозия роговицы (Corneal erosion) — это повреждение верхнего слоя (эпителия) роговицы, из-за которого он отделяется от нижележащего слоя, в результате чего образуется ссадина. Травма сопровождается резкой болью, слезотечением и желанием зажмурить глаза.
Эрозия роговицы
Причины эрозии роговицы
Чаще всего причиной эрозии становятся бытовые ситуации, например, когда в глаз попадает волос, ветка или инородное тело, которое при моргании оставляет царапину.
Основными факторами риска появления ссадины на роговице считаются:
- работа с металлом, деревом, машинами, опасными химическими веществами без использования средств индивидуальной защиты глаз (очков, щитков);
- занятия контактными видами спорта (хоккеем, фехтованием и др.) без использования защитных очков, предусмотренных по технике безопасности;
- несоблюдение правил использования мягких контактных линз — плохая очистка, контакт линз с грязными руками или проточной водой, превышение срока использования самих линз или контейнера для их хранения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
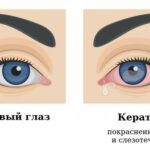
Симптомы эрозии роговицы
Если эрозия произошла при попадании в глаз ветки, волоса, ногтя или другого предмета, человек чувствует резкую внезапную боль, после чего появляются следующие симптомы:
- ощущение инородного тела (соринки) в глазу;
- слезотечение;
- покраснение глаз;
- светобоязнь;
- боль при открывании глаз — блефароспазм, при котором глаз сам непроизвольно закрывается;
- ощущение тумана или пелены перед поражённым глазом из-за отёка и воспаления .
Симптомы мелкой неосложнённой эрозии выражены слабо и проходят в течение 24–48 часов после травмы .
Патогенез эрозии роговицы
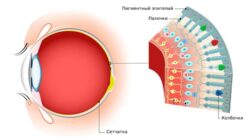
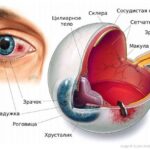
Строение роговицы
Неповреждённая роговица состоит из пять слоёв:
- Передний эпителий — наружный слой, который непосредственно страдает при эрозии роговицы. Его толщина составляет примерно 50 мкм (0,05 мм) .
- Боуменова мембрана — передняя пограничная пластинка, которая представлена однородным слоем коллагеновых волокон. Её толщина — около 12 мкм . В составе Боуменовой мембраны нет клеток, способных восстанавливаться, поэтому при повреждении может образоваться рубец.
- Основное, или собственное вещество роговицы (строма), — составляет около 90 % всей толщины роговицы . Состоит из коллагеновых волокон, которые переплетаются между собой. Помимо волокон, в строме есть клетки — фибробласты, или кератоциты. Они поддерживают «равновесие» и активируются при повреждении или воспалении, устраняя последствия травмы. Регенерирует с образованием рубца (помутнением) .
- Десцеметова мембрана — задняя пограничная пластинка. Состоит из плотно расположенных друг к другу нитей коллагена и не содержит клеток. С помощью эластичности может долго сдерживать воспаление. Восстанавливается с образованием рубца. В толщину достигает 10 мкм .
- Задний эпителий, или эндотелий, — состоит из одного слоя шестиугольных клеток, под микроскопом напоминающих пчелиные соты. У взрослого человека клетки эндотелия не восстанавливаются. Толщина слоя составляет 5 мкм .
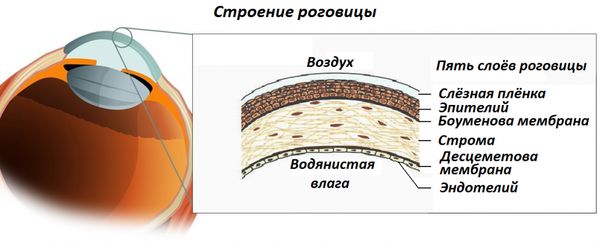
Строение роговицы
Строение переднего эпителия
При развитии эрозии роговицы наибольшее значение имеет передний эпителий. Он неразрывно связан с покрывающей его слёзной пленкой, которая равномерно распределяет слезу при моргании век.
Эпителий состоит из 5–6 слоёв клеток, которые обновляются в течение 7–10 дней:
- слой из двух рядов очень плоских поверхностных клеток;
- слой крыловидных (шиповидных) клеток;
- внутренний слой — базальный, или зародышевый, содержащий стволовые клетки .
Под базальным слоем эпителия находится плотное сплетение из тонких извилистых нервных волокон. Нервные окончания пронизывают передний эпителий, поэтому при повреждении роговицы возникает резкая боль. Нервные окончания роговицы образованы первой (глазной) ветвью тройничного нерва .
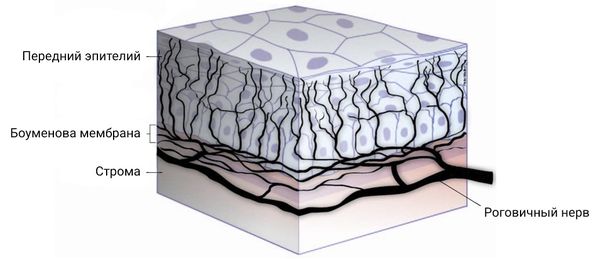
Строение переднего эпителия
Механизм заживления роговицы
Рана заживает в несколько этапов:
- Лаг-фаза — после повреждения высвобождаются факторы роста и цитокины, которые сигнализируют клеткам-помощникам об образовании дефекта. При этом клетки в области краёв раны разглаживаются, чтобы «прикрыть» участок эрозии.
- Миграция (реэпитализация) — получившие сигнал крыловидные и базальные клетки перемещаются к месту дефекта эпителия. Применение местных анестетиков замедляет этот процесс, поэтому при нестерпимой боли рекомендуют использовать обезболивающие в форме таблеток. Капли применяют только один раз при осмотре у офтальмолога.
- Фаза пролиферации (деления) — клетки-помощники начинают делиться и заполнять рану. Только они способны заживить повреждение, так как клетки по краю ссадины делиться не могут .
Классификация и стадии развития эрозии роговицы
Согласно Международной классификации болезней (МКБ-10), эрозия роговицы — это ссадина, которая относится к разделу «травма глаза и глазницы». Это непроникающие поверхностные травмы без повреждения внутренних тканей и органов. В случае эрозии повреждение находится на уровне переднего эпителия и его базальной мембраны.
Эрозия оказывает разное влияние на зрение в зависимости от её расположения:
- в оптической зоне (напротив зрачка) — может вызвать затуманивание;
- в параоптической зоне (не попадает в зону зрачка) — не влияет на зрение.
По классификации, предложенной А. И. Волоконенко (1956 г.), эрозия роговицы относится к воспалению роговицы глаза (кератиту), вызванному внешними факторами. Помимо травматической эрозии, эта группа включает:
- травматические кератиты — физическая или химическая травма;
- инфекционные кератиты — воспаление бактериального происхождения;
- кератиты, вызванные болезнью век, мейбомиевых желёз и конъюнктивы;
- грибковые кератиты — кератомикозы .
Отдельно врачи рассматривают рецидивирующую эрозию роговицы. В МКБ-10 она относится к другим уточнённым болезням роговицы и кодируется как H18.8.
Рецидивирующая эрозия роговицы
Синдром рецидивирующей эрозии — это состояние, при котором эпителий роговицы неплотно прилегает к своей основе и отслаивается. Такая эрозия может возникнуть после травмы, но в первую очередь она связана с аномальным строением эпителия роговицы.
Эрозия, не связанная с травой инородным телом, составляет около 44 % от всех случаев травм глаз. Она может возникнуть в любом возрасте, но чаще встречается в 20–29 лет .
К факторам риска развития рецидивирующей эрозии относятся:
- сахарный диабет ;
- синдром сухого глаза;
- ночной лагофтальм — неполное смыкание век во время сна;
- офтальморозацеа — покраснение и шелушение кожи век, корочки в углу глаз;
- патология роговицы — дистрофия базальной мембраны и стромы, последствия операции или воспаления .
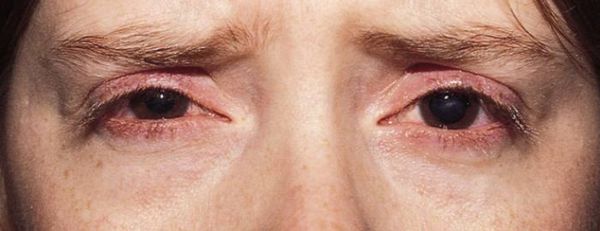
офтальморозацеа [21]
Отличительным симптомом рецидивирующей эрозии является резкая боль, которая появляется утром после сна, когда человек открывает глаза. Если причиной такой эрозии стала травма, то боль может возникнуть через несколько дней после повреждения .
Боль появляется именно по утрам, потому что при открывании плотно прилегающих век эпителий отрывается от базальной мембраны. Этому способствует истончение слёзной плёнки.
Осложнения эрозии роговицы
Если причиной рецидивирующей эрозии стала незаживающая роговица после травмы у человека, который не болеет сахарным диабетом, синдромом сухого глаза и другими болезнями, то её считают осложнением. Она может возникнуть в течение нескольких дней или недель после получения первичной травмы. Это происходит из-за неплотного прикрепления эпителия роговицы к базальной мембране. При моргании эпителий может оторваться от неё и эрозия образуется вновь.
Рецидивирующая эрозия может появиться через несколько лет после травмы, если пациент перенёс операцию, болеет дистрофией эпителиальной базальной мембраны или дистрофией роговицы, например решётчатой дегенерацией (истончением сетчатки) .
Помимо рецидивирующей эрозии, выделяют следующие осложнения:
- Бактериальный кератит — когда к эрозии присоединяется инфекция, например если в глаз попадают грязные предметы или больной нарушил правила использования мягких контактных линз . В отличие от положительной динамики при неосложнённой эрозии, для бактериального кератита характерна нарастающая боль, а также выраженное покраснение поражённого глаза и помутнения на прозрачной прежде роговице. После выздоровления на глазу может остаться бельмо.
- Язва роговицы — при отсутствии терапии бактериального кератита воспаление углубляется в нижележащие слои и развивается язва. Это серьёзное осложнение, которое требует лечения в условиях стационара. Последствиями язвы роговицы могут быть рубцы и помутнения. Большое помутнение, закрывающее зрачок, также ухудшает зрение.
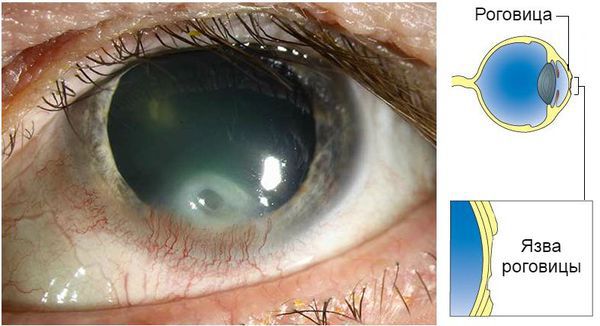
Язва роговицы
Диагностика эрозии роговицы
В первую очередь офтальмолог собирает анамнез: он выясняет у пациента, как и когда появилась боль (например, после удара в глаз веткой шиповника), пользуется ли больной контактными линзами и уточняет режим их использования.
Маленькие дети не всегда могут объяснить, что произошло, и описать свои ощущения, поэтому иногда внезапное нежелание открывать глаза остаётся единственным симптомом травмы.
При внешнем осмотре пациента врач обращает внимание:
- на способность пациента безболезненно открывать глаза, наличие у него блефароспазма (желания зажмурится);
- слезотечение;
- светобоязнь (человеку неприятно смотреть на яркий свет).
Если у пациента присутствуют все эти симптомы, к которым присоединяется ощущение инородного тела в глазу, это говорит о «роговичном синдроме» — защитном механизме в ответ на повреждение роговицы .
Инструментальная диагностика
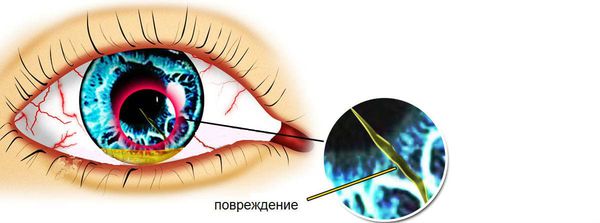
Увидеть эрозию невооружённым глазом довольно трудно. Чтобы точно определить размер эрозии и глубину травмы, врач-офтальмолог использует щелевую лампу. Сначала доктор осматривает глаз в белом свете, без использования красителя.
Чтобы исключить наличие инородных тел, которые могут царапать роговицу при моргании, врач также осматривает внутренние поверхности верхнего и нижнего века. Если там есть инородное тело, его обязательно удаляют. Очень важно на этом этапе исключить проникающее ранение глаза, которое лечат только в условиях стационара.
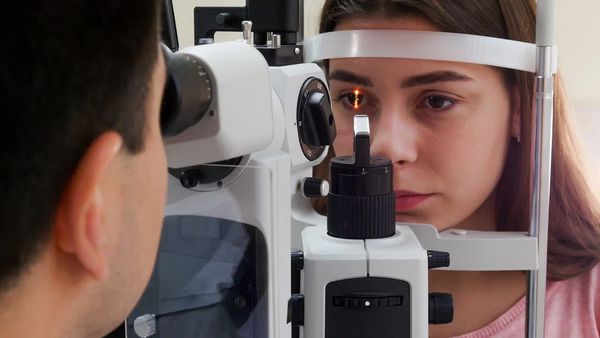
Диагностика с помощью щелевой лампы
Роговица — это прозрачная структура. Её дефект заметен при помутнении, но свежая эрозия такая же прозрачная, как и роговица, поэтому, чтобы выявить точные границы и размеры повреждения, роговицу обследуют с использованием 1%-го красителя — флуоресцеина. Его используют или в виде капель, или на бумажных тест-полосках, предварительно смоченных физиологическим раствором. Осмотр проводят в синем свете. Краситель не задерживается на неповреждённых клетках, а участок дефекта светится зелёным светом.
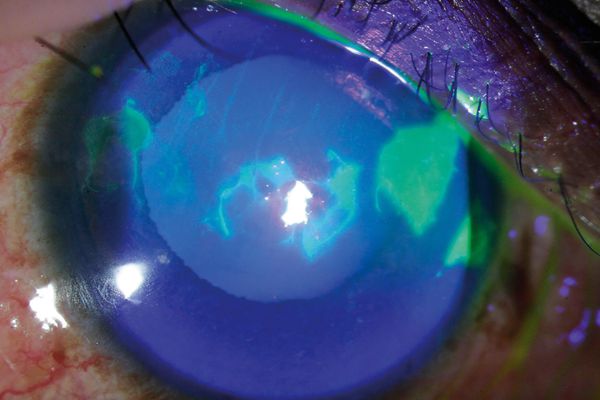
Обследование с помощью красителя [22]
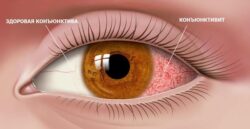
Дифференциальная диагностика
Эрозию роговицы дифференцируют:
- от острого приступа закрытоугольной глаукомы;
- конъюнктивита;
- язвы роговицы;
- синдрома сухого глаза;
- инфекционного кератита (бактериального, грибкового, герпетического);
- рецидивирующей эрозии роговицы;
- увеита.
Лечение эрозии роговицы
Эрозию роговицы лечат консервативными способами с помощью:
- Увлажняющих капель и кератопротекторов — капли и гели, содержащие гиалуронат натрия, тригалозу и дексапантенол, создают на поверхности эрозии защитный слой, что предотвращает травму. Чтобы не допустить развитие рецидивирующей эрозии, увлажняющие капли применяют примерно ещё 4 недели после полного заживления. При сопутствующем синдроме сухого глаза их используют постоянно.
- Мягких контактных линз (бандажных) — снижают боль и предотвращают повторную травму собственными веками при моргании. Рекомендуют применять силикон-гидрогелевые контактные линзы, так как, в отличие от гидрогелевых, они позволяют кислороду проникать к роговице. Однако силикон-гидрогелевые линзы склонны к образованию отложений, поэтому важно соблюдать гигиену или использовать однодневные линзы .
- Нестероидных противовоспалительных средств (НПВС) — при сильной боли иногда используют препараты с болеутоляющим эффектом, например Ибупрофен.
- Местных НПВС — капли, например Диклофенак 0,1 % не влияют на скорость заживления, но снижают боль и избавляют от необходимости принимать таблетки . Однако их нельзя использовать более двух дней из-за риска развития токсического действия.
- Антибактериальных препаратов (в виде капель или мазей) — принимают в нескольких случаях: при признаках инфицирования эрозии, чтобы предотвратить развитие бактериальной инфекции, и для профилактики в индивидуальных случаях, например, когда причиной эрозии стали контактные линзы или травмирование грязным предметом. В таком случае проводят полный курс антибактериальной терапии в течение 5–7 дней.
- Противовирусных препаратов — используют, если причиной повреждения стала герпесвирусная инфекция. При травматической эрозии их не применяют.
- Циклоплегиков — капли, которые расширяют зрачок и временно расфокусируют зрение, например Циклопентолат 1 % илиАтропин 1 %. Назначают при травматическом воспалении радужной оболочки глаза, чтобы снять боль. При неосложнённой эрозии не применяют.
Воспалении радужной оболочки глаза
В некоторых медицинских источниках советуют использовать повязку на глаза, чтобы снизить риск травмы из-за частых морганий. Сейчас нет достоверных данных об эффективности данного метода лечения. При этом повязка затрудняет диагностику и лечение инфекционных осложнений, поэтому пациентам с риском инфицирования эрозии она противопоказана .
Также нельзя использовать местные анестетики, поскольку они оказывают токсический эффект и замедляют процесс заживления.
Прогноз. Профилактика
Прогноз у эрозии роговицы благоприятный. Мелкие неосложнённые эрозии могут зажить самостоятельно в течение 24–48 часов . Однако невылеченные эрозии могут спровоцировать развитие язв роговицы, после которых формируются рубцы.
Если такой рубец (помутнение) появляется в области зрачка, он снижает зрение. Также рубцы роговицы меняют её форму, в результате чего развивается неправильный (несимметричный) астигматизм, который сложно поддаётся очковой коррекции.
Профилактика эрозии роговицы
Среди средств профилактики выделяют:
- использование защитных очков при работе с металлом, деревом, машинами, опасными химическими веществами;
- защита глаз во время занятий подвижными и контактными видами спорта;
- использование очков в ветреную погоду;
- соблюдение правил использования мягких контактных линз;
- стрижка ногтей детям — младенцы не контролируют свои движения, поэтому могут случайно попасть острым ногтем в глаз;
- осторожное нанесение макияжа на глаза при хорошем освещении ;
- купирование синдрома сухого глаза.
Список литературы
- Каган И. И., Канюков В. Н. Функциональная и клиническая анатомия органа зрения: руководство для офтальмологов и офтальмохирургов. — М.: ГЭОТАР-Медиа, 2017. — 208 с.
- Sridhar M. S. Anatomy of cornea and ocular surface // Indian J Ophthalmol. — 2018. — № 2. — Р. 190–194. ссылка
- West-Mays J. A., Dwivedi D. J. The keratocyte: corneal stromal cell with variable repair phenotypes // Int J Biochem Cell Biol. — 2006. — № 10. — Р. 1625–1631. ссылка
- Wilson S. E., Netto M., Ambrósio R. Jr. Corneal cells: chatty in development, homeostasis, wound healing, and disease // Am J Ophthalmol. — 2003. — № 3. — Р. 530–536. ссылка
- Müller L. J., Marfurt C. F., Kruse F., Tervo T. M. Corneal nerves: structure, contents and function // Exp Eye Res. — 2003. — № 5. — Р. 521–542.ссылка
- Wilson S. E., Mohan R. R., Mohan R. R., Ambrósio R. Jr. et al. The corneal wound healing response: cytokine-mediated interaction of the epithelium, stroma, and inflammatory cells // Prog Retin Eye Res. — 2001. — № 5. — Р. 625–637.ссылка
- Liu C. Y, Winston, Kao W. W. Corneal Epithelial Wound Healing // Progress in Molecular Biology and Translational Science. Molecular Biology of Eye Disease. — 2015. — Vol. 134. — Р. 61–71. ссылка
- Ljubimov A. V., Saghizadeh M. Progress in corneal wound healing // Prog Retin Eye Res. — 2015. — № 49. — Р. 17–45.ссылка
- Копаева В. Г. Глазные болезни. Учебник. — М.: Офтальмология, 2018. — 495 с.
- Ярцева Н. С., Деев Л. А. Избранные лекции по офтальмологии. Том 1. — М.: Микрохирургия глаза, 2007. — 617 с.
- Wipperman J. L., Dorsch J. N. Evaluation and management of corneal abrasions // Am Fam Physician. — 2013. — № 2. — Р. 114–120. ссылка
- Boyd K. Corneal Abrasion and Erosion // American Academy of Ophthalmology. — 2021.
- Lim C. H., Turner A., Lim B. X. Patching for corneal abrasion // Cochrane Database Syst Rev. — 2016. — № 7.ссылка
- Ross M., Deschenes J. Practice patterns in the interdisciplinary management of corneal abrasions // Can J Ophthalmol. — 2017. — № 6. — Р. 548–551.ссылка
- Miller D. D., Hasan S. A., Simmons N. L., Stewart M. S. Recurrent corneal erosion: a comprehensive review // Clin Ophthalmol. — 2019. — № 13. — Р. 325–335.ссылка
- Goyal R., Shankar J., Fone D. L., Hughes D. S. Randomised controlled trial of ketorolac in the management of corneal abrasions // Acta Ophthalmol Scand. — 2001. — № 2. — Р. 177–179.ссылка
- Weaver C. S., Terrell K. M. Evidence-based emergency medicine. Update: do ophthalmic nonsteroidal anti-inflammatory drugs reduce the pain associated with simple corneal abrasion without delaying healing? // Ann Emerg Med. — 2003. — № 1. — Р. 134–140. ссылка
- Medeiros С. S., Marino K. G. The Corneal Basement Membranes and Stromal Fibrosis // Invest Ophthalmol Vis Sci. — 2018. — № 10. — Р. 4044–4053.ссылка
- Gromacki S. The Case for Bandage Soft Contact Lenses // Review of Cornea and Contact Lenses. — 2012. — Vol. 149, № 2. — P. 28–30.ссылка
- Ren-Long J., Ming-Cheng T., Chung-Han H., Chin-Chen C. et al. Risk of recurrent corneal erosion in patients with diabetes mellitus in Taiwan: a population-based cohort study // BMJ Open. — 2020. — № 6. ссылка
- Keri J. E. Розацеа // MSD Mnuals. — 2020.
- Upadhyay M. P., Srinivasan M., Whitcher J. P. Diagnosing and managing microbial keratitis // Comm Eye Health. — 2015. — № 89. — Р. 3–6.ссылка