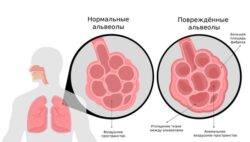
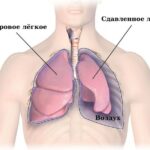
Киста лёгкого (Cystic lung disease) — это патологическая полость в лёгком, заполненная воздухом или жидкостью. Её окружает стенка толщиной в 2 мм или менее .
Кисты лёгких
Причины образования кисты лёгкого:
- травмы ;
- инфекции: бактерии (золотистый стафилококк, пневмококк, микобактерия, бактероиды, актиномикоз, нокардиоз), грибы (истоплазмоз, кокцидиоидомикоз, бластомикоз, аспергиллёз, мукормикоз, криптококкоз, споротрихоз, пневмоцистоз), паразиты (эхинококк, трематоды, амёбы) ;
- врождённые причины (предпосылки возникают во внутриутробном периоде, но кисты развиваются уже после рождения) ;
- гипогенезия всего лёгкого, доли или части доли, т. е. когда лёгкое развивается не полностью или имеет неполноценную структуру;
- аномалии развития сосудов лёгкого;
- полный, частичный или долевой ателектаз (спадение) лёгкого;
- воспаление;
- нарушение местной иннервации, т. е. нервы в определённой области не передают сигналы и плохо контролируют работу лёгкого;
- нарушение центрального механизма, который регулирует развитие и работу системы органов дыхания;
- злокачественный процесс (бронхогенные карциномы, метастазы, лимфомы) ;
- полостные заболевания лёгких (лейомиоматоз лёгких, гистиоцитоз из клеток Лангерганса, идиопатический лёгочный фиброз, лимфоцитарная интерстициальная пневмония и т. д.) .
Кисты лёгких — это редкая патология. Частота врождённого кистозного образования колеблется от 1:11 000 до 1:35 000 случаев. Данные по поводу частоты встречаемости бронхолёгочных кист среди всех врождённых пороков лёгких крайне противоречивы, по разным источникам она составляет от 8,6 до 60 % .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кисты лёгкого
На ранних этапах заболевание может протекать без симптомов, поэтому обычно кисты выявляют на плановом профилактическом осмотре или уже на поздних стадиях после развития серьёзных осложнений, например острой дыхательной недостаточности (дистресс-синдрома). В зависимости от степени гипоксемии (понижения уровня кислорода в крови) у пациентов с этим синдромом появляется одышка, ощущение нехватки воздуха, часто свистящее, хрипящее дыхание.
Из-за низкого уровня кислорода светлая кожа может покрыться пятнами или посинеть. У темнокожих пациентов слизистые становятся серыми или беловатыми, так же как и кожа вокруг глаз и под ногтями. Также могут появиться проблемы в работе других органов, например сердца и головного мозга, что приводит к учащённому сердцебиению, нарушению ритма сердца, дезориентации и сонливости.
В раннем детстве симптомы кисты лёгкого схожи с проявлениями бронхообструктивного синдрома и частых респираторных инфекций. Для них характерно шумное, громкое дыхание, слышимое на расстоянии, приступообразный сухой кашель или со скудной трудноотделяемой мокротой, одышка при физической нагрузке, приступы удушья, работа вспомогательной мускулатуры при дыхании, вздутие грудной клетки и расширение межрёберных промежутков.
При травматической кисте лёгкого дыхание вызывает боль в грудной клетке, также появляется одышка и сухой кашель . Такие симптомы появляются примерно через 2 дня после травмы.
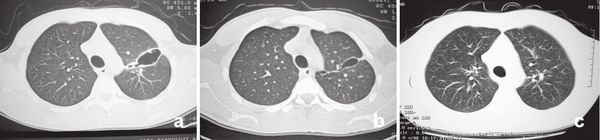
КТ-срезы пациента через 4 дня, месяц и три месяца после травмы [2]
При нагноении кисты появляются признаки воспаления: повышение температуры, головная боль, слабость, быстрая утомляемость, появление или усиление кашля и одышки, кровохарканье, может начать отходить гнойная мокрота. Общий анализ крови показывает повышение уровня С-реактивного белка (СРБ) и лейкоцитов (обычно за счёт нейтрофилов), а также увеличение скорости оседания эритроцитов (СОЭ). В общем анализе мокроты появляется большое количество лейкоцитов и альвеолярных макрофагов, иногда находят эритроциты.
Патогенез кисты лёгкого
Формирование врождённой кисты лёгкого происходит из-за нарушения развития мелких бронхов в процессе эмбриогенеза. Если клетки респираторного тракта делятся неправильно, на дальнем конце трубки формируется образование, похожее на мешок, в стенках которого хаотически располагаются различные клетки бронхов и элементы мезенхимы — эмбриональной соединительной ткани, из которой развивается кожа, кровь или кости.
Строение таких кист зависит от отклонений при внутриутробном формировании лёгких. На 3–5-й неделях эмбрионального развития кисты образуются вблизи средостения, трахеи и главного бронха, на 6–7-й они развиваются из более поздних разветвлений бронхиального дерева, например в дольковых бронхах и концевых бронхиолах. Такие кисты погружены в мезенхиму .
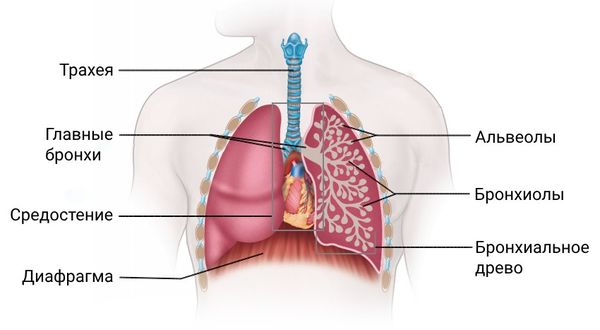
Строение лёгких
Иногда кисты возникают в результате механического воздействия, например когда лимфатический узел сдавливает бронх и смещает его слизистую. Такая киста также может быть как врождённой, так и приобретённой.
Травматические кисты лёгких могут формироваться из-за воздействия внутреннего фактора, когда из-за различных травм вследствие аварий или медицинских манипуляций разрывается паренхима (ткань лёгкого, похожая на пористую губку) . После этого возможны два варианта:
- внезапное сжатие участка лёгкого закрывает сегмент периферического бронхиального дерева и создаёт внутри него давление, затем альвеолярные стенки разрываются, замкнутое воздушное пространство расширяется и образуется киста;
- ударные волны создают напряжение сдвига и разрывают ткань лёгкого, что приводит к формированию кисты.
Классификация и стадии развития кисты лёгкого
Кисты бывают истинные (врождённые) и ложные (приобретённые) . Ложные в свою очередь могут быть:
- Воздушными (возникают на фоне местной очаговой эмфиземы лёгких):
- внутрилёгочная форма (пневматоцеле, гигантские полости);
- краевая (субплевральная) форма.
- Травматическими.
- Опухолевидными на фоне рака лёгкого.
- Воспалительными.
- Паразитарными:
- эхинококковая киста;
- цистицеркоз лёгких.
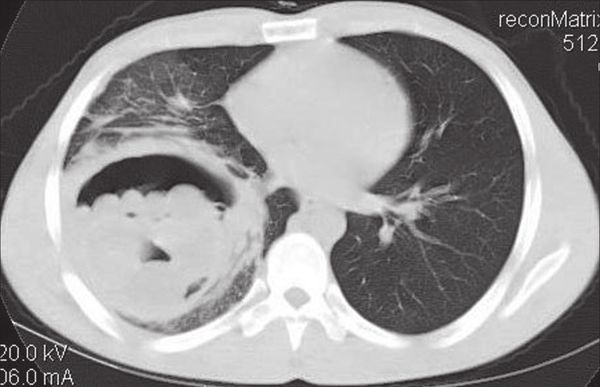
КТ эхинококковой кисты нижней доли правого лёгкого [14]
По различным характеристикам выделяют одиночные и множественные кисты, однокамерные и многокамерные, не имеющие жидкого содержимого и полностью или частично наполненные, односторонние (чаще справа) и двусторонние .
Истинные кисты лёгкого входят в группу «врождённый кистозноаденоматозный порок лёгкого». Далее их делят на типы по основному критерию – размеру:
- тип 0 — поражение трахеи в месте разделения её на главные бронхи, такие кисты очень маленькие;
- тип 1 — возникают на мелких ветвях бронхиального дерева или бронхиол, размер кист составляет от 3 до 10 см;
- тип 2 — развиваются из концевых бронхиол, в таком случае в паренхиме формируется большое количество мелких кист от 0,5 до 2 см, которые могут сливаться;
- тип 3 — возникают на уровне первичной лёгочной дольки (ацинуса) в разветвлении одной концевой бронхиолы, это маленькие кисты, которые представляют собой плотную массу из тканей дальних отделов респираторного дерева, элементов ацинусов и железистых компонентов.
Особую разновидность полостных воздушных образований лёгких представляют буллы и бронхоэктазы (расширение и разрушение крупных бронхов, вызванные хронической инфекцией и воспалением). К кистоподобным изменениям в лёгких также относятся воздушные полости при неинфекционных и гранулематозных заболеваниях (ревматоидном артрите, лангергансклеточном гистиоцитозе, лимфоцитарной интерстициальной пневмонии, гранулематозе Вегенера, лейомиоматозе лёгких) .
Осложнения кисты лёгкого
К осложнениям кист лёгких относят:
- пневмоторакс, возникающий при разрыве стенки кисты;
- неспецифическую инфекцию (нагноение кисты бронхов, связанное с бактериальной инфекцией);
- пневмосклероз;
- кровотечение или кровохарканье;
- малигнизация (озлокачествление) ;
- дистресс-синдром ;
- прорыв нагноившейся кисты в бронх, перикард или плевру (особенно при эхинококковых кистах) .
Диагностика кисты лёгкого
Часто пациенты не подозревают, что у них в лёгких есть кисты. Их диагностируют случайно при рентгенологическом исследовании .
В целом, результаты физикального обследования будут зависеть от размеров полостей, их местонахождения и содержимого.
При крупных кистах отмечается расширение межрёберных промежутков и отставание половины грудной клетки в процессе дыхания. При простукивании появляется укороченный тимпанический перкуторный звук (тупой и громкий). Во время прослушивания отмечается ослабленное дыхание. Если киста сообщается с бронхом, появляется амфорический оттенок (очень низкое, мягкое, негромкое бронхиальное дыхание, похожее на звук, который создаёт узкая струя воздуха, быстро проходящая над пустой бутылкой).
Инструментальная диагностика
Основной метод диагностики кисты лёгкого — рентгенологический, который включает в себя разные способы.
Рентгенография довольно хорошо различает виды патологического образования:
- закрытая киста с жидкостью на снимке будет выглядеть как округлая тень с чёткими ровными контурами;
- при открытых кистах, содержащих только воздух или небольшое количество жидкости, рентгенография покажет округлую тень с ровными, чётко очерченными контурами с горизонтальным уровнем, иногда отмечается краевое обызвествление (отложение солей кальция), при неосложнённых кистах окружающая ткань не изменена;
- множественные открытые кисты выглядят как лёгкие кольцевидные полости без выраженных воспалительных и склеротических изменений в окружающей ткани;
- у периферически расположенных кист возможна деформация контуров из-за её сращения с париетальной (наружной) плеврой;
- ретенционные кисты, т. е. те, которые сочетаются с расширением участка бронха, могут быть веретенообразными, в форме груши, колбы или гроздьев винограда, в их стенках также отмечается обызвествление.
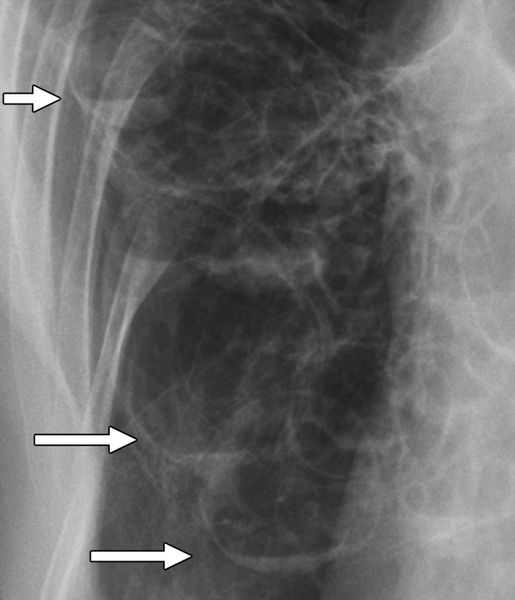
Рентгенография множественных кист с воздухом и жидкостью [22]
Компьютерная томография также может показать кисты и кистоподобные изменения, которые формируются в ходе развития другого заболевания:
- буллы при проксимальной ацинарной, панацинарной и дистальной ацинарной эмфиземе (чаще при проксимальной и ацинарной);
- сотовое лёгкое при идиопатическом лёгочном фиброзе, саркоидозе, туберкулёзе и поражении лёгких при системных заболеваниях;
- воздушные кисты лёгких при лейомиоматозе лёгких, лангергансоклеточном гистиоцитозе, лимфоцитарной интерстициальной пневмонии (синдроме Шёгрена, ВИЧ-инфекции), полостях в очагах уплотнения и других полостных образованиях, похожих на кисты;
- бронхогенные кисты при лангергансоклеточном гистиоцитозе, метастазах (саркоме), септической эмболе, гранулематозе Вегенера, туберкулёзе, бронхолёгочном аспергиллёзе, ревматоидном артрите (некробиотических узелках) и саркоидозе (редко);
- другие полостные образования, похожие на кисты, при пневматоцеле (исходе стафилококковой, пневмоцистной, посттравматической и аспирационной пневмонии), а также при бронхоэктазах (мешотчатых и кистозных) .
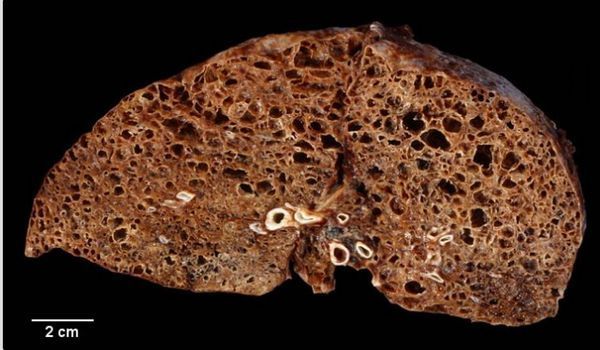
Сотовое лёгкое [21]
МСКТ органов грудной клетки более информативна, чем рентгенография, так как она позволяет детализировать проблему, выявить другие патологии и определиться с тактикой лечения .
Бронхографию (метод контрастного исследования) обычно выполняют при неосложнённой кисте лёгких, чтобы уточнить её месторасположение. Перед процедурой обязательно проверяют степень дыхательной и сердечной недостаточности.
При ретенционных кистах бронхография показывает ампутацию подходящего бронха, т. е. через него не проходит контрастное вещество, и деформацию соседних бронхиальных ветвей. Если киста сообщается с бронхиальным деревом, контрастное вещество попадает внутрь кисты.
В случае с закрытыми кистами бронхиальные и сосудистые ветви огибают округлое образование в лёгком.
Ангиография при периферическом расположении кисты (ближе к краю лёгкого) показывает наличие бессосудистого участка. Если киста находится в центре, отчётливо видно дугообразное смещение сосудов по её контуру.
Чтобы диагностировать кисту, связанную с нарушением эмбриогенеза, в раннем детстве, а также внутриутробно, делают УЗИ .
Лабораторная диагностика
Важно провести общий анализ крови с лейкоцитарной формулой и СОЭ. Биохимический анализ крови может показать повышение уровня эозинофилов, эозинофильного катионного белка, общего IgЕ и IgG, что в некоторых случаях указывает на эхинакокковую кисту .
Общий анализ мокроты выявляет неспецифическое воспаление, а бактериальный посев и цитограмма — различные бактерии, грибы и атипичные (раковые) клетки. Эти сведения помогают установить точный диагноз и определиться с тактикой лечения.
Дифференциальная диагностика
Кисты с жидким содержанием следует отличить от периферических злокачественных и доброкачественных опухолей, солитарных метастазов, эхинококка, туберкуломы, блокированного абсцесса (гнойного воспаления), а также некоторых шаровидных образований в средостении, диафрагме и грудной стенке.
Абсцесс
Открытые и закрытые воздушные кисты нуждаются в дифференциальной диагностике с полостной формой периферического рака лёгкого, открытыми абсцессами, тонкостенными санированными туберкулёзными пустотами, ограниченным спонтанным пневмотораксом, постпневмоническими ложными кистами, эхинококковой кистой, прорвавшейся в бронх, и другими полостными образованиями лёгких .
Симптомы, характерные для кисты, которые также могут указывать на другие заболевания
| Симптомы | Заболевания |
|---|---|
| Постепенно нарастающая одышка, спонтанный пневмоторакс или оба варианта | • лейомиоматоз лёгких; • синдром Бирта — Хогга — Дюбе; • лёгочный гистиоцитоз клетки Лангерганса; • десквамативная интерстициальная пневмония; • лимфоцитарная интерстициальная пневмония |
| Случайно обнаружены кисты или рецидивирующая пневмония | • кистозные аденоматоидные образования лёгких; • лёгочная секвестрация (порок развития, при котором появляются нерабочие ткани); • бронхогенные кисты |
| Общая слабость, утомляемость, повышение температуры тела (вплоть до 39–40 °С), потливость, сухой кашель или с мокротой, боли в груди при кашле или глубоком дыхании, одышка | • пневмоцистная пневмония; • эхинококкоз (гидатидозный или альвеолярный); • амилоидоз; • болезнь отложения лёгких цепей; • нейрофиброматоз 1-го типа |
Лечение кисты лёгкого
Единственный метод лечения кисты — оперативное вмешательство, однако мнения торакальных хирургов насчёт его необходимости расходятся: иногда пациента сразу направляют на операцию, некоторых не оперируют никогда.
Кисты, связанные с нарушением эмбриогенеза, рекомендуют оперировать в ближайший срок, так как высок риск озлокачествления. Приобретённые кисты обычно наблюдают, следят за динамикой и, только если отмечается рост, нагноение и развитие осложнений, пациенту назначают операцию .
Метод лечения зависит от вида кисты и осложнений:
- при неосложнённых лёгочных кистах проводят плановую операцию;
- при солитарных кистах (т. е. одиночной полости, заполненной жидкостью) назначают энуклецию, когда кисту удаляют через разрез в фиброзной капсуле без разрушения хитиновой оболочки и удаления сегмента, или экономную резекцию лёгкого — удаление одного или нескольких сегментов;
- при поверхностной кисте иногда проводят операцию с помощью торакоскопа — тонкого гибкого инструмента с видеокамерой, который вводят через небольшие надрезы в грудной стенке;
- при поликистозе, аномалиях развития лёгких и кистах, осложнённых нагноением, показано удаление поражённой части лёгкого (лобэктомия, реже пульмонэктомия);
- при напряжённой кисте с признаками дыхательной недостаточности выполняют пункцию с последующим трансторакальным дренированием полости кисты; чтобы предупредить развитие осложнений после манипуляции, перед процедурой проводят временную эндобронхиальную окклюзию бронха, которая временно или навсегда закрывает или сужает его;
- при развитии таких осложнений, как пио- или пневмоторакс, показано дренирование плевральной полости .
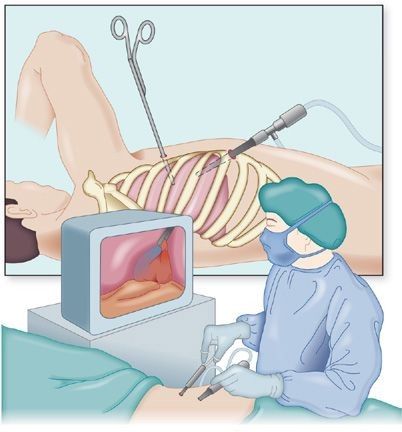
Торакоскопия [23]
Реабилитация после операции
В зависимости от объёма оперативного вмешательства в список реабилитационных мероприятий могут входить разные варианты:
- Диета — чтобы ускорить восстановление, необходимо сбалансированное легкоусвояемое питание с ограничением поваренной соли. Пациентам стоит поддерживать индекс массы тела на уровне 18,5–24,9 кг/м, так как избыточный вес и ожирение увеличивают нагрузку на сердце и лёгкие, усиливает одышку.
- Отказ от вредных привычек — в первую очередь нужно бросить курить.
- Физические упражнения — физическая нагрузка должна быть регулярной и длительной, так как положительный эффект длится всего 3 недели. Тренировки назначают всем пациентам, которые перенесли операцию на лёгком, вне зависимости от пола и возраста. Упражнения подбирают с учётом медикаментозной терапии. Чтобы нормализовать тонус гладкой мускулатуры бронхов, пациент 1–2 месяца делает дыхательную гимнастику, далее вводят упражнения с отягощением. Каждая процедура ЛФК заканчивается расслаблением мышц ног, рук, грудной клетки и шеи. Основные упражнения дыхательной гимнастики:
- После умеренного вдоха на медленном выдохе нужно сдавить грудную клетку в средних и нижних отделах, произнося звуки «пф», «ррр», «бррох», «дрохх», «драхх», «брухх». Особенно длинно на выдохе следует протянуть звук «рр». Выход с каждым звуковым упражнением следует повторить 4–5 раз, постепенно увеличивая число повторений до 7–10 раз. Продолжительность выдоха вначале составляет 4–5 секунд, но она должна увеличиться до 12–25 секунд. Это же упражнения можно выполнить с помощью полотенца. Его используют, чтобы самостоятельно сдавливать грудную клетку: полотенце повязывают вокруг груди и на медленном выдохе тянут за концы, произнося при этом перечисленные выше звуки (6–10 раз).
- Полусидя после умеренного вдоха на медленном выдохе поочередно подтягивать ноги к брюшной и грудной стенке. После каждого выдоха следует поверхностный вдох.
- Медикаментозная поддержка — у пациентов должно быть полноценное откашливание мокроты, поэтому им рекомендуют принимать отхаркивающие лекарственные препараты и травы. Больным, страдающим хроническим обструктивным бронхитом, с нарушением бронхиальной проходимости назначают бронходилататоры (препараты, которые расширяют дыхательные пути с помощью расслабления мышц бронхов) .
Прогноз. Профилактика
Если пациенту делают плановую операцию, прогноз обычно благоприятный. У детей возможен неблагоприятный исход после оперативного вмешательства при осложнённых кистах .
В качестве мер профилактики болезней лёгких следует отказаться от курения, избегать вдыхания вредных веществ, проходить регулярные медицинские осмотры и вести активный образ жизни.
Список литературы
- Duquenne J. B., Duysinx B., Radermecker M. et al. Les maladies kystiques pulmonaires // Cystic lung diseases. — 2021. — № 3. — Р. 257–268.ссылка
- Shinagawa S., Fujimura M., Mizuhashi K., Noda Y., Matsuda T. Traumatic lung cyst // Respiratory Medicine. — 1996. — № 2. — Р. 115–116.ссылка
- Ryu J. H., Swensen S. J. Cystic and cavitary lung diseases: focal and diffuse // Mayo Clin Proc. — 2003. — № 6. — Р. 744–752.ссылка
- Кохно Н. И., Холмс Н. В. Врождённые кисты лёгкого. Обзор литературы // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2016. — Т. 11, № 2. — С. 117–125.
- Aquilina A. G., Caltabiano D. C., Galioto F. et al. Cystic Interstitial Lung Diseases: A Pictorial Review and a Practical Guide for the Radiologist // Diagnostics (Basel). — 2020. — № 6. — Р. 346.ссылка
- Marshall K. W. Congenital cystic adenomatoid malformation: impact of prenatal diagnosis and changing strategies in the treatment of the asymptomatic patient // Am J Roentgenol. — 2000. — № 6. — P. 1551–1554.ссылка
- Alshoabi S. A., Alkalady A. H., Almas K. M. et al. Hydatid Disease: A Radiological Pictorial Review of a Great Neoplasms Mimicker // Diagnostics (Basel). — 2023. — № 6. — Р. 1127.ссылка
- Карнаушкина М. А., Буренчев Д. В., Струтынская А. Д. Воздушные кисты и кистоподобные изменения в лёгочной ткани // Пульмонология. — 2019. — № 6. — С. 745–754.
- Sfakianaki A. K. Congenital Cystic Lesions of the Lung: Congenital Cystic Adenomatoid Malformation and Bronchopulmonary Sequestration // Rev Obstet Gynecol. — 2012. — Vol. 5, № 2. — P. 85–93.ссылка
- Verschakelen J. A., De Wever W. Computed Tomography of the Lung: A Pattern Approach Encyclopedia of Medical Radiology. — Berlin: Springer Science, 2007. — 196 р.
- Аверьянов А. В., Лесняк В. Н., Коган Е. А. Редкие заболевания лёгких: диагностика и лечение. — М.: Медицинское информационное агентство, 2016. — 248 с.
- Collins J. CT signs and patterns of lung disease // Radiol Clin North Am. — 2001. — № 6. — Р. 1115–1135.ссылка
- Ha D., Yadav R., Mazzone P. J. Cystic lung disease: systematic, stepwise diagnosis // Cleve Clin J Med. — 2015. — № 2. — Р. 115–127.ссылка
- Яковлев В. Н., Шейх Ж. В., Араблинский А. В. и др. Диагностика полостных образований лёгких // Медицинский алфавит. — 2012. — № 7. — С. 59–61.
- Сидоров М. А., Мазурин В. С., Харькин А. А., Аллахвердян А. С., Прищепо М. И. Врождённые солитарные кисты лёгких // Альманах клинической медицины. — 2007. — № 16. — С. 180–185.
- Федоров С. Ю., Хадарцев А. А., Хадарцев В. А. Тренировка дыхательной мускулатуры // ВНМТ. — 2009. — № 2. — С. 154–156.
- Овсянников Д. Ю., Фролов П. А., Семенов П. А. Врождённая мальформация дыхательных путей // Педиатрия. — 2018. — № 1. — С. 152–161.
- Шевченко Ю. Л. Паразитарные заболевания лёгких. Учебник для медицинских вузов. — СПб.: Специальная литература, 2000.
- Кохно Н. И. Врождённые кисты лёгкого: лечебная тактика на основе перинатального ультразвукового мониторинга // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2016. — № 2. — С. 36–43.
- Галягина Н. А., Халецкая О. В. Исходы врождённых кистозных мальформаций лёгких у детей и тактика их ведения в зависимости от особенностей клинического течения // Современные технологии в медицине. — 2014. — № 2. — С. 77–84.
- Ramnani D. M. Lymphangio-myomatosis: Introduction // Webpathology. — 2016.
- Cantin L., Bankier A. A., Eisenberg R. L. Multiple Cystlike Lung Lesions in the Adult // AJR. — 2010. — № 1.
- Merritt R. E. Diagnostic Thoracic Surgical Procedures: Thoracoscopy, VATS, and Thoracotomy // Thoracic Key. — 2017.