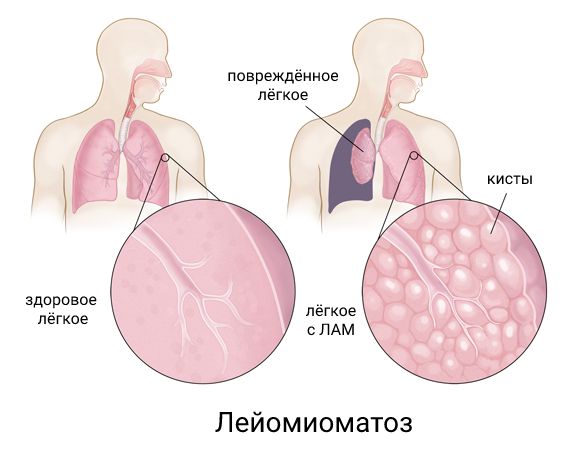
Лимфангиолейомиоматоз (Lymphangioleiomyomatosis) — это редкое заболевание, при котором разрастаются атипичные клетки (ЛАМ-клетки) гладких мышц лёгкого, а в других органах образуются доброкачественные опухоли — ангиолипомы.
Болезнь поражает разные системы организма, в том числе дыхательную, лимфатическую, пищеварительную и мочевыделительную. Лимфангиолейомиоматоз также называют лейомиоматозом лёгких и часто сокращают до ЛАМ.
Лейомиоматоз [20]
Основные симптомы лимфангиолейомиоматоза — общая слабость, нарастающая одышка, скопление жидкости и воздуха вокруг лёгких в плевральной полости (хилоторакс и спонтанный пневмотракс) .
Распространённость ЛАМ
Истинная заболеваемость ЛАМ неизвестна, так как он относится к редким болезням и полноценных эпидемиологических исследований по ней не проводили.
В 2011 году учёные из Великобритании исследовали распространённость болезни в семи странах: США, Великобритании, Канаде, Австралии, Новой Зеландии, Швейцарии и Германии. Средняя распространённость диагностированной ЛАМ для этих стран составила 4,9 случая на 1 млн женского населения .
По данным Объединения ЛАМ, оценочная распространённость лейомиоматоза в мире составляет 3–5 случаев на 1 миллион женского населения . В основном болезнь проявляется у молодых женщин 20–40 лет, средний возраст появления ярких симптомов — 35 лет.
Женщин с ЛАМ объединяют в регистры и наблюдают пульмонологи, имеющие опыт лечения таких пациентов.
Причины лимфангиолейомиоматоза
Иногда лейомиоматоз возникает как самостоятельное заболевание (так называемый спорадический ЛАМ), но чаще всего он является проявлением туберозного склероза (ТС) — генетического заболевания, поражающего нервную систему, с признаками олигофрении и эпилепсии. Болезнь также провоцирует образование опухолей в разных органах, включая головной мозг, глаза, кожу, сердце, почки, печень, лёгкие, пищеварительный тракт, эндокринную и костную системы.
Из-за мутации в генах ЛАМ и туберозный склероз связаны с нарушением синтеза белков, подавляющих развитие опухолей. При этих болезнях наблюдаются одинаковые изменения в тканях: образование доброкачественных опухолей — гамартом.
Гамартома
В связи с этим учёные предполагают их одинаковое происхождение и рассматривают ЛАМ как одну из форм туберозного склероза . Лейомиоматоз, связанный с туберозным склерозом, называют ЛАМ, ассоциированный с ТС.
Лимфангиолейомиоматоз и женские гормоны
Несмотря на то, что при обеих болезнях присутствуют одинаковые мутации в генах, ТС может передаваться по наследству и поражает как мужчин, так и женщин. Лейомиоматозом болеют преимущественно женщины, но болезнь не передаётся от матери к дочери, поэтому появление ЛАМ связывают с женскими половыми гормонами (эстрогенами).
В пользу этой теории говорит то, что заболевание развивается у женщин детородного возраста и пациенток в постменопаузе, которые проходили гормональную терапию эстрогенами.
При гистохимическом исследовании клеток ЛАМ на них нашли прогестероновые и эстрогеновые рецепторы. С учётом этого учёные выделили следующие факторы риска прогрессирования болезни:
- менструация;
- беременность;
- роды;
- приём эстрогенов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы лейомиоматоза лёгких
ЛАМ может начаться в 18–20 лет и протекать без видимых симптомов с небольшой одышкой до нескольких месяцев.
Пациенты обращаются к врачу уже при ярких клинических проявлениях. Это могут быть:
- одышка — сначала только во время активности, потом и после простых действий, например при ходьбе или работе по дому;
- пневмоторакс;
- сухой кашель или с небольшим количеством мокроты;
- свистящее дыхание;
- кровохарканье — симптом непостоянный, зависит от нагрузки;
- давящая боль в грудной клетке при дыхании .
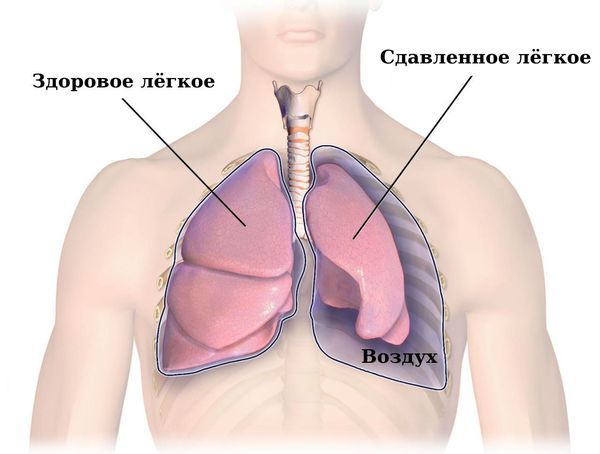
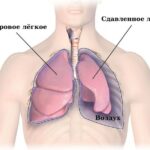
Пневмоторакс
Патогенез лейомиоматоза лёгких
ЛАМ — это генетическое заболевание, в основе которого лежат мутации в генах TSC1 и TSC2 (чаще во втором). Первый кодирует белок гамартин, второй — туберин. Эти белки подавляют фермент киназу — основной регулятор клеточного роста, что провоцирует его активацию и нерегулируемый рост клеток в лёгких .
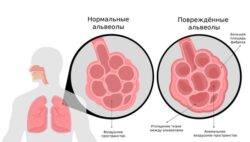
При лейомиоматозе в лёгких появляются так называемые ЛАМ-клетки двух типов: веретенообразные и эпителиоидные клетки. Их происхождение неизвестно. Они не злокачественные, но при помощи ферментов, которые сами же и производят, могут распространяться по кровеносным и лимфатическим сосудам, поэтому ЛАМ может возникнуть вновь после трансплантации лёгких.
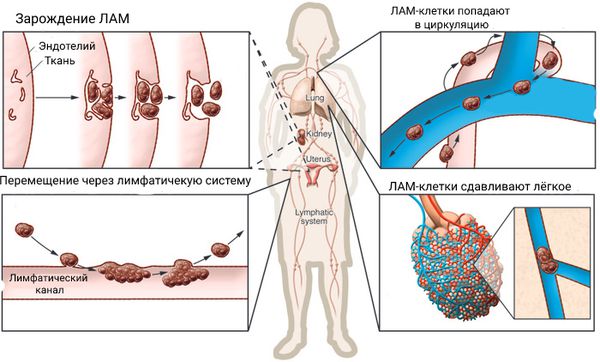
Распространение ЛАМ [21]
ЛАМ-клетки несут на себе эстроген- и прогестерон-рецепторы. Этим объясняется усугубление болезни при менструации и беременности. Снижение выработки эстрогенов при постменопаузе, наоборот, смягчает течение заболевания .
ЛАМ-клетки группируются вокруг бронхиол, кровеносных и лимфатических сосудов, сдавливая их. Этот процесс может занять несколько лет. При этом развиваются следующие характерные клинические проявления лейомиоматоза:
- бронхообструктивный синдром — сдавливание бронхиол, после чего появляются одышка, кашель и свистящее дыхание;
- микрогеморрагический синдром — при сдавливании сосудов лёгких может возникнуть кровохарканье.
Из-за поражения лимфатических сосудов в грудной клетке скапливается лимфа и у больного появляется кашель с выделением светлой мокроты.
При разрушении лёгочной ткани возникают «воздушные ловушки», когда воздух задерживается в лёгких. Под плеврой появляются мелкие (до 1 см) узлы, заполненные белесоватой жидкостью. В дальнейшем они преобразуются в кисты, количество которых постепенно нарастает .
Классификация и стадии развития лейомиоматоза лёгких
Национальный институт сердца, лёгких и крови разделяет ЛАМ на спорадический (самостоятельный) и ассоциированный с комплексом туберозного склероза (КТС-ЛАМ) . У мужчин почти всегда находят именно спорадический вид болезни.
По локализации ЛАМ может быть:
- Очаговым — ограничивается зоной опухоли (гамартомой). Протекает без симптомов. Находят в основном случайно при рентгенографии.
- Диффузным — очаги заболевания возникают в лёгких, почках, кишечнике и головном мозге. Прогрессирует быстро, за несколько лет. Имеет ярко выраженные симптомы, такие как нарушение дыхания, отёки, учащённое сердцебиение, появление сердечной и почечной недостаточности.
Осложнения лейомиоматоза лёгких
Среди осложнений выделяют следующие:
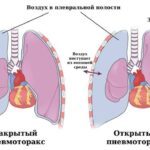
- Пневмоторакс — появление воздуха в плевральной полости из лопнувшей кисты. Часто рецидивирует. Его переносят более 65 % пациентов с ЛАМ. Больные жалуются на резкую одышку, острую или давящую боль в грудной клетке и учащённое сердцебиение .
- Хилоторакс — скопление лимфы в грудной полости без воспаления серозных оболочек. Возникает часто. Проявляется в виде одышки и учащённого сердцебиения.
- Ангиомиолипомы — доброкачественные опухоли, которые возникают в почках. Они иногда сдавливают структурную единицу почки, нарушая в ней кровообращение, что может привести к почечной недостаточности: снижается объём и концентрация мочи, повышаются артериальное давление и уровень креатинина и калия.
- Лифмангиолейомиомы — кисты в брюшной полости и малом тазу, которые вызывают чувство переполненности и тяжесть в животе.
- Хилоперикардит — скопление лимфы в соединительной оболочке сердца, провоцирующее одышку, тахикардию и боли в области сердца.
- Хилёзный асцит — скопление лимфы в брюшной полости, увеличивающее размер живота, из-за чего появляются одышка и резкая слабость.
- Менингиомы — опухоли, сдавливающие оболочки мозга. Становятся причиной тошноты, головных болей, головокружения и потери сознания.
- Хроническое лёгочное сердце — увеличение правого желудочка сердца, бывает крайне редко. У больных с этим осложнением появляются отёки на голенях и стопах, которые со временем распространяются по всему телу, усиливаются одышка, слабость и кашель . Может возникнуть при любой форме лейомиоматоза через 3–5 лет и позже от появления первых симптомов болезни.
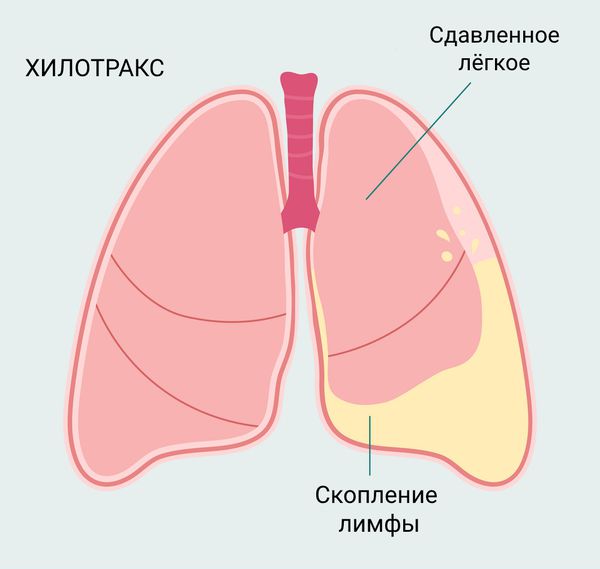
Хилотракс
Диагностика лейомиоматоза лёгких
При появлении одышки, кашля и пневмоторакса больные должны обратиться к пульмонологу. Врач осматривает пациента, собирает анамнез, проводит функциональную диагностику и направляет на генетические, лабораторные и инструментальные обследования. В зависимости от результатов пульмонолог может привлечь узких специалистов, например ревматолога или фтизиатра.
В качестве функциональной диагностики используются нагрузочные пробы, например тест с шестиминутной ходьбой. Он определяет прогрессирование заболевания и развитие лёгочного сердца.
При лабараторной диагностике определяют газовый состав крови (особенно важно при определении показаний для трансплантации лёгких и кислородотерапии).
Инструментальная диагностика
Основным методом диагностики является компьютерная томография высокого разрешения. Она позволяет установить тип болезни:
- Определённый ЛАМ — наличие одинаковых тонкостенных кист, покрытых альвеолярным и бронхиальным эпителием, которые содержат ЛАМ-клетки. Появляются опухоли во внутренних органах, лимфоузлах, на сетчатках и во рту, хилоторакс, пигментные пятна, выявлен определённый или вероятный туберозный склероз. Можно определить без биопсии.
- Вероятный ЛАМ — множество (более 10) тонкостенных воздушных кист без других изменений лёгочной ткани с типичной клинической картиной болезни. Имеют значение результаты биопсии.
- Возможный ЛАМ — характерная картина на КТ (тонкостенные кисты и ЛАМ-клетки), не подтверждённая биопсией.
Мультиспиральная компьютерная томография органов брюшной полости выявляет опухоли в почках и увеличение лимфатических узлов в брюшной полости . При непереносимости контраста можно провести МРТ органов брюшной полости.
МРТ головного мозга показывает опухоли оболочки мозга. Обследование особенно рекомендуется женщинам, получающим прогестагены.
Среди дополнительных методов диагностики выделяют:
- Спирографию — для исследования работы внешнего дыхания и диффузионной способности лёгких (когда кислород через мембраны лёгких попадает в капилляры) . При прогрессировании заболевания проводят раз в три месяца, при стабилизации состояния — раз в 6–12 месяцев. Изменения взаимосвязаны с развитием болезни: если состояние ухудшается, затрудняется и процесс дыхания.
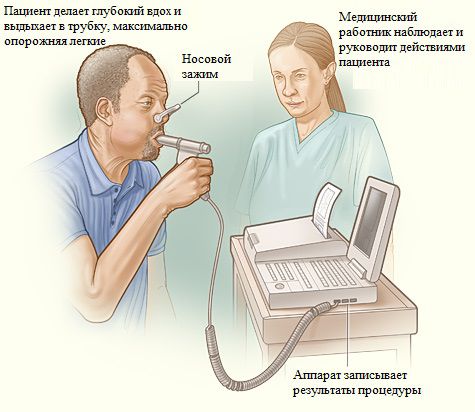
Спирометрия
- ЭКГ анализирует работу сердца, повышение давления в малом круге кровообращения и хроническое лёгочное сердце.
- Позитронно-эмиссионная томография — введение радиоактивных препаратов и последующая компьютерная томография. Проводится при подозрении на онкологический процесс в лёгких или брюшной полости.
- Денситометрия — рентгенодиагностика минеральной плотности костей. С её помощью измеряют уровень кальция в костях . Назначают в случае лечения препаратами, подавляющими эстрогены, и риска остеопороза.
Дифференциальная диагностика
Диагноз «ЛАМ» всегда требует исключения других заболеваний, в том числе кистозных:
- гистиоцитоза Х;
- буллёзной эмфиземы лёгких;
- лимфоцитарной интерстициальной пневмонии;
- гиперчувствительного пневмонита;
- амилоидоза;
- саркоидоза;
- диссеминированного туберкулёза;
- синдрома Шёгрена .
Для этого проводят следующие исследования:
- Биопсию лёгких с иммуногистохимическим исследованием — при затруднении дифференциальной диагностики ЛАМ с другими воспалительными заболеванями лёгких, например саркоидозом.
- Вентилляционно-перфузионное исследование — внутривенное введение контраста с последующей компьютерной томографией. Назначается в случае проведения дифференциальной диагностики с закупоркой лёгочного кровообращения тромбами.
Лечение лейомиоматоза лёгких
При появлении тревожных симптомов необходимо обратиться за консультацией к пульмонологу. Специфического лечения ЛАМ на данный момент не разработано. Основной задачей врача является поддержка пациентов и профилактика осложнений. Пациентам с ЛАМ рекомендовано:
- категорически отказаться от курения;
- отказаться от применения эстраген-содержащих препартов и беременности;
- сделать специфическую вакцинацию от респираторных заболеваний (гриппа, пневмококка и т.п.);
- при необходимости применить кислородотерапию и ингаляционные бронходилататоры;
- заниматься физической и дыхательной лечебной физкультурой;
- отказаться от занятий дайвингом и игры на духовых инструментах;
- не поднимать тяжести с натуживанием;
- не использовать барокамеру.
Ключевым методом лечения лёгочного проявления ЛАМ является применение препаратов ингибиторов mTOR-рецепторов, например Сиролимуса или Эверолимуса.
На критической стадии заболевания у пациентов с тотальным поражением лёгких и тяжёлой дыхательной недостаточностью единственным способом лечения остаётся трансплантация лёгких .
Пересаживают одно или два лёгких, после чего их работа значительно улучшается. Рецидивы не выявлены, но есть риск осложнений в виде инфекционных воспалений и отторжения трансплантата.
Также существуют некоторые противопоказания. Среди абсолютных выделяют следующие:
- возраст более 65 лет;
- выраженное истощение или ожирение II степени и выше;
- ВИЧ, СПИД, туберкулёз, гепатиты С и В, невылеченные хронические заболевания.
Симптоматическая терапия
Симптоматическое лечение направлено на устранение или снижение отдельных симптомов основного заболевания.
В рамках терапии выделяют следующие методы:
- Приём иммунодепрессантов, например Сиролимуса и Рапамицина. Они подавляют активацию киназы, останавливают разрастание ткани и стабилизируют работу лёгких. Наиболее эффективно применение данных препартов у пациентов с хилотораксам или накоплением жидкости в полостях других органов (хилёзный асцит, перикардит);
- Плевродез — механическое устранение пространства, в котором может накапливаться жидкость. Показан при повторяющихся эпизодах пневмотракса или хилотракса.
- Эмболизация — закупоривание сосуда для уменьшения питания опухоли размером до 4 см.
- Нефрэктомия — пациентам с ЛАМ удаляют почку при невозможности удаления части органа и только при нарушении работы почек.
- Приём бронходилататоров (например, Формотеролаили Тиотропий бромида) для расширения дыхательных путей при появлении кист. Применение этих препартов носит исключительно симптоматический характер и показано только пациентам, которым это приносит облегчение.
- Лечение остеопороза у больных со сниженной минеральной плотностью костной ткани .
При лечении противопоказаны лекарства, содержащие эстроген, например противозачаточные или таблетки, назначаемые во время климакса.
Кислородотерапия может понадобиться больным при дыхательной недостаточности .
Пациентам также могут потребоваться консультации психотерапевтов и психологов для стабилизации их психоэмоционального состояния.
ЛАМ и беременность
При беременности и родах резко возрастает риск возникновения пневмоторакса и хилоторакса. Если пациентка планирует беременность, ей необходимо проконсультироваться с врачом-генетиком для исключения возможности генетических изменений и туберозного склероза .
При беременности важно наблюдаться у пульмонолога с обязательным обследованием раз в три месяца, в которое должны входить спирография, общий клинический анализ крови и УЗИ сердца.
Прогноз. Профилактика
Очаговая форма не влияет на качество и продолжительность жизни, поэтому для неё прогноз более благоприятный. Диффузная патология может привести к сердечно-сосудистой и дыхательной недостаточности, а также к инвалидности .
Спорадический ЛАМ протекает более тяжело, чем ассоциированный с туберозным склерозом.
Выживаемость больных возросла: в недавнем исследовании продолжительность жизни с лейомиоматозом составила в среднем 29 лет . Средняя выживаемость после появления первых симптомов зависит от возраста, лечения и таких факторов риска, как менопауза и приём эстрогенов.
Прогноз во многом зависит от раннего обнаружения, поведения больного и выполнения рекомендаций врача. При своевременном выявлении болезни и адекватном лечении пациенты могут вести обычный образ жизни и дожить до 60–70 лет.
Профилактика лейомиоматоза
Первичной профилактики не существует.
При беременности и приёме эстрогенов состояние пациенток может резко ухудшиться, поэтому необходимо строго следовать всем советам врача. Важную роль также играют регулярные обследования.
Необходимо отказаться от курения и вакцинироваться против гриппа и пневмококка.
Также важно посещать обучающие семинары, где больным рассказывают о течении заболевания, прогнозе и возможных осложнениях .
Список литературы
- Интерстициальные и орфанные заболевания лёгких / под ред. М. М. Ильковича. — М.: ГЭОТАР-Медиа, 2016. — 560 с.
- Чикина С. Ю. Лимфангиолейомиоматоз — описание клинических случаев и обзор литературы // Атмосфера. Пульмонология и аллергология. — 2013. — № 2. — С. 56–60.
- Johnson S. R., Cordier J. F., Lazor R., Cottin V. еt al. Review Panel of the ERS LAM Task Force. European Respiratory Society guidelines for the diagnosis and management of lymphangioleiomyomatosis // Eur Respir J. — 2010. — № 1. — Р. 14–26. ссылка
- Morimoto N., Hirasaki S., Kamei T. et al. Pulmonary lymphangiomyomatosis (LAM) developing chylothorax // Intern Med. — 2000. — № 9. — Р. 738–741. ссылка
- Harari S., Torre O., Moss J. Lymphangioleiomyomatosis: what do we know and what are we looking for? // Еur Respir Rev. — 2011. — № 119. — Р. 34–44. ссылка
- Цветкова О. А., Варшавский В. Н. Клиническое наблюдение лимфангиолейомиоматоза у женщины 34 лет // РМЖ. — 2010. — № 18. — С. 1150–1156.
- Лимфангиолейомиоматоз: рекомендации Европейского респираторного общества по диагностике и лечению // Практическая пульмонология. — 2010. — № 3. — С. 2–9.
- Chorianopoulos D., Stratakos G. Lymphangioleiomyomatosis and tuberous sclerosis complex // Lung. — 2008. — № 4. — Р. 197–207. ссылка
- McCormack F. X., Gupta N., Finlay G. R. et al. Official American Thoracic Society/Japanese Respiratory Society Clinical Practice Guidelines: Lymphangioleiomyomatosis Diagnosis and Management // Am J Respir Crit Care Med. — 2016. — № 6. — Р. 748–761.ссылка
- Kalassian K. G., Doyle R., Kao P. et al. Lymphangioleiomyomatosis: new insighs // Am. J. Respir. Crit. Care Med. — 1997. — № 155. — Р. 1183–1186.ссылка
- Kitaichi M., Nishimura K., Itoh H. Pulmonari lymphangioleiomyomatosis: a report of 46 patients including a clinicopathologic study of prognostic factors // Am J Respir Crit Care Med. — 1995. — № 2. — P. 527–533.ссылка
- Society B. T., Committees S. O. Standarts of Care Commit. The diagnosis, assessment and treatment of diffuse parenchymal lung disease in adults // Thoraks. — 1999. — № 54. — Р. 1–30.ссылка
- Сахарчук И. И., Ильницкий Р. И. Воспалительные заболевания лёгких и плевры. — К.: Книга плюс, 2006. — С. 247–249.
- Sinclar W., Churg A. Lymphangioleiomyomatosis presenting in a posmenopausal women. — Thoraks. — 1985. — № 10. — Р. 75–76.ссылка
- Cordier J. F., Johnson S. R. Multiple cystic lung diseases // Orphan Lung Diseases. — 2011. — Vol. 54. — P. 46–83.
- Taveira-DaSilva A. M., Moss J. Optimizing treatments for lymphangioleiomyomatosis // Expert. Rev. Respir. Med. — 2012. — № 3. — P. 267–276.ссылка
- Европейский пульмонологический фонд (ELF). Лимфангиолейомиоматоз (ЛАМ). — 2021.
- National Heart, Lung and Blood Institute. LAM. — 2021.
- Harknett E. C., Chang W. Y. C., Byrnes S., Johnson J. Use of variability in national and regional data to estimate the prevalence of lymphangioleiomyomatosis // An International Journal of Medicine. — 2011. — № 11. — P. 971–979.ссылка
- Interstitial lung disease // Steemit. — 2017.
- Henske E. P., McCormack F. X. Lymphangioleiomyomatosis — a wolf in sheep’s clothing // J Clin Invest. — 2012. — Vol. 122, № 11. — P. 3807–3816.ссылка
- The LAM Foundation. What is LAM? — 1995.
- Hancock E., Osborne J. Lymphangioleiomyomatosis: a review of the literature // Respir Med. — 2002. — № 1. — Р. 1–6.ссылка
- Baldi B. G., Freitas C. S., Araujo M. S., Dias O. M. et al. Clinical course and characterisation of lymphangioleiomyomatosis in a Brazilian reference centre // Sarcoidosis Vasc Diffuse Lung Dis. — 2014. — № 2. — Р. 129–135.ссылка
- Johnson S. R., Tattersfield A. E. Clinical experience of lymphangioleiomyomatosis in the UK // Thorax. — 2000. — № 12. — Р. 1052–1057.ссылка
- Corrin B., Liebow A. A., Friedman P. J. Pulmonary lymphangiomyomatosis: а review // Am J Pathol. — 1975. — № 2. — Р. 348–382.ссылка
- Taylor J. R., Ryu J., Colby T. V., Raffin T. A. Lymphangioleiomyomatosis. Clinical course in 32 patients // N Engl J Med. — 1990. — № 18. — Р. 1254–1260.ссылка
- Crausman R. S., Jennings C. A., Mortenson R. L., Ackerson L. M. et al. Lymphangioleiomyomatosis: the pathophysiology of diminished exercise capacity // Am J Respir Crit Care Med. — 1996. — № 4. — Р. 1368–1376.ссылка
- Park H. Y., Nam H. S., Chung M. P., Jeong S. H. et al. A nationwide survey of lymphangioleiomyomatosis in Korea: recent increase in newly diagnosed patients // J Korean Med Sci. — 2010. — № 8. — Р. 1182–1186. ссылка
- Hayashida M., Seyama K., Inoue Y., Fujimoto K. et al. The epidemiology of lymphangioleiomyomatosis in Japan: a nationwide cross-sectional study of presenting features and prognostic factors // Respirology. — 2007. — № 4. — Р. 523–530.ссылка
- Lama A., Ferreiro L., Golpe A., Gude F. et al. Characteristics of Patients with Lymphangioleiomyomatosis and Pleural Effusion: A Systematic Review // Respiration. — 2016. — № 3. — Р. 256–264. ссылка
- Urban T., Lazor R., Lacronique J., Murris M. et al. Pulmonary lymphangioleiomyomatosis. A study of 69 patients. Groupe d’Etudes et de Recherche sur les Maladies «Orphelines» Pulmonaires (GERM «O» P) // Medicine. — 1999. — № 5. — Р. 321–327.ссылка