Мания, также известная как маниакальный синдром, представляет собой состояние аномально повышенного уровня возбуждения, аффекта и энергии или «состояние повышенной общей активации с усиленным аффективным выражением вместе с лабильностью (неустойчивостью) аффекта». Зачастую манию считают зеркальным отражением депрессии: если депрессии характерны тоска и психомоторная заторможенность, то мания предполагает повышенное настроение, которое может быть эйфорическим или раздражительным. По мере того как мания усиливается, раздражительность может стать более выраженной и привести к насилию или тревоге.
Мания — это синдром, вызванный несколькими причинами. Хотя подавляющее большинство случаев встречается в контексте маниакального расстройства, синдром является ключевым компонентом других психических расстройств (такого как шизоаффективное расстройство). Также он может быть вторичным по отношению к различным общим заболеваниям (например, рассеянный склероз). Маниакальное состояние могут вызвать некоторые лекарства (например, «Преднизолон») или злоупотребление наркотическими веществами (кокаин) и анаболическими стероидами.
По интенсивности различают лёгкую манию (гипоманию) и безумную манию, характеризующуюся такими симптомами, как дезориентация, психоз, бессвязная речь и кататония (нарушение двигательной, волевой, речевой и поведенческой сфер). Для измерения тяжести маниакальных эпизодов можно использовать стандартизованные инструменты, такие как шкала Альтмана для самооценки мании и оценочная шкала маний Янга.
Человек с маниакальным синдромом не всегда нуждается в медицинской помощи, поскольку мания и гипомания длительно ассоциируются с творчеством и художественным талантом у людей. Такие люди часто сохраняют достаточный самоконтроль, чтобы нормально функционировать в обществе. Это состояние даже сравнивают с творческим подъёмом. Часто возникает ошибочное восприятие поведения человека с маниакальным синдромом: складывается впечатление, что он находятся под воздействием наркотиков.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы маниакального расстройства
Маниакальный эпизод определён в диагностическом пособии психиатрической ассоциации как «отчётливый период ненормально и устойчиво повышенного, несдержанного, раздражительного настроения, а также ненормального и устойчивого возрастания активности или энергии длительностью не менее недели и почти весь день». Такие проявления настроения не вызваны наркотиками, медикаментами или медицинским заболеванием (например, гипертиреозом). Они становятся причиной очевидных трудностей в работе или в общении, могут свидетельствовать о необходимости госпитализации для защиты себя и окружающих, а также о том, что человек страдает от психоза.
На маниакальный эпизод указывают следующие симптомы:
- завышенная самооценка или идеи величия;
- снижение потребности во сне (например, ощущение отдыха после 3-4 часов сна);
- человек становится более разговорчивым, чем обычно (тахипсия);
- поток идей и мыслей, ускорение мышления;
- повышение целенаправленной активности или психомоторного возбуждения;
- отвлекаемость (человек слишком легко отвлевается на маловажные или неуместные внешние раздражители);
- чрезмерное вовлечение в деятельность с высокой вероятностью последствий, причиняющих боль (например, расточительное поведение, невероятные коммерческие схемы, гиперсексуальность).
Хотя деятельность, которую совершает человек, находясь в маниакальном состоянии, не всегда является негативной, всё же гораздо более вероятны случаи, когда мания приводит к негативным последствиям.
Система классификации Всемирной организации здравоохранения определяет маниакальный эпизод как временное состояние, при котором настроение человека выше, чем того требует ситуация, и которое может варьироваться от расслабленного хорошего настроения до едва контролируемого избыточно высокого настроения, сопровождающегося гиперактивностью, тахипсией, низкой потребностью во сне, снижением внимания и повышенной отвлекаемостью. Часто уверенность и самооценка людей с манией чрезмерно преувеличены. Поведение, становится рискованным, глупым или неуместным (возможно, в результате утраты нормальных социальных ограничений).
У некоторых людей с маниакальным расстройством проявляются физические симптомы, такие как потливость и потеря веса. При полномасштабной мании человек с частыми маниакальными эпизодами будет чувствовать, что нет ничего и никого важнее его самого, что последствия его действий будут минимальными, поэтому он не должен себя сдерживать. Гипоманиакальные связи личности с внешним миром остаются нетронутыми, хотя интенсивность настроения усиливается. При длительном отсутствии лечения гипомании может развиться «чистая» (классическая) мания, причём человек переходит на эту стадию заболевания даже не осознавая того.
Одним из характерных симптомов мании (и в меньшей степени гипомании) является ускорение мышления и речи (тахипсихия). Как правило, при этом маниакальный человек чрезмерно отвлекается на объективно неважные стимулы. Это способствует рассеянности, мысли маниакального индивидуума полностью поглощают его: человек не может следить за временем и не замечает ничего, кроме собственного потока мыслей.
Маниакальные состояния всегда соотносятся с нормальным состоянием страдающего человека. Например, одарённый человек может во время гипоманической стадии принять, казалось бы, «гениальные» решения, способен выполнить какие-либо действия и сформулировать мысли на уровне, намного превышающем его способности. Если клинически депрессивный пациент вдруг стал чрезмерно энергичным, жизнерадостным, агрессивным или «более счастливым», то такое изменение следует понимать как явный признак маниакального состояния.
Другие, менее очевидные элементы мании включают заблуждения (как правило, величия или преследования, в зависимости от того, является ли преобладающее настроение эйфорическим или раздражительным), гиперчувствительность, повышенную бдительность, гиперсексуальность, гиперрелигиозность, гиперактивность и импульсивность, принуждение к чрезмерному объяснению (обычно сопровождается давлением речи), грандиозные схемы и идеи, сниженную потребность во сне .
Также люди, страдающие манией, во время маниакального эпизода могут принимать участие в сомнительных бизнес-операциях, неэкономно расходовать денежные средства, проявлять рискованную сексуальную активность, злоупотреблять наркотическими веществами, чрезмерно увлекаться азартными играми, склоны к безрассудному поведению (гиперактивность, «сорвиголова»), нарушению социального взаимодействия (в особенности при знакомстве и общении с незнакомыми людьми). Такое поведение может усилить конфликты в личных отношениях, привести к проблемам на работе и увеличить риск конфликтов с правоохранительными органами. Существует высокий риск импульсивного поведения, потенциально опасного для себя и других.
Хотя «значительно повышенное настроение» звучит довольно приятно и безобидно, но опыт мании, в конечном счёте, часто довольно неприятный и иногда тревожный, если не пугающий, для больного человека и для тех, кто близок к нему: оно способствует импульсивному поведению, о котором позже можно пожалеть.
Мания также часто может быть осложнена отсутствием суждения и понимания пациента относительно периодов обострения характерных состояний. Маниакальные пациенты часто навязчивы, импульсивны, раздражительны, воинственны и в большинстве случаев отрицают, что с ними что-то не так. Поток мыслей и неправильное восприятие приводят к разочарованию и снижению способности общения с другими.
Патогенез маниакального расстройства
Различные триггеры маниакального расстройства связаны с переходом от депрессивных состояний. Одним из распространённых триггеров мании является терапия антидепрессантами. Дофаминергические препараты, такие как ингибиторы обратного захвата дофамина и агонистов, могут также увеличить риск развития гипомании.
Триггеры образа жизни включают нерегулярные графики бодрствования/сна и отсутствие сна, а также чрезвычайно эмоциональные или стрессовые стимулы.
Также мания может быть связана с инсультами, особенно поражениями головного мозга в правом полушарии.
Глубокая стимуляция мозга субталамического ядра при болезни Паркинсона связана с манией, особенно с электродами, помещёнными в вентромедиальный STN. Предложенный механизм предполагает увеличение возбуждающего входа от STN до допаминергических ядер.
Мания также может быть вызвана физической травмой или болезнью. Такой случай маниакального расстройства называется вторичной манией.
Механизм, лежащий в основе мании, неизвестен, но нейрокогнитивный профиль мании в значительной степени согласуется с дисфункцией в правой префронтальной коре, что часто встречается в исследованиях нейровизуализации. Различные линии доказательств из посмертных исследований и предполагаемые механизмы анти-маниакальных агентов указывают на аномалии в GSK-3, допамине, протеинкиназе C и инозитолмонофосфатазе (ИМФаза).
Мета-анализ исследований нейровизуализации демонстрирует повышенную таламическую активность и двустороннее снижение активации нижней лобной извилины. Активность в миндалине и других подкорковых структурах, таких как вентральный стриатум (участок обработки стимулов мотивации и награды), как правило, увеличивается, хотя результаты противоречивы и, вероятно, зависят от характеристик задачи.
Снижение функциональной связности между вентральной префронтальной корой и миндалевидной железой наряду с переменными данными подтверждает гипотезу об общей дисрегуляции подкорковых структур префронтальной корой. Смещение в сторону позитивно-валентных стимулов и повышенная отзывчивость в схемах вознаграждения могут предрасполагать к мании. И если мания связана с поражением правой части полушария, то депрессия обычно ассоциируется с поражением левого полушария.
Маниакальные эпизоды могут быть вызваны агонистами допаминовых рецепторов. При этом в сочетании с предварительным отчётом о повышенной активности VMAT2, измеренной с помощью ПЭТ-сканирования радиолигандного связывания, предполагает роль допамина в мании. Снижение уровня цереброспинальной жидкости в метаболите серотонина 5-HIAA было обнаружено и у маниакальных больных, что может объясняться нарушением серотонергической регуляции и дофаминергической гиперактивностью.
Ограниченные данные свидетельствуют о том, что мания связана с поведенческой теорией «вознаграждение». Электрофизиологическое доказательство, подтверждающее это, исходит из исследований, связывающих левую лобную активность ЭЭГ с манией. Левая префронтовая область на ЭЭГ может быть отражением поведенческой деятельности при системе ее активации. Доказательства нейровизуализации во время острой мании редки, но одно исследование сообщило о повышенной активности орбитофронтальной коры к денежному вознаграждению, а другое исследование сообщило о повышенной стриатальной активности.
Классификация и стадии развития маниакального расстройства
В МКБ-10 существует несколько расстройств при маниакальном синдроме:
- органическое маниакальное расстройство (F06.30);
- мания без психотических симптомов (F30.1);
- мания с психотическими симптомами (F30.2);
- другие маниакальные эпизоды (F30.8);
- неуточненной маниакальный эпизод (F30.9);
- маниакальный тип шизоаффективного расстройства (F25.0);
- маниакальное аффективное расстройство, текущий маниакальный эпизод без психотических симптомов (F31.1);
- маниакальное аффективное расстройство, текущий маниакальный эпизод с психотическими симптомами (F31.2).
Манию можно разделить на три этапа. Первый этап соответствует гипомании, которая проявляется общительностью и чувством эйфории. Однако на второй (острой) и третьей (бредовой) стадиях мании состояние пациента может стать чрезвычайно раздражительным, психотическим или даже бредовым. При одновременной возбудимости и подавленности человека наблюдается смешанный эпизод.
В смешанном аффективном состоянии человек, хотя и удовлетворяет общим критериям гипоманического или маниакального эпизода, испытывает три или более одновременных депрессивных симптомов. Это вызвало некоторые предположения среди врачей о том, что мания и депрессия вместо того, чтобы представлять «истинные» полярные противоположности, являются, скорее, двумя независимыми осями в однополярно-биполярном спектре.
Смешанное аффективное состояние, особенно с выраженными маниакальными симптомами, повышает риск самоубийства. Депрессия сама по себе является фактором риска, но, в сочетании с увеличением энергии и целенаправленной деятельности, пациент скорее совершает акт насилия на суицидальные импульсы.
Гипомания — это пониженное состояние мании, которое в меньшей степени ухудшает функции или снижает качества жизни. Она, по своей сути, позволяет повысить производительность и креативность. При гипомании сниженная потребность во сне и целимотивированное поведение увеличивает метаболизм. И если повышенный уровень настроения и энергии, характерные для гипомании, можно рассматривать как преимущество, то сама мания, как правило, имеет много нежелательных последствий, включая суицидальные тенденции. Гипомания может свидетельствовать о биполярном расстройстве.
Для диагностики маниакального расстройства достаточно одного маниакального эпизода при отсутствии вторичных причин (то есть расстройства потребления психоактивных веществ, фармакологического, общего состояния здоровья).
Маниакальные эпизоды часто осложняются бредом и/или галлюцинациями. Если психотические особенности сохраняются в течение длительного времени, чем эпизод мании (две недели или более), диагноз шизоаффективного расстройства является более верным.
Некоторые заболевания из спектра обсессивно-компульсивных расстройств, а также расстройств импульсного контроля имеют название «мания», а именно клептомания, пиромания и трихотилломания. Однако, никакой связи между мании или маниакального расстройства с этими расстройствами не существует.
Гипертиреоз может вызывать симптомы, сходные с манией, такие как возбуждение, повышенное настроение и энергия, гиперактивность, нарушения сна, а иногда, особенно в тяжёлых случаях, психоз.
Осложнения маниакального расстройства
Если маниакальное расстройство не лечить, то это может привести к более серьёзным проблемам, влияющим на жизнь больного. К ним относятся:
- злоупотребление наркотиками и алкоголем;
- разрыв социальных отношений;
- плохая успеваемость в школе или на работе;
- финансовые или юридические трудности;
- суицидальное поведение.
Диагностика маниакального расстройства
Перед началом лечения мании необходимо провести тщательную дифференциальную диагностику, чтобы исключить вторичные причины.
Существует несколько других психических расстройств с симптомами, схожими с маниакальным расстройством. Эти расстройства включают шизофрению, серьёзное депрессивное расстройство, синдром дефицита внимания и гиперактивности (СДВГ), а также некоторые расстройства личности, такие как пограничное расстройство личности.
Хотя нет никаких биологических тестов, которые позволяют диагностировать маниакальное расстройство, однако анализы крови и/или визуализация могут быть проведены для того, чтобы исключить медицинские болезни с клиническими проявлениями, аналогичными маниакальному расстройству.
Неврологические заболевания, такие как рассеянный склероз, сложные частичные судороги, инсульты, опухоли головного мозга, болезнь Вильсона, черепно-мозговая травма, болезнь Гентингтона и сложные мигрени могут имитировать особенности маниакального расстройства.
Электроэнцефалография (ЭЭГ) может использоваться для исключения неврологических расстройств, таких как эпилепсия, а компьютерная томография или МРТ головы могут применяться для исключения поражения мозга и нарушений эндокринной системы, таких как гипотиреоз, гипертиреоз, болезни Кушинга, а также для дифференциальной диагностики с заболеваниями соединительной ткани (системная красная волчанка).
Электроэнцефалография (ЭЭГ)
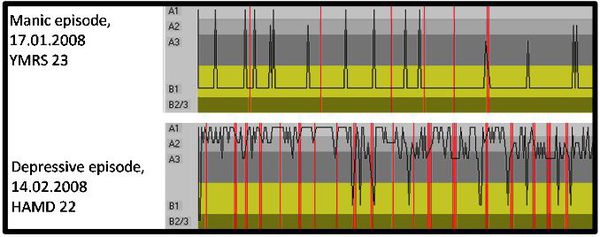
Показатели электроэнцефалографии при мании маниакально и депрессивном эпизодах
Инфекционные причины мании, которые могут казаться похожими на биполярную манию, включают герпетический энцефалит, ВИЧ, грипп или нейросифилис. Некоторые дефициты витаминов, таких как пеллагра (дефицит ниацина), дефицит витамина Б12, дефицит фолате и синдром Вернике Корсакофф (дефицит тиамина), могут также привести к мании.
Лечение маниакального расстройства
Семейно-ориентированная терапия маниакального расстройства у взрослых и детей начинается с предположения, что негативность в семейной среде (часто является продуктом стресса и бремени ухода за больным родственником) является фактором риска для последующих эпизодов маниакального синдрома.
Терапия преследует три цели:
- повысить способность семьи распознавать эскалацию ранних субсиндромальных симптомов;
- уменьшить семейные взаимодействия, характеризующиеся высокой критикой и враждебностью;
- повысить способность человека, подверженного риску, справляться со стрессом и невзгодами.
Это делается через три лечебных модуля:
- психологическое образование для ребёнка и семьи о природе, причинах, течении и лечении маниакального расстройства, а также о самоуправлении;
- усиление связи обучения для снижения негативных общения и достижения максимального защитного влияния семейной среды;
- навыки решения проблем, позволяющие непосредственно уменьшить влияние конкретных конфликтов в семье.
Психологическое образование начинается с знакомства семьи с целями и ожиданиями. Членам семьи предоставляется пособие по уходу за собой (Miklowitz & George, 2007), в котором излагаются основные симптомы расстройства настроения у детей, факторы риска, наиболее эффективные методы лечения и инструменты самоуправления. Цель второй сессии — ознакомить семью с признаками и симптомами тяжёлого расстройства настроения, его субсиндромальной и продромальной формами. Этой задаче способствует раздаточный материал, который различает в двух колонках “симптомы расстройства настроения” и “обычное настроение”. Раздаточный материал структурирует обсуждение того, как настроение подверженного риску ребёнка отличается и не отличается от того, что является нормативным для его возраста. Ребенку также рекомендуется отметить изменения настроения и ритма сна/бодрствования на ежедневной основе с помощью диаграммы настроения.
Лечение, ориентированное на семью, является одним из многих возможных способов раннего вмешательства. Другие методы лечения могут включать межличностную терапию для сосредоточения на управлении социальными проблемами и регулирования социальных и циркадных ритмов, а также индивидуальную или групповую когнитивно-поведенческую терапию для обучения адаптивному мышлению и эмоциональным навыкам саморегуляции.
Медикаментозное лечение маниакального расстройства включает в себя использование как стабилизаторов настроения (вальпроат, литий или карбамазепин) или атипичных антипсихотиков (оланзапин, кветиапин, рисперидон или арипипразол). Хотя гипоманические эпизоды могут реагировать только на стабилизатор настроения, полномасштабные эпизоды обрабатываются атипичным антипсихотиком (часто в сочетании со стабилизатором настроения, поскольку они, как правило, способствуют наибыстрому улучшению).
Когда маниакальное поведение исчезло, долгосрочное лечение фокусируется на профилактическом лечении, чтобы попытаться стабилизировать настроение пациента, как правило, путём сочетания фармакотерапии и психотерапии. Вероятность рецидива очень высока для тех, кто пережил два или более эпизода мании или депрессии. В то время как лечение маниакального расстройства важно для лечения симптомов мании и депрессии: исследования показывают, что полагаться только на лекарства — не самый эффективным метод лечения. Препарат наиболее эффективен в сочетании с психотерапией, самопомощи, копинг-стратегиями и здоровым образом жизни.
Литий является классическим стабилизатором настроения для предотвращения дальнейших маниакальных симптомов. Систематический обзор показал, что длительное лечение литием снижает риск маниакального рецидива на 42%. Противосудорожные средства, такие как вальпроат, окскарбазепин и карбамазепин, также используются для профилактики. Также используется клоназепам («Клонопин»). Иногда атипичные нейролептики применяются в комбинации с ранее упомянутыми препаратами, в том числе оланзапин («Зипрекса»), который помогает лечить галлюцинации или бред, «Асенапин» (инструкция, Sycrest), арипипразол («Абилифай»), рисперидон, зипразидон и клозапином, который часто назначается людям. которые не реагируют на литий или антиконвульсанты.
Верапамил, блокатор кальциевых каналов, полезен при лечении гипомании и в тех случаях, когда литий и стабилизаторы настроения противопоказаны или неэффективны. Верапамил эффективен как для краткосрочного, так и длительного лечения.
Антидепрессантная монотерапия не рекомендуется для лечения депрессии у пациентов с маниакальными расстройствами I или II типа. Сочетание антидепрессантов со стабилизаторами настроения не оказало на таких пациентов должного положительного эффекта.
Прогноз. Профилактика
Как говорилось ранее, риск маниакального расстройства генетически опосредован, и часто могут наблюдаться как субсиндромальные признаки заболевания. Кроме того, межличностный и семейный стресс, связанный с развитием симптомов (как стресс, вызванный симптомами, так и неконтролируемые стрессоры или невзгоды, которые препятствуют успешной адаптации ребёнка к развитию) могут препятствовать префронтально-опосредованной регуляции настроения. В свою очередь, плохая эмоциональная саморегуляция может быть связана с повышением цикличности и устойчивости к фармакологическим вмешательствам. Таким образом, профилактические вмешательства (то есть те, которые проводились до первого полностью синдромного маниакального эпизода), облегчающие ранние симптомы, повышают способность справляться с зависимыми и независимыми стрессорами и восстанавливают здоровую префронтальную нейронную схему, должны снижать вероятность неблагоприятных исходов расстройства (Chang et al. 2006,). С этими предположениями исследователь или клиницист планирования вмешательства может вмешиваться на уровне биологических маркеров (например, нейротрофический фактор роста мозга), экологических стрессоров (например, отвращение семейных взаимодействий), субсиндромального настроения или симптомов СДВГ.
Можно утверждать, что лечение ребёнка, подверженного риску, должно начинаться с психотерапии и продвигаться к фармакотерапии только в том случае, если ребёнок продолжает быть нестабильным или его состояние ухудшается. Хотя психотерапия требует больше времени и усилий, чем психофармакология, она может стать точным, целенаправленным вмешательством с устойчивыми эффектами даже после её завершения (Vittengl, Clark, Dunn, & Jarrett, 2007).
Психотерапия обычно не вызывает потенциально вредных побочных эффектов. Напротив, такие лекарства, как атипичный антипсихотический оланзапин (который часто используется в качестве стабилизатора настроения), при одновременном снижении уровня конверсии в психоз среди подростков из группы риска, могут быть связаны с существенным увеличением веса и “метаболическим синдромом” (McGlashan et al. 2006).
Лекарства, вероятно, будут мало влиять на интенсивность внешних стрессоров и не будут буферизовать человека, подверженного риску, от стресса, как только он прекратит их приём. В отличие от этого, психосоциальные вмешательства способны снизить остроту факторов психосоциальной уязвимости и повысить устойчивость лиц, подверженных риску, и их способность справляться с трудностями. Вовлекая семью в лечение, можно также помочь ухаживающему за ребёнком родителю распознать, как его собственные уязвимости, такие как индивидуальная история расстройства настроения, превращаются в неприязненные взаимодействия родителя/потомства, которые могут способствовать ответственности потомства.
Несмотря на важные достижения, относительно мало известно о фактической совокупности факторов риска и защитных факторов, которые наиболее точно предсказывают начало маниакального расстройства или взвешивание генетических, нейробиологических, социальных, семейных или культурных факторов на разных этапах развития. Можно утверждать, что выяснение этих траекторий развития является необходимым предварительным условием для проведения в полной мере эффективных профилактических мероприятий, особенно если можно определить терапевтические цели на различных этапах развития. Исследования, изучающие взаимодействие генетических, нейробиологических и экологических факторов, должны быть полезны для определения этих целей вмешательства.
Мы давно знаем, что различия в социальной среде могут приводить к различиям в экспрессии генов и вариациям в структуре или функции мозга, и, рекурсивно, вариации в генетической уязвимости или функции мозга могут приводить к дифференциальному отбору сред. Загадка состоит в том, как лучше всего исследовать роль переменных окружающей среды, контролируя при этом роль генетических факторов, и наоборот. Изучение роли окружающей среды в супружеских парах или идентичных близнецах может помочь контролировать роль общих факторов окружающей среды и позволит изучить роль неразделённых семейных или других факторов окружающей среды. Для примера антисоциального поведения Caspi et al. (2004) показали, что среди идентичных пар-близнецов близнец, которому мать выражала больше эмоционального негатива и меньше тепла, подвергался большему риску развития антиобщественного поведения, чем близнец, которому мать выражала меньше негатива и больше тепла. Подобные экспериментальные проекты могут быть с пользой применены к братьям и сестрам или парным близнецам, в которых есть маниакальное расстройство, чтобы уточнить, как различные стрессоры приводят к различиям в экспрессии генов и вероятности развития эпизодов настроения.
Понимание этих разнообразных путей развития поможет нам адаптировать наши усилия по раннему вмешательству и профилактике, что может означать различную разработку мероприятий для детей с различными продромальными презентациями. Для продромальных детей с самыми высокими генетическими нагрузками на расстройство настроения раннее вмешательство с помощью лекарств может иметь огромное влияние на более поздние результаты. В отличие от этого, молодые люди, для которых экологические контекстуальные факторы играют центральную роль в возникновении эпизодов (например, девочки подросткового возраста с историей сексуального насилия и текущего семейного конфликта), могут извлечь наибольшую пользу из вмешательств, которые сосредоточены на усилении защитных эффектов непосредственной социальной среды, с фармакотерапией, введённой только в качестве стратегии спасения.
Наконец, результаты исследований, профилактических мероприятий могут пролить свет на природу генетических, биологических, социальных и культурных механизмов. Действительно, если ранние интервенционные испытания покажут, что изменение семейных взаимодействий снижает риск ранних биполярных расстройств, у нас будут доказательства того, что семейные процессы играют причинную, а не реактивную роль в некоторых траекториях развития маниакального расстройства. Параллельно, если связанные с лечением изменения в нейробиологических маркерах риска (таких как миндалярный объём) улучшают траекторию ранних симптомов настроения или сопутствующих заболеваний, мы можем разработать гипотезы этих биологических маркеров риска. Следующее поколение исследований в области развития маниакального расстройства должно решить эти вопросы.
Список литературы
- Бодянская H.H., Баринова Н.Г. О патоморфозе маниакально-депрессивного психоза у детей и подростков // Труды МНИИ психиатрии МЗ РСФСР. — М., 1976. — Т. 75. — С. 52-58.
- Брязгунов И.П., Касатикова Е.В. Дефицит внимания с гиперактивностью у дегей. — М.: Медпрактика, 2002. — 128 с.
- Буреломова И.В. Затяжные гипоманиакальные состояния при шизофрении у дегей // Проблемы шизофрении дегского и подросткового возраста. — М., 1986. — С. 71-81.
- Буреломова И.В. Маниакальные состояния при шизофрении у детей: Дисс. канд. мед. наук. — М., 1986. — 203 с.
- Винокурова А.И. К вопросу о маниакально-депрессивном психозе и синдроме у детей // Невропатология, психиатрия и психогигиена. — 1935. — Т. 4, № 2. — С. 119-126.
- Данилова Л.Ю. Особенности фазных циклотимоподобных расстройств при малопроградиентной шизофрении у подростков // Проблемы шизофрении детского и подросткового возраста. — М., 1986. — С. 82-93.
- Данилова Л.Ю. клинические особенности подростковой шизофрении, протекающей в виде стертых аффективных приступов (циклотимоподобный вариант): Дисс. . канд. мед. наук. — М., 1987. — 235 с.
- Данилова Л.Ю. Маниакально-депрессивный психоз в детском и подростковом возрасте // Учеб. пособие ЦИУВ. — М., 1992. — 28 с.
- Иовчук П.М. Клинико-психопатологические соотношения депрессивных и маниакальных состояний у подростков при шизофрении, протекающей с преобладанием фазных аффективных расстройств // Журн. невропатол. и психиат. — 1975. — Т. 75, № 10. — С. 1519-1524.
- Кабанов B.B. Методологические аспекты и принципы реабилитации психических больных // основы социальной психиатрии и социально-трудовой реабилитации психических больных. — М. 1981. — С. 23-29.
- Кабанов В.В. Реабилитация психических больных / 2-е изд. — Л.: Медицина, 1985. — 216 с.
- Каган В.Е. Аутизм у детей. — Л.: Медицина, 1981. — 190 с.
- Каннабих Ю.В. Циклотимия, её симптомология и течение. — М., 1914. — 418 с.
- Ковтуи О.П. Минимальная мозговая дисфункция у детей (критерии диагностики и подходы к лечению): методические рекомендации. — Екаринбург, 2003. — 30 с.
- Козловская Г.В. Психические нарушения у детей раннего возраста. Клиника, эпидемиология, вопросы абилитации: Автореф. дисс. докт. мед. наук. — М., 1995. — 48 с.
- Коркина М.В., Лакосина Н.Д., Личко А.Е., Сергеев И.И. Психиатрия. — М.: МЕДпрессипформ, 2002. — 576 с.
- Кутании М.П. Маниакально-депрессивный психоз. — М., 1914. — 55 с.
- Лабун В.И. Сравнительно-возхрастные особенности агрессивных проявлений у детей в структуре психических расстройствнепсихотичсского уровня: Автореф. дисс. канд. мед. наук. — М., 2004. — 26 с.
- Лапидее М.И. Клинико-психоиатологические особенности депрессивных состояний у детей и подростков // Вопросы детской психиатрии. — М., 1940. — С. 39-77.
- Лапидее М.И. О маниакальных и маниакальноподобпых состояниях у детей и подростков при интоксикациях, органических поражениях головного мозга и шизофрении // Клиника, патогенез и лечение нервно-психических заболеваний. — М., 1970. — С. 112-113.
- Лечение маниакальных состояний: Методические рекомендации / МЗ РСФСР; разработаны Московским НИИ психиатрии; составлены С.Н. Мосоловым. — М., 1987. — 19 с.
- Ломаченков A.C. Клиника, течение маниакально-депрессивного психоза у детей и подростков (клинико-катамнестическое и ЭЭГ исследования): Дисс. канд. мед. наук. — Л., 1978. — 232 с.
- Лукомский И.И. Маниакально-депрессивный психоз. — М.: Медицина, 1964. — 115 с.
- Мнухин С.С. К клинике маниакально-депрессивных психозов у детей // Советская невропсихиатрия. — М.-Л., 1940. — Т. III. — С. 34-48.
- Морозова М.А. Клиника, течение и прогноз эндогенного аффективного психоза, протекающего с преобладанием маниакальных расстройств: Автореф. дисс. канд. мед. наук. — М., 1988. — 23 с.
- Нуллер Ю.Л., Михаленко И.П. Аффективные психозы. — М.: Медицина, 1988. — 264 с.
- Озерецковский С.Д Особенности течения периодической шизофрении с аффективными нарушениями и маниакально-депрессивного психоза у подростков // Психиатрия, неврология, нейрохирургия. — Рига, 1974. — Ч. 1. —С. 104-108.
- Озерецковский С.Д. К вопросу об отграничении периодической шизофрении отманиакально-депрессивпого психоза у подростков // Труды МНИИ психиатрии МЗ РСФСР. — 1975. — Т. 70. -— С. 75-79.
- Озерецковский С.Д. Начальные проявления шизофрении с аффективными нарушениями и маниакально-депрессивного психоза у подростков // 4-ый Всероссийский съезд невропатологов и психиатров: тез. докл. — М., 1980. — Т. 1. — С. 57-58.
- Плотичер А.И. Роль возрастного фактора в формировании клинической картины маниакально-депрессивного психоза // Труды M НИИ психиатрии МЗ РСФСР. — 1976. — Т. 75. — С. 44-51.
- Северный A.A., Иовчук U.M. О проблеме «маскированной мании» // Актуальные вопросы психиатрии. — Таллинн, 1984. — С. 137-139.
- Серейский М.Я. Атипичные формы маниакально-денресивного психоза // Проблемы психиатрии военного времени. — М., 1945. — Вып. 4. —С. 282-295.
- Тиганов A.C. О некоторых особенностях маниакальных состояний при шизофрении, протекающей в виде шубов // Журн. невропатол. и психиат. — 1969. — Т. 69, № 2. — С. 249-253.
- Тиганов A.C. Психопатология и клиника маниакальных состояний при шизофрении: Автореф. дисс. докт. мед. наук. — М., 1969. — 31 с.
- Ушаков Г.К. Детская психиатрия. — М.: Медицина, 1973. — 392 с.
- Халецкая О.В., Трошин В.М. Минимальная дисфункция мозга в детском возрасте. — Нижний Новгород, 1995. — 36 с.
- Цветкова Л.C. Методика нейропсихологичсской диагностики детей. — М.: Российское педагогическое агентство, 1998. — 127 с.
- Циркин С.Ю. Аналитическая психопатология. — М.: Фолиум, 2005. — 199 с.
- Шабалов И.П. Пеонатология. — СПб.: Специальная литература, 1995. — Т. 1. — С. 325-392.
- Шевченко Ю.С. Коррекция поведения детей с гииерактивностыо и нсихонатоподобным синдромом: Практическое руководство для врачей и психологов. — М.: РМАПО, 1997. — С. 49.
- Шевченко Ю.С. Диагностика ««возбужденной» мании», маскированной психопатоподобным поведением у детей // Журн. социальн. и клин. Психиат. — 2000. — Т. 10, № 1. — С. 15-18.